© Borgis - Nowa Stomatologia 4/2008, s. 159-166
*Anna Marat, Wojciech Leśniak, Edyta Wiechetek, Ewa Ganowicz
Wiarygodność badań ankietowych stanu przyzębia w świetle badań klinicznych
VALIDITY OF SELF-REPORTED PERIODONTAL HEALTH IN COMPARISON TO CLINICAL ASSESSMENT
Zakład Chorób Błony Śluzowej i Przyzębia Instytutu Stomatologii Warszawskiego Uniwersytetu Medycznego
Kierownik Zakładu: prof. dr hab. n. med. Renata Górska

Wstęp
Zapalenie dziąseł lub przyzębia to jedne z chorób najczęściej występujących w populacji osób dorosłych. Szacuje się, że dotykają 93,7% osób w wieku 35-45 lat (1). Choć częstość występowania przewlekłego zapalenia przyzębia w krajach rozwiniętych spada, nadal stwierdza się jego występowanie u 15-30% dorosłej populacji (2). Postępujące, nieleczone zapalenie przyzębia prowadzi z czasem do znaczącej utraty kości wyrostka zębodołowego, dolegliwości bólowych, rozchwiania zębów, a wreszcie ich utraty. Objawy te wiążą się ze zmniejszeniem wydajności żucia, obniżając jakość życia pacjentów.
Choroby przyzębia wywierają także bardziej bezpośredni wpływ na stan ogólny pacjentów. Zmienione zapalnie przyzębie, stanowiące źródło bakterii, ich metabolitów oraz mediatorów zapalnych, zwiększa ryzyko wystąpienia, a także modyfikuje przebieg wielu chorób ogólnych, w tym chorób układu sercowo-naczyniowego, cukrzycy, reumatoidalnego zapalenia stawów czy osteoporozy (3, 4, 5, 6). Zapalenie przyzębia stanowi także czynnik ryzyka porodu przedwczesnego i niskiej masy urodzeniowej (7).
Badanie kliniczne przeprowadzone przez lekarza lub higienistkę, wsparte badaniami dodatkowymi, takimi jak zdjęcia radiologiczne, wydaje się być najbardziej obiektywnym i wiarygodnym źródłem wiedzy na temat stanu przyzębia pacjentów. Istnieje jednak szereg sytuacji, w których tego rodzaju badanie jest niemożliwe bądź trudne do przeprowadzenia, albo w danej sytuacji okazuje się zbyt kosztowne lub czasochłonne. W takich przypadkach rozwiązanie mogłyby stanowić wskaźniki oparte na własnej ocenie stanu zdrowia jamy ustnej przez pacjenta. Odpowiednio opracowana ankieta, poddana klinicznej weryfikacji, mogłaby znaleźć zastosowanie:
– w dużych badaniach epidemiologicznych, w których badanie kliniczne wszystkich uczestników jest niemożliwe ze względów finansowych, czasowych lub przestrzennych (8, 9);
– w orientacyjnej ocenie stanu przyzębia przez lekarzy innych specjalności, szczególnie tych, w których wykazano wpływ stanu zapalnego na przebieg choroby podstawowej [kardiologia, nefrologia, położnictwo, reumatologia, diabetologia (3, 4, 7, 18, 16)];
– w badaniach przesiewowych, mających na celu wyłonienie grupy pacjentów wymagających bardziej dokładnego badania i ewentualnie leczenia periodontologicznego;
– w zwiększaniu świadomości zdrowotnej społeczeństwa, dotyczącej szczególnie wczesnych objawów zapalenia przyzębia, oraz motywacji do wizyty u lekarza dentysty w przypadku zaobserwowania określonych niepokojących zmian w jamie ustnej (10, 11).
Własna ocena stanu zdrowia przez pacjenta jest z powodzeniem wykorzystywana w innych dziedzinach medycyny, na przykład w odniesieniu do występowania nowotworów, chorób układu sercowo-naczyniowego czy prowadzonego trybu życia (12).
Próby opracowania tego typu ankiety dotyczącej problematyki periodontologicznej były już podejmowane w ostatnich latach. Niektóre z przeprowadzonych badań wykazały istnienie zależności między własną oceną występowania takich objawów jak rozchwianie zębów czy krwawienie z dziąseł, a kliniczną oceną stanu przyzębia, przeprowadzoną przez lekarza dentystę (12, 13). Jednak należy się spodziewać pewnych różnic związanych ze świadomością zdrowotną różnych populacji. Tymczasem, jak dotąd nie przeprowadzono tego typu badania w populacji polskiej.
CEL
Celem niniejszej pracy była weryfikacja zgodności własnej oceny stanu przyzębia z wynikami klinicznego badania periodontologicznego.
Materiał i metody
Badaniem objęto 23 pacjentów zgłaszających się do Zakładu Chorób Błony Śluzowej i Przyzębia (20 kobiet i 3 mężczyzn w wieku od 20 do 75 lat). Od wszystkich pacjentów uzyskano świadomą zgodę na udział w badaniu.
Każdego pacjenta poddawano badaniu ankietowemu i badaniu klinicznemu. Opracowana ankieta obejmowała 8 pytań, dotyczących między innymi rozchwiania zębów, występowania krwawienia z dziąseł, wysięku ropnego, przemieszczenia zębów i in. (tab 1). W badaniu klinicznym uwzględniano oznaczenie uproszczonego wskaźnika płytki nazębnej (PI), uproszczonego wskaźnika krwawienia (BI), głębokości kieszonek dziąsłowych (PD) oraz klinicznej utraty przyczepu (CAL) przy wszystkich zębach.
Tabela 1. Odpowiedzi na pytania zawarte w ankiecie, uzyskane od wszystkich pacjentów.
| Pytanie | Odpowiedzi |
| 1. Czy choruje/chorował(a) Pan(i) na zapalenie przyzębia? | tak: n = 12
nie: n = 11 |
| 2. Czy członkowie Pana/Pani rodziny chorują/chorowali na choroby przyzębia? | tak: n = 8
nie: n = 15 |
| 3. Czy występuje rozchwianie zębów? | tak: n = 9
nie: n = 14 |
4. Czy występuje krwawienie z dziąseł:
a) samoistne,
b) podczas jedzenia/szczotkowania? |
tak: n = 2
nie: n = 21
tak: n = 22
nie: n = 1 |
5. Czy pojawia(ła) się wydzielina ropna? Jeśli tak, to czy problem dotyczy(ł):
a) jednego zęba,
b) raczej wielu zębów? |
tak: n = 4
nie: n = 19
tak: n = 1
nie: n = 22 |
| 6. Czy kiedykolwiek otrzymywał(a) Pan(i) antybiotyki ze względu na stan dziąseł? | tak: n = 1
nie: n = 22 |
7. Jeśli w przeszłości utracił(a) Pan(i) zęby, to przyczyną była:
a) próchnica,
b) rozchwianie zębów,
c) wysięk ropny. |
tak: n = 17
nie: n = 6
tak: n = 5
nie: n = 18
tak: n = 1
nie: n = 23 |
| 8. Czy zęby są poprzemieszczane? | tak: n = 14
nie: n =9 |
Otrzymane wyniki poddano analizie statystycznej z wykorzystaniem testu t-Studenta w celu określenia zależności pomiędzy własną oceną stanu przyzębia przez pacjenta a wynikami badania klinicznego oraz oceny przydatności poszczególnych pytań ankiety w badaniu przesiewowym pacjentów. W analizie uwzględniano średnie i maksymalne wartości głębokości kieszonek oraz klinicznej utraty przyczepu. Przyjęto graniczny poziom znamienności statystycznej p = 0,05.
Wyniki
W tabeli 1. przedstawiono w sposób zbiorczy odpowiedzi uzyskane od wszystkich pacjentów biorących udział w badaniu. Połowa pacjentów stwierdzała u siebie występowanie zapalenia przyzębia. Prawie wszyscy pacjenci (n = 22) utracili w przeszłości przynajmniej jeden ząb stały, jednak większość (n = 17) podawała jako przyczynę usunięcia próchnicę i jej powikłania. Inne, często obserwowane objawy stanowiły krwawienie dziąseł podczas jedzenia/szczotkowania (n = 22) oraz przemieszczenie zębów (n = 14).
Wyniki badania klinicznego dla całej badanej grupy przedstawiono w tabeli 2.
Tabela 2. Wyniki klinicznego badania periodontologicznego badanej grupy.
| Wskaźnik | Mediana
(zakres) |
| Wskaźnik płytki (PI) | 0,68
(0,32-1,00) |
| Wskaźnik krwawienia (BI) | 0,47
(0,01-1,00) |
| Średnia głębokość kieszonek (śr. PD) | 2,2 mm
(1,0-4,7 mm) |
| Maksymalna głębokość kieszonek (max. PD) | 4,0 mm
(3,0-7,0 mm) |
| Średnia kliniczna utrata przyczepu (śr. CAL) | 2,0 mm
(0-6,5 mm) |
| Maksymalna kliniczna utrata przyczepu (max. CAL) | 5,0 mm
(1,0-10,0 mm) |
Na rycinie 1. przedstawiono średnią wartość wskaźnika płytki (PI), wskaźnika krwawienia (BI), głębokości kieszonek przyzębnych (PD) i klinicznej utraty przyczepu (CAL) w zależności od zgłaszanego przez pacjenta występowania choroby przyzębia. Nie stwierdzono związku między odpowiedzią na to pytanie, a żadnym z parametrów klinicznych.
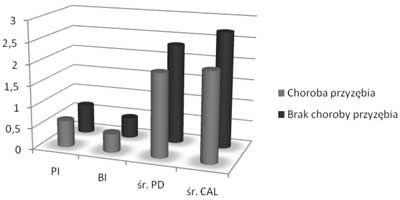
Ryc. 1. Wartość wskaźnika płytki (PI), wskaźnika krwawienia (BI), średniej głębokości kieszonek przyzębnych (śr. PD) i średniej klinicznej utraty przyczepu (śr. CAL) w zależności od zgłaszanego przez pacjenta występowania choroby przyzębia.
Kolejny wykres (ryc. 2) przedstawia średnie wartości tych samych parametrów klinicznych w zależności od zgłaszanego przez pacjentów krwawienia z dziąseł. Znamienną statystycznie różnicę obserwowano w odniesieniu do wartości wskaźnika BI (p<0,05), jak również głębokości kieszonek przyzębnych (p<0,01).

Ryc. 2. Wartość wskaźnika płytki (PI), wskaźnika krwawienia (BI), średniej głębokości kieszonek przyzębnych (śr. PD) i średniej klinicznej utraty przyczepu (śr. CAL) w zależności od zgłaszanego przez pacjenta występowania krwawienia z dziąseł.
Ponieważ krwawienie podczas jedzenia/szczotkowania występowało niemal u wszystkich badanych pacjentów, niemożliwa była analiza przydatności tego parametru w przesiewowym badaniu stanu przyzębia. Podobna sytuacja dotyczyła pytania o przyjmowanie antybiotyków ze względu na stan przyzębia oraz występowania wysięku ropnego przy wielu zębach (pozytywnej odpowiedzi na każde z tych pytań udzielił tylko jeden pacjent).
Występowanie wysięku ropnego z kieszonek w opinii własnej pacjenta wykazywało słabszy związek z wynikami badania klinicznego (ryc. 3). Choć wartości bezwzględne głębokości kieszonek i klinicznej utraty przyczepu były większe u osób zgłaszających występowanie wysięku ropnego, różnica między podgrupami pacjentów nie była znamienna statystycznie, co mogło wynikać z małej liczebności badanej grupy.
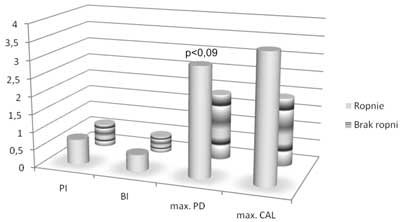
Ryc. 3. Wartość wskaźnika płytki (PI), wskaźnika krwawienia (BI), maksymalnej głębokości kieszonek przyzębnych (max. PD) i maksymalnej klinicznej utraty przyczepu (max. CAL) w zależności od zgłaszanego przez pacjenta występowania wysięku ropnego.
Stwierdzono występowanie znamiennej statystycznie różnicy między maksymalną głębokością kieszonek przyzębnych (p<0,01) a maksymalną kliniczną utratą przyczepu (p<0,03) w zależności od występowania w opinii pacjenta przemieszczenia zębów (ryci. 4).
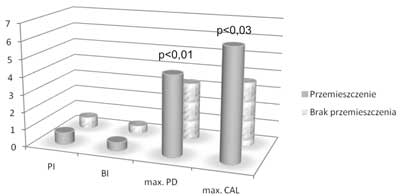
Ryc. 4. Wartość wskaźnika płytki (PI), wskaźnika krwawienia (BI), maksymalnej głębokości kieszonek przyzębnych (max. PD) i maksymalnej klinicznej utraty przyczepu (max. CAL) w zależności od zgłaszanego przez pacjenta przemieszczenia zębów.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Jańczuk Z, Ciągło A: Podstawy epidemiologii chorób narządu żucia. Centrum Edukacji Medycznej, Warszawa, 1999. 2. Hugoson A., Norderyd O.: Has the prevalence of periodontitis changed during the last 30 years? J Clin Periodontol 2008, 35 (Suppl. 8): 338-345. 3. Persson GR, Persson RE: Cardiovascular disease and periodontitis: an update on the associations and risk. J Clin Periodontol 2008, 35 (Suppl. 8): 362-379. 4. Kinane D, Bouchard P: Periodontal diseases and health: Consensus report of the Sixth European Workshop on Periodontology. J Clin Periodontol 2008, 35 (Suppl. 8): 333-337. 5. Konopka T.: Zapalenie przyzębia a choroby ogólnoustrojowe – przegląd piśmiennictwa, Stom. Współczesna 2001, vol. 8, nr 2, 12-19. 6. Salvi GE, Carollo-Bittel B, Lang NP.: Effect of diabetes mellitus on periodontal and peri-implant conditions: update on associations and risks. J Clin Periodontol 2008, 35 (Suppl. 8): 398-409. 7. Wimmer G, Pihlstrom BL: A critical assessment of adverse pregnancy outcome and periodontal disease. J Clin Periodontol 2008, 35 (Suppl. 8): 380-397. 8. Ankkuriniemi O, Ainamo J.: Dental health and dental treatment needs among recruits of the Finnish Defence Forces, 1919-91. Acta Odontol Scand 1997; 55: 192-197. 9. Blicher B, Joshipura K, Eke P, Validation of Self-reported Periodontal Disease: A Systematic Review, J Dent Res, 2005, 84(10): 881-890. 10. Kallio P, Ainamo J, Dusadeepan A. Self-assessment of gingival bleeding. Int Dent J 1990; 40: 231-236. 11. Glavind L, Attström R.: Periodontal self-examination. A motivational tool in periodontics. J Clin Periodontol. 1979 Aug; 6(4): 238-51. 12. Airila-Mansson S., et al.: Self-reported oral problems, compared with clinical assessment in an epidemiological study. Int J Dent Hyg, 2007, 5 (2): 82-86. 13. Airila-Mansson S.: Self-reporting of periodontal diseases and clinical assessment outcome in a Swedish urban population of smokers and non-smokers. Acta Odontol Scand. 2004, 62 (2): 111-5. 14. Buhlin K, Gustafsson A, Andersson K, Hakansson J, Klinge B: Validity and limitations of self-reported periodontal health. Community Dent Oral Epidemiol 2002, 30: 431-437. 15. Taani DQ, Alhaija ES: Self-assessed bleeding as an indicator of gingival health among 12-14-year-old-children. J Oral Rehabil 2003, 30: 78-81. 16. Dietrich T.: The accuracy of individual self-reported items to determine periodontal disease history, Eur J Oral Sci, 2005 Apr, 113(2): 135-140. 17. Gilbert AD, Nuttall NM: Self-reporting of periodontal health status, Br Dent J, 1999 Mar 13; 186(5): 241-4. 18. Joshipura KJ, Pitiphat W, Douglass CW: Validation of self-reported periodontal measures among helth professionals, J Public Health Dent. 2002 Spring; 62(2): 115-121. 19. Hein C, Cobb C, Iacopino A: Report of the independent panel of experts of the Scottsdale project. G. Roun. Suppl. 2007, 9, 1-27.




