© Borgis - Nowa Pediatria 4/2011, s. 79-84
*Agnieszka Milewska1, Beata Anna Mileańczuk-Lubecka1, Jan Kochanowski1, Bożena Werner2
Analiza czynników ryzyka mózgowego porażenia dziecięcego
Analysis of risk factors of cerebral palsy
1Klinika Neurologii II Wydział Lekarskiego Warszawskiego Uniwersytetu Medycznego
Kierownik Kliniki: prof. nadzw. dr hab. med. Jan Kochanowski
2Klinika Kardiologii Wieku Dziecięcego i Pediatrii Ogólnej Warszawskiego Uniwersytetu Medycznego
Kierownik Kliniki: prof. nadzw. dr hab. med. Bożena Werner
Summary
Introduction. Cerebral palsy is an unprogressive group of syndromes which relates to central nervous system, especially motoneuron. In our country over 50% children with movement disabilities have cerebral palsy. Thorough analysis of risk factors is essential. Right medical care of children from group of risk increases the chances of earlier diagnosis and right treatment.
Material and methods. Research was conducted in Klinika Kardiologii Wieku Dziecięcego i Pediatrii Ogólnej WUM in years 2007-2008. 30 children with cerebral palsy were researched. A control group included 30 healthy children. Both of the groups were statistically similar. A questionnaire with 31 questions was used.
Results. The control group and research group were socially and demographically similar. Most mothers from both groups have higher education. The study showed a difference in cerebral palsy incidence in case of gender. However, it was not statistically significant. Mothers’ age is not important as well. There’s no connection between familiar factors and cerebral palsy. The danger of miscarriage and mother’s diseases through pregnancy are not statistically significant. However, there is a dependence between the length of pregnancy and cerebral palsy occurrence. Examination of baby in Apgar scale 5 min after the birth is essential because it is statistically connected with development of cerebral palsy.
Conclusions. Prematurity as well as embryoanoxaemia with low score in Apgar scale have an influence on cerebral palsy. Analysis of risk factors of cerebral palsy of infants and early diagnosis determine the possibilities of effective therapy.

WSTĘP
Mózgowe porażenie dziecięce (MPD) jest niepostępującym zespołem objawów chorobowych dotyczącym ośrodkowego układu nerwowego, a zwłaszcza neuronu ruchowego. Zespół ten spowodowany jest różnego rodzaju czynnikami etiologicznymi. Powstaje na skutek uszkodzenia OUN w okresie jego rozwoju, tzn. w czasie ciąży, porodu lub w okresie okołoporodowym. Mózgowe porażenie dziecięce nie stanowi odrębnej jednostki chorobowej. Jest zespołem różnorodnych objawów zmieniającym się wraz z wiekiem dziecka (1-5).
Częstość występowania MPD według różnych autorów oceniana jest na 1,5-3,3 przypadków na 1000 urodzonych żywo dzieci (3, 4, 6). W Polsce częstość występowania MPD szacowana jest na 2,0-2,5 na 1000 żywo urodzonych dzieci (6).
Na rozwój mózgowego porażenia dziecięcego wpływa wiele czynników. Do najważniejszych zaliczamy: wcześniactwo, niedotlenienie i niedokrwienie płodu, skrajnie mała masa płodu, ciąża wielopłodowa, zakażenia w czasie ciąży oraz wiek matki poniżej 16 r.ż. i powyżej 40 r.ż.
Celem pracy jest przedstawienie częstości występowania oraz analiza czynników ryzyka MPD w okresie prenatalnym, okołoporodowym i niemowlęcym.
MATERIAŁ I METODY
Badania przeprowadzono w Klinice Kardiologii Wieku Dziecięcego i Pediatrii Ogólnej Warszawskiego Uniwersytetu Medycznego w latach 2007-2008. W badaniu wykorzystano autorską ankietę składającą się z 31 pytań. Pytania dotyczyły warunków socjodemografiznych rodziców, przebiegu ciąży, czasu trwania porodu oraz ogólnego stanu urodzonego dziecka.
Badaniami objęto grupę 30 dzieci z mózgowym porażeniem dziecięcym. Dokonano analizy wyników ankiety wypełnionej przez rodziców. Wyniki porównano z wynikami ankiety przeprowadzonej wśród rodziców grupy kontrolnej, którą stanowiło 30 dzieci zdrowych. Obie grupy były jednorodne pod względem statystycznym.
Kryteria włączenia do grupy badanej:
– zgoda rodzica/rodziców na wypełnienie ankiety,
– rozpoznane mózgowe porażenie dziecięce,
– wiek dziecka do 5 lat.
Kryteria włączenia do grupy kontrolnej:
– zgoda rodzica/rodziców na wypełnienie ankiety,
– brak rozpoznania MPD u dziecka,
– wiek dziecka do 5 lat.
Oceny związku między działaniem czynników szkodliwych w okresie prenatalnym, okołoporodowym i noworodkowym a rozwojem mózgowego porażenia dziecięcego dokonano przy użyciu testu t-Studenta oraz testu niezależności χ2 (10).
WYNIKI
Z przeprowadzonych badań wynika, że warunki socjodemograficzne obu grup były podobne. W grupie badanej przeważały jednak rodziny mieszkające na wsi i w małych miastach w stosunku do rodzin mieszkających w dużych miastach.
Zarówno w grupie badanej, jak i kontrolnej większy procent matek niż ojców miało wykształcenie wyższe lub średnie.
Z ankiety wynika, że mózgowe porażenie dziecięce częściej występowało u chłopców niż u dziewczynek. W grupie badanej chłopcy stanowili 60%. W grupie kontrolnej liczba chłopców i dziewczynek była porównywalna (ryc. 1).
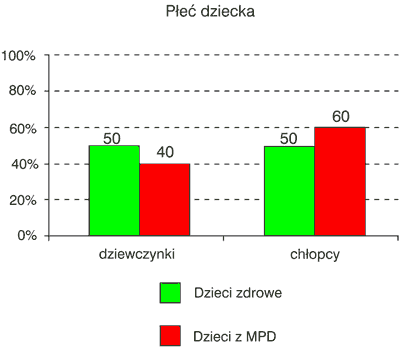
Ryc. 1. Rozkład płci w grupie badanej i grupie kontrolnej.
Nie stwierdzono zależności między częstością występowania MPD a płcią dziecka.
Biorąc pod uwagę wiek matek w obu grupach – badanej i kontrolnej, różnica procentowa pojawia się tylko w grupie matek powyżej 40 r.ż. W grupie dzieci z MPD 20% przypadków matek miało więcej niż 40 lat. W grupie dzieci zdrowych matki takie stanowiły 13%.
Sprawdzając statystyczny związek częstości urodzeń dzieci z MPD z wiekiem ich matek, stworzono tablicę kontyngencji (tab. 1).
Tabela 1. Wiek matek w grupie badanej i grupie kontrolnej.
|
Grupa badana |
Grupa kontrolna |
|
| < 20 |
6 |
7 |
13 |
| 20-30 |
14 |
14 |
28 |
| 30-40 |
4 |
5 |
9 |
| > 40 |
6 |
4 |
10 |
|
30 |
30 |
|
Na jej podstawie stwierdzić można brak związku statystycznego między częstością zachorowania na MPD a wiekiem matki przy urodzeniu dziecka.
Nie stwierdzono różnic w grupie badanej i grupie kontrolnej u matek obciążonych takimi chorobami, jak: cukrzyca, niedokrwistość i patologie układu krążenia.
Porównując przyjmowanie leków przez matki w obu grupach, stwierdzono, że leki w czasie ciąży brało 20% kobiet w grupie badanej i 16% kobiet w grupie kontrolnej. Wyliczona wartość p jest wyższa niż 0,05, czyli nie ma statystycznej zależności między przyjmowaniem leków przez matki w czasie ciąży a możliwością rozwoju MPD.
W obu grupach, badanej i kontrolnej, wszystkie kobiety w czasie ciąży były pod stałą opieką lekarza ginekologa.
W rodzinach dzieci zdrowych czynniki zwiększające ryzyko rozwoju mózgowego porażenia dziecięcego, takie jak: wady wrodzone, mózgowe porażenie dziecięce lub inne choroby układu nerwowego oraz poronienia w wywiadzie występowały u 30% ankietowanych. W rodzinach dzieci chorujących na MPD wyżej wymienione czynniki występowały w 43% przypadków (ryc. 2).
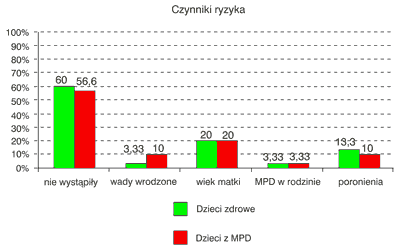
Ryc. 2. Czynniki ryzyka a częstość występowania MPD.
Na podstawie stworzonej tablicy kontyngencji (tab. 2) i obliczeń statystycznych nie stwierdzono związku między obecnością czynników rodzinnych a wystąpieniem mózgowego porażenia dziecięcego.
Tabela 2. Występowanie czynników rodzinnych w grupie badanej i grupie kontrolnej.
| Grupa badana |
Grupa kontrolna |
Ogółem |
| Brak czynników rodzinnych | 17 |
21 |
38 |
| Czynniki rodzinne | 13 |
9 |
22 |
| Ogółem | 30 |
30 |
60 |
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Gomulska K, Sadowska L, Krefft A et al.: Wczesne prognozowanie wystąpienia mózgowego porażenia dziecięcego u niemowląt w aspekcie syntetycznej analizy czynników ryzyka. Prz Med Uniw Rzesz 2006; 4 (1): 47-58. 2. Jóźwiak S: Neurologiczne podstawy deficytów ruchowych w mózgowym porażeniu dziecięcym. Ortop Traumatol Rehabil 2001; 3 (4): 472-475. 3. Kułakowska Z: Mózgowe porażenie dziecięce. Wczesne uszkodzenie dojrzewającego mózgu od neurofizjologii do rehabilitacji. Wydawnictwo Folium, Lublin 2003; 9-25. 4. Kwolek A, Majka M, Pabis M: Rehabilitacja dzieci z porażeniem mózgowym – problemy, aktualne kierunki. Ortop Traumatol Rehabil 2001; 3 (4): 499-507. 5. Michałowicz R: Mózgowe porażenie dziecięce. Neurologia dziecięca w praktyce, pod redakcją Jóźwiaka S i Michałowicza R, Wydawnictwo Bifolium, Lublin 2001; 114-121. 6. Michałowicz R: Mózgowe porażenie dziecięce. Wydawnictwo Lekarskie PZWL, Warszawa 2001; 17-26. 7. Brębowicz GH: Położnicze aspekty mózgowego porażenia dziecięcego. Seminaria z Medycyny Preinatalnej t. III: Mózgowe porażenie dziecięce, pod redakcją Czochańskiej J, Ośrodek Wydawnictw Naukowych, Poznań 1999; 37-45. 8. Kułak W, Sobaniec W: Mózgowe porażenie dziecięce – standardy postępowania. Stand Med 2004; 1 (1): 96-99. 9. Snela S: Mózgowe porażenie dziecięce. Ogólnopol Prz Med 2005; (4): 49-56. 10. Congdon P: Bayesian Statistical Modeling. John Wiley& Sons 2001. 11. Levitt S: Rehabilitacja w porażeniu mózgowym i zaburzeniach ruchu. Wydawnictwo Lekarskie PZWL, Warszawa 2007; 29-37. 12. Szymańska K: Mózgowe porażenie dziecięce. Klin Pediatr 2000; 8 (5): 578-58. 13. Wołosiewicz M, Czaprowski D, Kowalski IM: Skala Apgar a sprawność motoryczna w mózgowym porażeniu dziecięcym. Rocz Med 2002; 10 (1): 41-47. 14. Czochańska J: Częstość występowania i przyczyna mózgowego porażenia dziecięcego.Seminaria z Medycyny Preinatalnej t. III: Mózgowe porażenie dziecięce, pod redakcją Czochańskiej J, Ośrodek Wydawnictw Naukowych, Poznań 1999; 11-19. 15. Grether JK, Hoogstrate J, Selvin MFA, Nelson KB: Magnesium sulfate tocolysis and risk of neonatonal death. Am J Obstet Gynecol 1998; 178 (1).


