Anna Prowotorow-Iwaniukowicz, Małgorzata Gołąbek-Dylewska, Krzysztof Godlewski, *Bożena Werner
Ciężkie zwężenie zastawki aortalnej u noworodka
Severe valvular aortic stenosis in a neonate
Klinika Kardiologii Wieku Dziecięcego i Pediatrii Ogólnej, Warszawski Uniwersytet Medyczny
Kierownik Kliniki: prof. dr hab. n. med. Bożena Werner>
Summary
Aortic stenosis is a congenital heart disease which may present with different symptomatology and may lead to heart failure in newborn.
A case of a 9-days old newborn with a severe aortic stenosis is presented. Due to impaired systolic function of the left ventricle and rapidly increasing symptoms of heart failure (tachypnea, dyspnoea, tachycardia) the neonate required pharmacological treatment (prostaglandin E1 infusion and phosphodiesterase inhibitor c-AMP) and balloon valvuloplasty as a matter of urgency. In chest X-ray the heart silhouette was enlarged, the electrocardiogram showed signs of overload of both ventricles. In echocardiography thickened aortic valves with a pin-hole opening, normal left ventricle size with signs of its hypertrophy and reduced contractility (ejection fraction 45%) and a moderate mitral regurgitation were found.
Angiography and balloon valvuloplasty of the aortic valve was performed through puncture of the right femoral artery. After expansion of the balloon at the stenotic valve a very good result of the treatment was achieved – low invasive gradient (22 mm Hg) between the left ventricle and the aorta and a trivial aortic valve regurgitation. The good outcome of the procedure was confirmed and monitored in the next days. The general state of the child improved significantly, systolic function of the left ventricle returned to normal values. Because of a complication after the procedure – a thrombosis in the external iliac artery, a 3-month anti-clotting therapy was performed. No improvement in the patency of the vessel was observed; however, abundant collateral vessels provided the extremity with proper circulation.

Dziewięciodniowy noworodek został przyjęty do Kliniki Kardiologii z powodu podejrzenia zwężenia zastawki aortalnej.
W wywiadzie okres ciąży był bez powikłań, położnicze badania ultrasonograficzne nie wskazywały na wrodzoną wadę serca u dziecka. Noworodek został urodzony w stanie dobrym (10 punktów w skali Apgar), o czasie w 39. tygodniu ciąży, z masą ciała 2800 g. Bezpośrednio po porodzie wysłuchano głośny szmer nad sercem. W kolejnych dobach hospitalizacji u noworodka odnotowano tendencję do tachykardii (w czasie snu czynność serca: 160-170/min) i tachypnoe. W wykonanym badaniu radiologicznym klatki piersiowej stwierdzono powiększoną sylwetkę serca. Podejrzewając wrodzoną, przewodozależną wadę serca pod postacią ciężkiego zwężenia zastawki aortalnej, do leczenia włączono wlew prostaglandyny E1 i przekazano noworodka do Kliniki Kardiologii.
Przy przyjęciu dziecko pozostawało w stanie średnim stabilnym, wydolne oddechowo, z cechami niewydolności krążenia pod postacią tachykardii i umiarkowanej duszności. Czynność serca wynosiła 150-180/min, częstość oddechów około 60/min, stwierdzano duszność z uruchomieniem dodatkowych mięśni oddechowych. Obecny był szmer skurczowy o głośności 4/6 w skali Levine’a w polu osłuchiwania zastawki aortalnej, w drugiej przestrzeni międzyżebrowej po stronie prawej. Nad płucami wysłuchiwano pojedyncze trzeszczenia u podstawy płuc. Tętno na tętnicach kończyn górnych i dolnych było dobrze wyczuwalne. Wartość saturacji krwi, mierzona pulsoksymetrem, pozostawała w normie zarówno na kończynach górnych, jak i dolnych.
W badaniach laboratoryjnych wykładniki stanu zapalnego były ujemne. Wyniki badań laboratoryjnych, morfologia krwi, badania biochemiczne i gazometria krwi włośniczkowej nie wykazywały nieprawidłowości.
W EKG zarejestrowano rytm zatokowy, pośrednią oś serca oraz cechy przeciążenia obu komór serca.
W badaniu radiologicznym klatki piersiowej (ryc. 1) stwierdzono powiększoną sylwetkę serca, ze wskaźnikiem sercowo-płucnym 0,6.
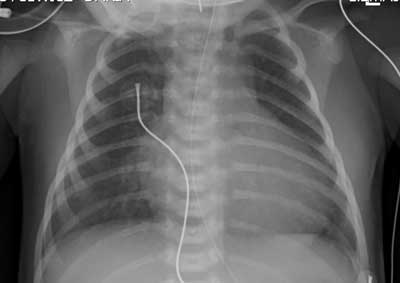
Ryc. 1. Powiększona sylwetka serca w badaniu radiologicznym klatki piersiowej – wskaźnik sercowo-płucny 0,6
W dwuwymiarowym badaniu echokardiograficznym 2D i znakowanym kolorem badaniu dopplerowskim (ryc. 2) zobrazowano dwupłatkową zastawkę aortalną z cechami ciężkiego zwężenia, z maksymalnym gradientem ciśnienia skurczowego pomiędzy lewą komorą (LV) a aortą 80 mmHg, gradientem średnim 45 mmHg, bez niedomykalności (ryc. 3). Płatki zastawki były znacznie pogrubiałe, z bardzo ograniczonym otwarciem. Wymiar pierścienia zastawki aortalnej oceniono na 6 mm (z-score: -1,25 przy normie ± 2), nie stwierdzono cech hipoplazji aorty wstępującej i łuku ani zwłóknienia (fibroelastozy) wsierdzia. Wymiary LV mieściły się w normie, mięsień komory był umiarkowanie przerośnięty, a funkcja skurczowa LV upośledzona. Frakcja wyrzutowa LV oceniona metodą Simpsona wynosiła około 45% (norma powyżej 55%). Ponadto stwierdzono niedomykalność II stopnia zastawki mitralnej oraz powiększony lewy przedsionek serca. Nie uwidoczniono drożnego przewodu tętniczego. Ze względu na obniżenie funkcji skurczowej LV oraz cechy niewydolności serca w badaniu przedmiotowym, zadecydowano o wdrożeniu leczenia inhibitorem fosfodiesterazy c-AMP o działaniu inotropowym dodatnim i rozszerzającym naczynia obwodowe.
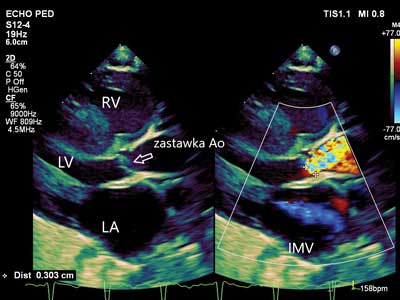
Ryc. 2. Badanie echokardiograficzne. Zwężenie zastawki aortalnej, widoczne grube płatki zastawki, turbulentny, przyspieszony przepływ w aorcie znakowany kolorowym dopplerem, niedomykalność mitralna, powiększony lewy przedsionek oraz pogrubiały mięsień lewej komory serca
LV – lewa komora; RV – prawa komora; LA – lewy przedsionek; IMV – niedomykalność mitralna
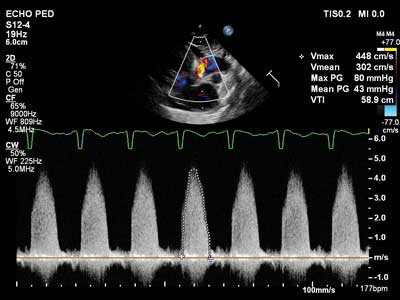
Ryc. 3. Pomiar gradientu ciśnienia skurczowego przez zastawkę aortalną metodą dopplera (wartość maksymalna 80 mmHg i średnia 45 mmHg)
Wobec zdiagnozowania u noworodka ciężkiego zwężenia zastawki aortalnej z obniżoną funkcją skurczową LV, dziecko zakwalifikowano do walwuloplastyki balonowej zwężenia aortalnego w trybie pilnym (pomimo ciągłego wlewu prostaglandyny E1 nie uzyskano udrożnienia przewodu tętniczego). Wykonano cewnikowanie serca i aortografię z dojścia przez prawą tętnicę udową, potwierdzając rozpoznanie ciężkiego zwężenia zastawki aortalnej (ryc. 4). Ze względu na niestabilny stan dziecka w trakcie zabiegu (bradykardia i hipotensja wymagające podania katecholamin), nie dokonano pomiaru ciśnienia w LV i inwazyjnego pomiaru gradientu ciśnienia skurczowego pomiędzy komorą a aortą. Następnie, pod kontrolą skopi rentgenowskiej i przezklatkowego badania echokardiograficznego, do aorty wprowadzono cewnik balonowy o średnicy 7 mm i wypełniono balon na poziomie zastawki, uzyskując jego pełne rozprężenie. Gradient inwazyjny pomiędzy LV a aortą po zabiegu wynosił 22 mmHg. W kontrolnym badaniu echokardiograficznym, wykonanym bezpośrednio po zabiegu, wynik plastyki balonowej również oceniono jako dobry. Znacznie zwiększyło się otwarcie płatków zastawki, maksymalny gradient ciśnienia skurczowego pomiędzy LV a aortą obniżył się do 34 mmHg, a średni do 19 mmHg. Stwierdzono łagodną, I stopnia niedomykalność zastawki aortalnej, niedomykalność mitralną oceniono na I/II stopień. Poprawiła się również funkcja skurczowa lewej komory serca, osiągając normę w ocenie metodą Simpsona: 60-65%. Po zabiegu odstawiono wlew prostaglandyny E1 oraz stopniowo redukowano dawki inhibitora fosfodiesterazy c-AMP, aż do całkowitego odstawienia leku po kilku dniach.
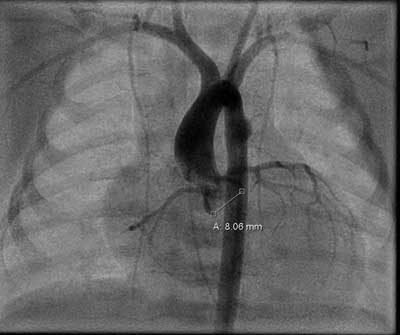
Ryc. 4. Badanie angiokardiograficzne – ciężkie zwężenie zastawki aortalnej, pomiar wielkości pierścienia aortalnego
W kolejnych dobach hospitalizacji stan dziecka oceniano jako dobry, bez objawów niewydolności serca, z prawidłową częstością rytmu serca (130-150/min). Wysłuchiwano cichy szmer skurczowy w polu osłuchiwania zastawki aortalnej (2/6 w skali Levine’a), a nad płucami prawidłowy szmer pęcherzykowy, bez dodatkowych zjawisk osłuchowych. W kontrolnych badaniach EKG początkowo utrzymywały się cechy przeciążenia obu komór serca, a w badaniu radiologicznym klatki piersiowej nadal stwierdzano powiększenie sylwetki serca, chociaż w mniejszym stopniu niż poprzednio. W kontrolnych badaniach echokardiograficznych maksymalny gradient ciśnienia skurczowego LV-aorta wynosił 27-35 mmHg, średni 14-20 mmHg, niedomykalność zastawki aortalnej oceniono na I stopień. Obserwowano również zmniejszanie się stopnia niedomykalności zastawki mitralnej i stopniową regresję grubości mięśnia LV.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Singh GK: Congenital Aortic Valve Stenosis. Children 2019; 6: 69-79.
2. Simpson JM, Sharland GK: Natural history and outcome of aortic stenosis diagnosed prenatally. Heart 1997; 77: 205-210.
3. Hornberger LK, Sanders SP, Rein AJ et al.: Left heart obstructive lesions and left ventricular growth in the midtrimester fetus. A longitudinal study. Circulation 1995; 92: 1531-1538.
4. Mäkikallio K, McElhinney DB, Levine JC et al.: Fetal aortic valve stenosis and the evolution of hypoplastic left heart syndrome: patient selection for fetal intervention. Circulation 2006; 113: 1401-1405.
5. Sievers HH, Schmidtke C: A classification system for the bicuspid aortic valve from 304 surgical specimens. J Thorac Cardiov Surg 2007; 133: 1226-1233.
6. Sun BJ, Lee S, Jang JY et al.: Performance of a simplified dichotomous phenotypic classification of bicuspid aortic valve to predict type of valvulopathy and combined aortopathy. JASE 2017; 30: 1152-1161.
7. Donati F, Myerson S, Bissell MM et al.: Improving the accuracy and precision of noninvasive estimation of peak pressure drops. Circ-Cardiovasc Imag 2017; 10: 5207.
8. Feltes TF, Bacha EF, Beekman RH et al.: Indications for cardiac catheterization and intervention in pediatric cardiac disease: A scientific statement from the American Heart Association. Circulation 2011; 123: 2607-2652.
9. Brown JW, Rodefeld MD, Ruzmetov M et al.: Surgical valvuloplasty versus balloon aortic dilation for congenital aortic stenosis: Are evidence-based outcomes relevant? Ann Thorac 2012; 94: 146-155.
10. Hill GD, Ginde S, Rios R et al.: Surgical valvotomy versus balloon valvuloplasty for congenital aortic valve stenosis: A systematic review and meta-analysis. JAHA 2016; 5: 3931.
11. Carrel T, Kadner A: Long-term clinical and imaging follow-up after reinforced pulmonary autograft ross procedure. Semin Thorac Cardiovasc Surg Pediatr Card Surg 2016; 19: 59-62.




