*Małgorzata Kołodziejczak1, 2, Przemysław Ciesielski1, 2
Poporodowe uszkodzenia zwieraczy odbytu – zasady postępowania
Obstetric anal sphincter injuries – management guidelines
1Warsaw Proctology Center, St. Elisabeth Hospital, Mokotów Medical Center, Warsaw
2Department of General Surgery, County Hospital in Ostrów Mazowiecka
Streszczenie
Nietrzymanie gazów i stolca jest poważnym kalectwem, znacznie upośledzającym jakość życia pacjenta w sferze osobistej, zawodowej i społecznej. Ocenia się, że nawet około 15% populacji ludzi dorosłych cierpi na problemy dotyczące obniżenia kontynencji, jakkolwiek problem wydaje się nadal epidemiologiczne niedoszacowany. U kobiet uraz porodowy jest najczęstszą przyczyną inkontynencji, nazywanej „cichą chorobą”, gdyż nie mówią o niej pacjentki, a lekarze też w sposób aktywny nie pytają się pacjentek po porodzie o inkontynencję. Zbyt niska refundacja operacji rekonstrukcji zwieraczy przez Narodowy Fundusz Zdrowia sprawia, że małe jest zainteresowanie na oddziałach chirurgicznych wykonywaniem operacji naprawczych zwieraczy, a trudność zabiegu operacyjnego wymagającego dużego doświadczenia, a także ryzyko powikłań po tej operacji powodują, że zabiegi te równie niechętnie wykonuje się w sektorze prywatnym. Doraźne, prawidłowe zaopatrzenie uszkodzenia zwieraczy po porodzie sprawia, że u pacjentki nie występują powikłania czynnościowe w postaci inkontynencji gazów i stolca. Planowe, odległe rekonstrukcje obarczone są większym odsetkiem powikłań niż rekonstrukcje doraźne, dlatego też powinny być poprzedzone diagnostyką obrazową i czynnościową. W artykule omówiono problem inkontynencji poporodowej, jednocześnie przedstawiając algorytmy post
Summary
Gas and stool incontinence is a serious disability, which significantly impairs the patient’s quality of life in the personal, professional and social sphere. Although it is estimated that continence problems affect up to 15% of the adult population, the problem still seems to be epidemiologically underestimated. In women, obstetric trauma is the most common cause of incontinence, referred to as “the silent affliction” as the patients do not talk about it, and doctors do not actively ask patients about incontinence after delivery. Insufficient reimbursement of sphincter repair by the National Health Fund means that there is little interest in performing sphincter repair in surgical departments, while the difficulty of the surgery requiring extensive experience, as well as the risk of postoperative complications make these procedures unattractive for the private sector. Proper emergency treatment of postpartum sphincter damage prevents functional complications in the form of gas and faecal incontinence. Elective, distant reconstructions have a higher complication rate than emergency reconstructions, and therefore should be preceded by imaging and functional diagnosis. The paper discusses the problem of postpartum incontinence, presenting the diagnostic and therapeutic algorithms for emergency and elective

Wstęp
Nietrzymanie gazów i stolca jest ciężkim kalectwem, znacznie upośledzającym jakość życia w sferze osobistej, zawodowej i społecznej. Ocenia się, że nawet około 15% populacji ludzi dorosłych cierpi na problemy dotyczące obniżenia kontynencji. Należy wspomnieć, że problem ten dotyczy również mężczyzn i w ostatnich latach jest u nich coraz lepiej diagnozowany i dostrzegany (1). Nadal najczęstszą przyczyną inkontynencji u kobiet jest uraz porodowy, w tym uraz neurogenny, morfologiczny zwieraczy i mieszany. Uszkodzenie zwieraczy odbytu jest poważnym powikłaniem po porodzie siłami natury. Szybkie rozpoznanie i prawidłowe doraźne zeszycie zwieraczy sprawia, że u pacjentki nie występują powikłania czynnościowe w postaci inkontynencji gazów i stolca. Dostępne dane epidemiologiczne podają, że częstość występowania uszkodzenia zwieraczy w trakcie porodu wynosi od 0,25 do 6%, ale nie u wszystkich pacjentek uraz zwieraczy skutkuje inkontynencją. U pierwiastek odsetek uszkodzeń jest wyższy i wynosi od 1,4 do nawet 16%, a u wieloródek od 0,4 do 2,7%. U kobiet, które doznały urazu zwieraczy podczas pierwszego porodu, ryzyko powtórnego urazu zwieraczy przy następnym porodzie jest wyższe i wynosi od 5,1 do 10,7% (2). Czynnikami ryzyka uszkodzeń są też: poród instrumentalny, zaawansowany wiek matki, makrosomia, nacięcie pośrodkowe krocza, poród pośladkowy i przedłużony drugi okres porodu (3). Według własnych praktycznych obserwacji opartych na przypadkach pacjentek zgłaszających się po porodzie z problemem inkontynencji, najczęstszym czynnikiem ryzyka uszkodzeń zwieraczy jest poród instrumentalny, a w szczególności kleszczowy, zaś w przypadku uszkodzeń neurogennych – przedłużony drugi okres porodu. Jest to zbieżne z doniesieniami na ten temat (4).
Należy podkreślić, że częstszą przyczyną poporodowej inkontynencji jest uszkodzenie neurogenne niż morfologiczne uszkodzenie mięśni zwieraczy i nie każda pacjentka zgłaszająca po porodzie objawy inkontynencji ma uszkodzone mięśnie zwieracze. Odległe obserwacje wykazują, że upośledzenie trzymania stolca i gazów u pacjentek po okołoporodowym urazie zwieraczy dotykają od 35 do 60% kobiet (2). U pacjentek z izolowanym neurogennym uszkodzeniem zwieraczy leczenie opiera się głównie na rehabilitacji (gimnastyka zwieraczy, elektrostymulacja).
Rozpoznanie uszkodzenia zwieraczy
Rozpoznanie uszkodzenia zwieraczy w trakcie porodu z reguły nie stanowi większej trudności. Brak „zwartości” odbytu, ziejąca rana i widoczne w ranie kikuty przerwanego mięśnia to typowe znamiona uszkodzenia poporodowego zwieraczy. Badanie zestawione przez pochwę i odbyt pozwala wykryć wszelkie ubytki w przegrodzie odbytniczo-pochwowej oraz zdiagnozować we wczesnym etapie przetokę odbytniczo-pochwową. Przy świeżym uszkodzeniu zwieraczy praktycznie nie posługujemy się badaniami dodatkowymi, takimi jak ultrasonografia transrektalna, rezonans magnetyczny czy anorektomanometria. Te badania diagnostyczne dedykowane są pacjentkom kwalifikowanym do planowych operacji rekonstrukcyjnych. Ponadto w trakcie dyżuru badania te są praktycznie niedostępne, choć też ich wykonanie ma znaczenie czysto akademickie, gdyż najczęściej uszkodzone zwieracze są dobrze widoczne.
Doraźne zaopatrywanie poporodowego uszkodzenia mięśni zwieraczy
Doraźna rekonstrukcja powinna być wykonana najlepiej do 6 godzin od uszkodzenia, jakkolwiek doświadczony koloproktolog może się podjąć rekonstrukcji nawet w kilkanaście godzin po urazie, uzyskując zadowalający efekt.
Istotne z punktu widzenia nie tylko medycznego, ale i prawnego jest to, aby rekonstrukcję zwieraczy wykonywał najbardziej doświadczony lekarz z zespołu dyżurnego lub co najmniej asystował przy zabiegu naprawczym. Jeśli jest taka możliwość, zabieg powinien się odbyć na bloku operacyjnym, w znieczuleniu. Zdajemy sobie sprawę, że nie zawsze taki sposób postępowania jest możliwy. Jeśli w najbliższych godzinach po porodzie nie mamy dostępu do bloku operacyjnego, zabieg wykonuje się na sali porodowej w możliwie szybkim terminie. Urazy porodowe są łatwiejsze do zaopatrzenia niż np. uszkodzenia doznane w wypadkach komunikacyjnych, gdyż najczęściej tkanki krocza po porodzie nie są zmiażdżone, a rana wygląda „jak równe przecięcie nożem”, ponadto jest czysta.
Etapy rekonstrukcji (5) (ryc. 1, 2)
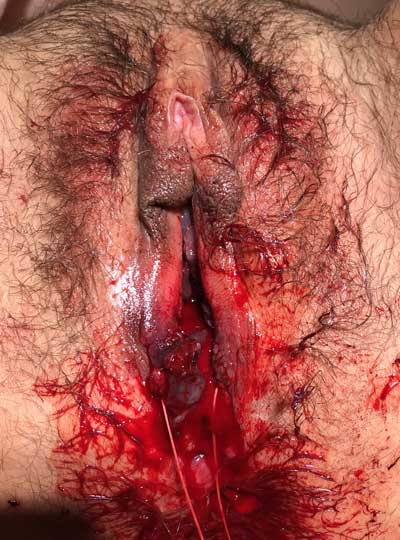
Ryc. 1. Okołoporodowy uraz krocza
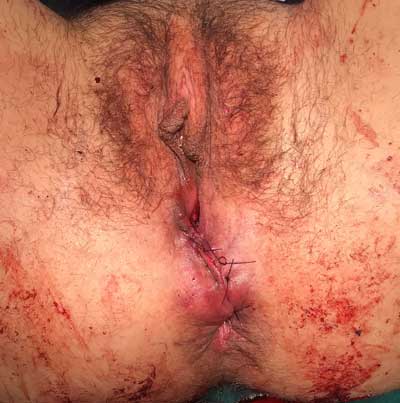
Ryc. 2. Obraz po doraźnej rekonstrukcji zwieraczy
Chirurgiczne opracowanie rany, usunięcie krwiaków i dokładna hemostaza.
1. Zidentyfikowanie kikutów uszkodzonych mięśni, przy wątpliwościach można zastosować bodziec elektryczny powodujący kurczenie mięśni.
2. Jeśli uszkodzenie jest IV stopnia (uszkodzenie dotyczy też odbytnicy), to rekonstrukcję rozpoczyna się od założenia szwów na błonę śluzową odbytnicy, tworząc podparcie dla rekonstrukcji zwieraczy
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Bharucha AE, Dunivan G, Goode PS et al.: Epidemiology, pathophysiology, and classification of fecal incontinence: State of the Science Summary for the National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK) Workshop. Am J Gastroenterol 2015; 110(1): 127-136.
2. Thubert T, Cardaillac C, Fritel X et al.: Definition, epidemiology and risk factors of obstetric anal sphincter injuries: CNGOF Perineal Prevention and Protection in Obstetrics Guidelines. Gynecol Obstet Fertil Senol 2018; 46(12): 913-921.
3. Sharma A, Rao SSC: Epidemiologic Trends and Diagnostic Evaluation of Fecal Incontinence. Gastroenterol Hepatol (N Y) 2020; 16(6): 302-309.
4. Ali M, Migisha R, Ngonzi J et al.: Risk Factors for Obstetric Anal Sphincter Injuries among Women Delivering at a Tertiary Hospital in Southwestern Uganda. Obstet Gynecol Int 2020; 2020:6035974.
5. Kołodziejczak M (red.): Leczenie chorób proktologicznych w ciąży i okresie porodu. Wydawnictwo Borgis, Warszawa 2011.
6. Sudoł-Szopińska I, Santoro GA, Kołodziejczak M et al.: Magnetic resonance imaging template to standardize reporting of anal fistulas. Tech Coloproctol 2021; 25(3): 333-337.
7. Jorge JM, Wexner SD: Etiology and management of fecal incontinence. Dis Colon Rectum 1993; 36: 77-97.



