© Borgis - Nowa Pediatria 4/2000, s. 17-21
Marcin Moniuszko, Edyta Eljasiewicz, Janusz Semeniuk, Maciej Kaczmarski
Objawy nadwrażliwości pokarmowej u dzieci karmionych piersią po pierwszym roku życia
Food hypersensitivity and breast feeding in postinfantal period
z III Kliniki Chorób Dzieci Akademii Medycznej w Białymstoku
Kierownik Kliniki: prof. zw. dr hab. med. Maciej Kaczmarski
Streszczenie
The aim of the study was to evaluate whether prevelance of symptoms connected with allergic process in children may be associated with prolonged period of breast feeding.
The examined group was 54 children aged 2-4 years breastfed above 1-st year of life. The researching instrument was appropriately constructed inquiry which was filled in by mothers. Questions concerned as well observed symptoms derrived from different organs as applied diet of mother and/or child.
The mean period breast feeding was 17 months. 75% of mothers were on elimination diet at this time, but only 43% of them kept rigorously doctor´s nutritional indications. Such symptoms as regurgitation, vomitus, constipations or diarrhoea were obseved in 56% of examined children. The symptoms indicating to atopic dermatitis were found in 52%. The most frequent manifestation from respiratory tract was recurrent infections (38%) and allergic rhinitis (35%).
In 35% of children these symptoms kept only while breastfed; in 25% – lasted until 6 months after breastfeeding period, in 20% – above 6 months.
Manifestation of food hypersensitivity in children above 1-st year of life should be always assesed due to prolonged breast-feeding period.
Even long-termin elimination diet is not sufficient to protect children from sensitization.

Szeroko propagowane w Polsce karmienie piersią skutkuje nie tylko znacznym odsetkiem dzieci żywionych naturalnie ale też wydłużeniem okresu karmienia, w wielu przypadkach powyżej roku. Mleko kobiety nie jest jednak wolne od alergenów pokarmowych, które przedostają się tam z przewodu pokarmowego poprzez krążenie i układ limfatyczny (5, 8). Karmienie naturalne (szczególnie przez długi okres) sprzyja utrzymaniu więzi biologicznej i emocjonalnej pomiędzy matką i dzieckiem (19), ale stwarza ryzyko długotrwałej ekspozycji na niektóre alergeny i manifestacji klinicznej alergii pokarmowej (2, 9, 11, 20, 22).
CEL PRACY
Celem pracy była ocena występowania objawów klinicznych u dzieci karmionych piersią po 1 r.ż. W badaniu uwzględniono czas karmienia piersią, dietę stosowaną przez matkę karmiącą i dziecko po 1 r.ż., wywiad atopowy, współistniejące schorzenia a także leki przyjmowane przez matkę i/lub przez dziecko.
MATERIAŁ I METODY
Grupę badaną stanowiło 54 dzieci hospitalizowanych w III Klinice Chorób Dzieci i/lub pozostających pod opieką Poradni Psychosomatycznej w wieku od 20 m-cy do 4 lat (średni wiek – 2 6/12). Warunkiem zakwalifikowania dziecka do grupy badanej był czas karmienia piersią dłuższy niż 1 rok. Materiał badawczy stanowiła wstępnie dokumentacja szpitalna. Ze względu na fakt, że często informacje tam zawarte nie były wystarczające zdecydowano się na zebranie szczegółowego wywiadu od matek. Po telefonicznym uzgodnieniu rodzice otrzymali szczegółową ankietę dotyczącą okresu karmienia naturalnego i podawanych w tym czasie innych pokarmów. Po upływie 2 tygodni rodzice, w bezpośredniej rozmowie telefonicznej przekazali istotne dla celu pracy dane.Taka metoda badawcza eliminowała charakterystyczny dla badań ankietowych znaczny odsetek nieodesłanych formularzy, umożliwiała ponadto uzyskanie informacji nie mieszczących się w sztywnym schemacie kwestionariusza a niezwykle cennych i koniecznych dla zrozumienia problematyki matki i dziecka karmionego piersią po 1 r.ż.
WYNIKI
Średni czas karmienia piersią w badanej grupie wynosił 17 m-cy (4). Do 15 m-ca żywienie naturalne utrzymywane było u 26 dzieci (48% badanej grupy),14 (26%) było karmionych pokarmem matki do 18 m-ca życia, i taka sama liczba (26%) – do 21 m-ca i dłużej. Najdłuższy zaobserwowany czas karmienia piersią wynosił 28 m-cy (ryc. 1).
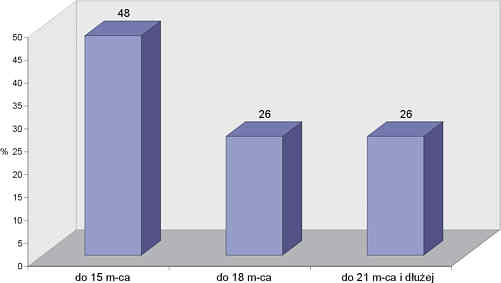
Ryc. 1. Czas karmienia piersią.
W okresie karmienia piersią tylko 25% matek pozostawało na diecie ogólnej (1, 3). 75% przestrzegało w ich mniemaniu diety eliminacyjnej (z czego 3/4 pozostawało na niej do końca okresu karmienia). Jednak tylko 43% ankietowanych matek przestrzegało dokładnie zaleceń dietetycznych uzgodnionych z lekarzem prowadzącym. Dalsze 32% stosowało tylko dietę bezmleczną bez wykluczenia jaj, soi, owoców cytrusowych, czekolady i innych alergizujących produktów. Jak wynika z relacji części matek, ich liberalne podejście do wymagań dietetycznych było efektem braku subiektywnej poprawy stanu zdrowia ich dzieci w okresie karmienia piersią.

Ryc. 2. Objawy ze strony przewodu pokarmowego.
Od początku do zakończenia okresu karmienia piersią najczęściej zauważane przez matki objawy u ich dzieci pochodziły z przewodu pokarmowego (14). Ogółem ich występowanie u dzieci zgłaszało 29 matek karmiących piersią (56% badanej grupy). Najczęściej stwierdzane objawy wskazywały na możliwość istnienia refluksu żołądkowo-przełykowego: ulewanie u 22 dzieci (40%), wymioty po posiłkach u 9 dzieci (17%). U 10% rozpoznanie refluksu potwierdzone było badaniem radiologicznym podczas hospitalizacji. U 32% stosowano typowe leczenie przeciwrefluksowe z dobrym efektem podczas przyjmowania leku lecz z nawrotem tych samych objawów po jego odstawieniu (ryc. 2).
U 17 dzieci (32%) obserwowano utrzymywanie się luźnych stolców dłużej niż przez 2 tygodnie (po wykluczeniu przez matkę innych przyczyn tego objawu). U 9 dzieci (17%) stwierdzano występowanie okresowych zaparć. Bóle brzucha obserwowano u 8 dzieci (14%); miały one charakter nawrotowy i w połowie przypadków skojarzone były z biegunką lub zaparciami.
Wśród objawów skórnych obserwowanych w okresie laktacji dominowała wysypka plamisto-grudkowa (28 dzieci – 52%), zlokalizowana była na twarzy w 21%, na kolanach, łokciach lub tułowiu w 33%. U 4 dzieci stwierdzano objaw suchej, szorstkiej skóry bez zmian plamisto-grudkowych (3). W leczeniu stosowano doustne leki antyhistaminowe u 70% dzieci ze zmianami skórnymi, miejscowe preparaty sterydowe – u 38%, leczenie natłuszczające – u 62%. We wszystkich przypadkach pozytywny efekt leczenia utrzymywał się bardzo krótko. Od 2 do 6 tygodni po odstawieniu leku objawy powracały (ryc. 3).
W badanej grupie dzieci najczęściej zgłaszaną dolegliwością ze strony układu oddechowego były powtarzające się (od 8 do 10 razy w ciągu roku) infekcje górnych dróg oddechowych, których występownie podawało 21 matek (38%). W 42% przypadków dziecko każdorazowo otrzymywało antybiotyki (ambulatoryjnie lub w szpitalu).
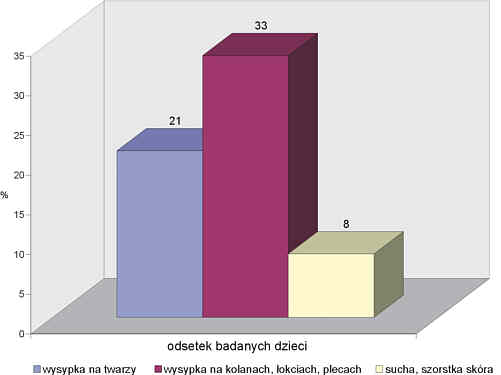
Ryc. 3. Skóra – objawy.
U 19 (35%) dzieci obserwowano objawy alergicznego nieżytu nosa (u 11% – sezonowego, u 24% – całorocznego). U 12 dzieci zastosowano leczenie antyhistaminowe uzyskując przejściową poprawę u 7 dzieci.
W 16 przypadkach (30%) stwierdzano pojawienie się okresowego porannego lub napadowego nocnego kaszlu. U 4 dzieci stosowano antybiotyk, u 8 leczenie antyhistaminowe i przeciwrefluksowe uzyskując w tej drugiej grupie pozytywny, choć przejściowy efekt terapeutyczny.
U 5 dzieci (10%) matki stwierdziły objaw „świszczącego oddechu” (u 2 skojarzone były z objawami alergicznego nieżytu nosa, u 3 z napadowym nocnym kaszlem) (ryc. 4).
U 30% badanych dzieci wyżej wymienione objawy występowały jednoczasowo i dotyczyły różnych układów. Najczęściej (w 15%) obserwowano skojarzenie objawów ze strony przewodu pokarmowego i układu oddechowego w 10% objawom skórnym towarzyszyły oddechowe, u jednego dziecka (5%) manifestacja narządowa dotyczyła wszystkich trzech układów.
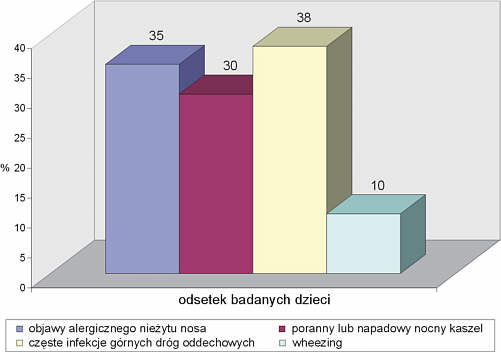
Ryc. 4. Objawy ze strony układu oddechowego.
Po zaprzestaniu karmienia piersią całkowite ustąpienie objawów stwierdzono u 35% badanych dzieci, u 25% – objawy utrzymywały się jeszcze przez okres od 3 do 6 m-cy (śr. 4 m-ce), u 20% badanych dzieci ich występowanie stwierdzano jeszcze przez okres dłuższy niż 6 m-cy. Po zakończeniu okresu karmienia naturalnego 16% matek nie zauważyło istotnych zmian w stanie zdrowia dziecka. Nasilenie zmian chorobowych po rezygnacji z karmienia piersią obserwowała tylko jedna matka (ryc. 5).
Zaobserwowana w zestawieniu zbiorczym (wcześniejsza lub późniejsza) remisja objawów u 80% dzieci po zaprzestaniu karmienia piersią u żadnego z nich nie dotyczyła zmian skórnych. Występujące w 60% badanej grupy po zakończeniu karmienia naturalnego – wysypka lub szorstka skóra – utrzymały się mimo stosowanego leczenia w mniejszym lub większym stopniu do momentu badania.
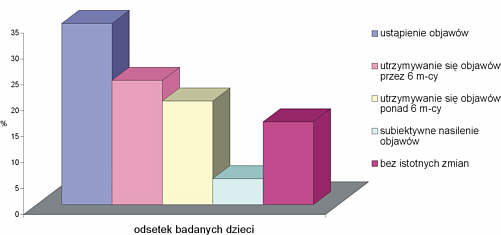
Ryc. 5. Objawy przedmiotowe po zaprzestaniu karmienia piersią.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Arvola T., Holmberg Martilla D.: Benefits and risks of elimination diets. Ann. Med.,1999 Aug., 31, 4:293-8. 2. Bjorksten B., Kjellman N.I.: Does breast feeding prevent from food allergy. Allergy Proc., 1991 Jul., 12, 4:233-7. 3. Cant A.J. et al.: Effect of maternal dietary exclusion on breast fed infants with eczema: two controlled studies. Br. Med. J.,1986 Jul., 293, 6541:231-3. 4. Cant A.J.: Diet and the prevention of childhood allergic diseases. Hum. Nutr. Appl. Nutr. 1984 Dec., 38, 6:455-68. 5. Chandra R.K. et al.: Inffluence of maternal antigen avoidance during pregnancy and lactation an atopic eczema in infants. Clin. Allergy. 1986, 16:563-569. 6. Firrer M.A. et al.: Effect of antygen head on development of milk antibodies in infants allergic to milk. Br. Med. J. 1981, 283:693-696. 7. Gerrard J.W. et al.: Cow´s milk allergy. Prevalence and manifestation in an unselected series of newborns. Acta Paediatr. Scand. Suppl. 1973, 234:1-21. 8. Harmatz P.R., Block K.J.: Transfer of dietary protein in breast milk. Ann. Allergy, 1988, 61:221-24. 9. Hill D.J. et al.: Manifestation of milk allergy in infancy. Clinical and immunological findings. J. Paediatr. 1986, 109: 270-276. 10. Host A. et al.: A prospective study of cow´s milk allergy in exclusive breast infants. Acta Paediatr. Scand. 1988, 77: 663-670. 11. Isolauri E. et al.: Breast feeding of allergic infants. J. Pediatr., 1999 Jan., 134:1. 12. Jarvinen K.M. et al.: Large number of CD 19+/CD 23+ B cells and small nuber of CD 8+ T cells as early markers for cow´s milk allergy. Pediatr. Allergy Immunol. 1998 Aug., 9, 3: 139-42. 13. Jakobsson I. et al.: Dietary bovine beta-lactoglobulin in transfer to human milk. Acta Paediatr. Scand. 1985, 74:342-345. 14. Kaczmarski M.: Alergia i nietolerancje pokarmowe. Mleko, cukry, soja. Sanmedia 1993. 15. Kaczmarski M. et al.: Neonatal feeding and infant allergy. Com. 8-th European Workshop of Neonatology. September 2-4th 1999 Magdeburg. 16. Kilshaw P.J., Slade H.: Passage of ingested protein into the blood during gastrointestinal hypersensitivity reactions: experiments in the preruminant calf. Clin. Exp. Immunol. 1980 Sep., 41:3 575-82. 17. Machtinger S., Moss R.: Cow´s milk allergy in breast-fed infants; the role of allergen and maternal secretory IgA antibody. J. Allergy Clin. Immunol., 1986 Feb., 77, 2:341-7. 18. Marek A. i wsp.: Alergeny pokarmowe w mleku kobiecym. Przegl. Ped., Suppl. 3. 19. Peat J.K. et al.: Beyond breast feeding. J. Allergy Clin. Immunol., 1999 Sep., 104, 3 Pt 1, 526-9. 20. Ratner B. et al.: Transmission of protein sensitivess from mothers to offspring. J. Immunol. 1997, 14:269. 21. Warner J.O.: Food allergy in fully breastfed infants. Allergy 1980, 10:133-136.





