© Borgis - Postępy Nauk Medycznych 2/2006, s. 67-71
Piotr Kaliciński1, Andrzej Kamiński1, Joanna Teisseyre1, Joanna Pawłowska2, Tomasz Drewniak2, Marek Szymczak2, Hor Ismail2, Paweł Nachulewicz2, Małgorzata Markiewicz2, Krzysztof Bogucki2, Andrzej Byszewski3, Małgorzata Manowska3, Przemysław Kluge4, *Marek Krawczyk5
Przeszczepienie wątroby u dzieci – wnioski z 14 lat doświadczeń w jednym ośrodku
Liver transplantation in children – results of 14 years experience in a single center
1Klinika Chirurgii Dziecięcej i Transplantacji Narządów
2Klinika Gastroenterologii, Hepatologii i Immunologii
3Klinika Anestezjologii i Intensywnej Terapii; Zakład Patomorfologii
4Instytut Pomnik – Centrum Zdrowia Dziecka w Warszawie
5Klinika Chirurgii Ogólnej i Chorób Wątroby Akademii Medycznej w Warszawie
Streszczenie
Wstęp: Celem pracy jest podsumowanie doświadczeń jednego ośrodka Instytutu Pomnika – Centrum Zdrowia Dziecka, w przeszczepianiu wątroby u dzieci, w tym porównanie wyników uzyskanych w okresie wdrażania programu do wyników aktualnych i próba znalezienia najważniejszych czynników odgrywających rolę w poprawie tych wyników.
Materiał i metody: Materiał kliniczny objemuje 197 pacjentów w wieku 5 miesięcy do 20 lat, u których wykonano łącznie 215 przeszczepów wątroby. Porównano wyniki uzyskane w latach 1990-1998 i 1999-2004 retrospektywnie analizując różne czynniki mogące wpływać na wczesne i odległe przeżycie pacjentów (m.in. techniki chirurgiczne, sposób i czas przechowywania przeszczepu, straty krwi w czasie transplantacji, sposób imunosupresji i in.).
Wyniki: Wczesne i odległe przeżycie (3 miesiące i 3 lata) w pierwszym okresie wyniosły odpowiednio 71,9% i 54%, podczas gdy w drugim okresie 91,5% i 90%.
Wnioski: Najważniejszymi czynnikami wpływającymi na poprawę wyników transplatacji wątroby u dzieci są: doświadczenie chirurgiczne, wdrożenie przeszczepów od żywych dawców rodzinnych, skrócenie czasu zimnego niedokrwienia przeszczepu, zmniejszenie strat krwi w czasie operacji przeszczepu wątroby, immunosupresja oparta na takrolimusie, opracowanie i wdrożenie standardu postępowania pooperacyjnego u biorców przeszczepu wątroby.
Summary
Introduction: Study was done to present actual experience of pediatric liver transplantation program and to compare two periods of development of the program: learning period and following experience and finally to find most important factors responsible for significant improvement of results of liver transplantation in our center.
Material and method: 215 liver transplants were done in 197 children in Dept. of Pediatr Surg & Organ Transplantation of Children´s Memorial Health Institute between 1990 and 2004. Clinical material was divided in two periods:1990-1998 and 1999-2004 and retrospectively results and factors influencing patient survival were analysed.
Results: early (3 months) and late (3 years) patients´ survival were 71.9% i 54% respectively in the first period and 91.5% and 90% in the second period.
Conclusions: Significant improvement achieved in the second period of liver transplant program was possible due to surgical experience, introduction of own standards of perioperative treatment and introduction of living related donor liver transplantations for small recipients.

Wstęp
Pierwszy udany przeszczep wątroby wykonał T. E. Starzl w 1967 roku u dziecka z guzem wątroby (hepatoblastoma). W Polsce pierwszy program przeszczepów wątroby wdrożono i uzyskano pierwsze powodzenia w transplantacji wątroby także u dzieci, ale dopiero w 1990 roku, tj. 23 lata później (1). Od tamtej pory, w okresie 14 lat, w Instytucie Pomnik – Centrum Zdrowia Dziecka wykonano łącznie 215 przeszczepów. U dzieci uzyskano w ostatnich latach wyniki porównywalne z najlepszymi ośrodkami światowymi niwelując ponad 20-letnie opóźnienie w stosunku do pionierów transplantacji wątroby (2).
Celem niniejszej pracy jest podsumowanie dotychczasowych doświadczeń jednego ośrodka w tej dziedzinie i próba określenia czynników, które odegrały najistotniejszą rolę w uzyskaniu na przestrzeni ww. lat poprawy wyników.
Materiał i metody
W latach 1990-2004 w Klinice Chirurgii Dziecięcej i Transplantacji Narządów Instytutu Pomnik – Centrum Zdrowia Dziecka wykonano 215 przeszczepów wątroby u 197 dzieci w wieku od 5 miesięcy do 20 lat. Materiał kliniczny podzielono na dwa okresy: 38 transplantacji wykonanych w latach 1990-1998, oraz 177 transplantacji wykonanych w latach 1999-2004. Retrospektywnej analizie poddano przeżycie pacjentów: wczesne, w czasie hospitalizacji związanej z przeszczepem oraz odległe, po 3 latach od transplantacji. Ponadto dokonano porównania szeregu czynników mogących w istotny sposób wpływać na wyniki przeszczepiania wątroby, m.in.: stan biorców, jakość przeszczepianego narządu, czas zimnego niedokrwienia przeszczepu, występowanie pierwotnego braku czynności przeszczepu, stosowane techniki chirurgiczne, czas trwania operacji, wielkość strat krwi w czasie operacji przeszczepienia wątroby, stosowaną immunosupresję, powikłania naczyniowe i inne.
Wyniki
W latach 1990-1998 wykonywano rocznie od 0 do 10 transplantacji wątroby, przy czym były to wyłącznie narządy pozyskiwane ze zwłok. W okresie po 1998 roku liczba rocznie wykonywanych przeszczepów stale zwiększała się i wynosiła od 29 do 42 na rok (ryc. 1), a znaczny udział miały przeszczepy od żywych dawców rodzinnych.
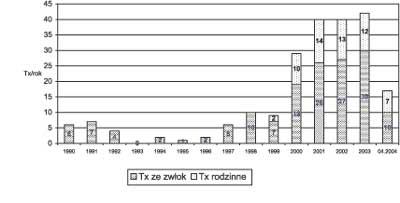
Ryc. 1. Rozwój przeszczepiania wątroby u dzieci w IP-CZD w latach 1.03.1990-30.04.2004.
Techniki wariantowe przeszczepów stosowane były niemal z jednakową częstością w obu badanych okresach programu: w pierwszym okresie przeszczep redukowany lub częściowy wykonano u 42% biorców, w drugim okresie u 40% (w tym 33% stanowiły przeszczepy od żywych dawców).
Wczesne i odległe przeżycie (w czasie hospitalizacji związanej z przeszczepem i 3- oraz 5-letnie) w pierwszym okresie wyniosły odpowiednio 71,9% i 54% i 54%, podczas gdy w drugim okresie uległy znaczącej poprawie do 91,5% i 90% i 90% (ryc. 2).
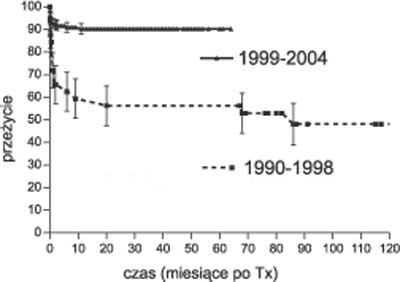
Ryc. 2. Przeżycie biorców przeszczepów wątroby w IP-CZD w latach 1990-1998 v. 1999-2004.
Lepsze wyniki w drugim okresie przeszczepiania wątroby w IP-CZD uzyskane zostały pomimo akceptacji w tym czasie mniej optymalnych zmarłych dawców (dłuższy pobyt w oddziale intensywnej terapii, gorsze parametry hemodynamiczne i laboratoryjne). Również biorcy przeszczepu w latach 1999-2004 byli w znacznie bardziej zaawansowanej niewydolności wątroby, częściej demonstrowali objawy niewydolności wielonarządowej (np. czterokrotnie więcej chorych z zespołem wątrobowo-nerkowym; 11 równoczesnych przeszczepów wątroby i nerki), (3). W latach 1990-1998 u 7,9% biorców (3/38) wskazaniem do TxW była ostra niewydolność lub ostra dekompensacja przewlekłej niewydolności wątroby, podczas gdy w latach 1999-2004 takich biorców było już 27/177 (15,3%).
Spośród wielu analizowanych parametrów, wydaje się, że różnice między pierwszym a drugim okresem programu w niektórych z nich odegrały szczególnie istotną rolę. Znacznemu skróceniu uległ czas zimnego niedokrwienia przeszczepu – z 15,21±3,2 godz., do 8,6±4,2 godz., a także czas operacji przeszczepienia wątroby – z 9,3±3,0 godz., do 6,5±1,5 godz. Jednocześnie zmieniono sposób reperfuzji przeszczepu z sekwencyjnego: najpierw ż. wrotna, następnie t. wątrobowa na równoczesną reperfuzję przez ż. wrotną i t. wątrobową po zakończeniu obu zespoleń naczyniowych. W drugim okresie programu nie obserwowano w żadnym przypadku pierwotnego braku czynności przeszczepu, podczas gdy w pierwszym okresie powikłanie to stwierdzono u 4 (10%) biorców.
Zdecydowanie zmniejszyły się śródoperacyjne straty krwi (średnio 62,1 ml/kg mc. w pierwszym okresie; 48,0 ml/kg mc. w drugim), m.in. dzięki wprowadzeniu rekombinowanego aktywowanego czynnika VII do szybkiej korekcji układu krzepnięcia u chorych z ciężką koagulopatią (4), (ryc. 3).
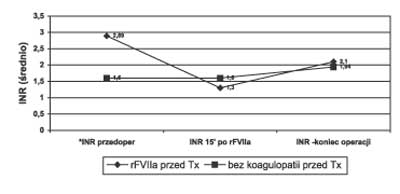
Ryc. 3. Natychmiastowa korekcja INR bezpośrednio przed przeszczepem u dzieci z ciężką koagulopatią po podaniu rekombinowanego aktywowanego czynnika VII (w porównaniu do pacjentów bez koagulopatii przed przeszczepem).
W latach 1998-2004 znacznie zmniejszyła się liczba powikłań naczyniowych po przeszczepie. Częstość zakrzepów t. wątrobowej zmniejszyła się z 7,9% do 4,5%, a ż. wrotnej z 7,9% do 3,4%.
Dyskusja
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Kaliciński P: Przeszczep wątroby. Wybrane zagadnienia. Wyd. Fundacja Polski Przegląd Chirurgiczny, Warszawa; 1997; 1-138.
2. Piotr Kaliciński, et al.: Liver Transplantation in Children - The Children´s Memorial Health Institute Experience. Surg Childh Int 2000;8:135-140.
3. Kaliciński P, i wsp.: Jednoczasowe przeszczepienie wątroby i nerki – pierwsze polskie doświadczenia. Pol Przegl Chirurg 2003, 75, 1-10.
4. Kaliciński P, et al.: Recombinant activated factor VII reduces blood and plasma transfusions in high risk patients undergoing liver transplantation. Transplantation 2002;74 (suppl):513.
5. Bismuth H, Houssin D: Reduced-size orthotopic liver graft in hepatic transplantation in children. Surgery 1984; 95:367-70.
6. Rubik J, i wsp.: Dializa albuminowa jako nowa metoda pozaustrojowej eliminacji toksyn. Standardy Medyczne 2004;1:346-52.
7. Kaliciński P, et al.: Quick correction of hemostasis in two patients with fulminant liver failure undergoing liver transplantation by recombinant activated factor VII. Transplant Proceed 1999;31:378-79.
8. Hayashi M, et al.: Current status of living related liver transplantation. Pediatr Transpl 1998;2:16-25.
9. Kaliciński P, et al.: Living related liver transplantation program in children´s Memorial Health Institute, Warsaw, Poland: actual results. Transpl Proceed 2003; 35:958-59.
10. Chaib E, et al.: Biliary tract reconstruction: comparison of different techniques after 187 paediatric liver transplantations. Transpl Int 1994; 7:39-42.
11. Krawczyk M, et al.: Harvesting of the liver segment II and III from living related donors. Medical Science Monitor 2001 (suppl 1);7:333-36
12. Raport European Registry of Liver Transplantation (ELTR), 2003.



