© Borgis - Postępy Nauk Medycznych 9/2007, s. 409-414
*Iwona Grabska-Liberek, Beata Janiszewska, Irmina Jankowska-Lech, Jaromir Wasyluk, Anna Dyczkowska, Agnieszka Jamrozy-Witkowska, Agnieszka Nowosielska
Patomechanizm i objawy kliniczne najczęstszych postaci jaskry wtórnej
Pathology and clinical symptoms of the most popular types of secondary glaucomas
Klinika Okulistyki Centrum Medycznego Kształcenia Podyplomowego
p.o. Kierownika Kliniki: dr n. med. Iwona Grabska-Liberek
Streszczenie
Celem poniższej pracy jest scharakteryzowanie patomechanizmów i objawów klinicznych najczęstszych postaci jaskry wtórnej.
Są to: jaskra barwnikowa, jaskra w przebiegu zespołu pseudoeksfoliacji, jaskra neowaskularna, jaskra zapalna i jaskra związana z patologią soczewki. Świadomość, że niektóre stany patologiczne oka, np.: zespół rozproszonego barwnika, zespół pseudoeksfoliacji, zakrzep żyły środkowej siatkówki, retinopatia cukrzycowa i wiele innych, mogą prowadzić do powstania jaskry wtórnej, skłania okulistę do dokładnego badania i wnikliwej obserwacji chorego z grupy ryzyka. Pozwala to na wczesne rozpoznanie choroby i jej odpowiednie leczenie. Stwarza większą szansę na zahamowanie neuropatii jaskrowej lub spowolnienie jej postępu zwłaszcza, że niektóre postacie jaskry wtórnej, np.: jaskra w przebiegu PEX, mają gwałtowny przebieg. Niekiedy objawy jaskry wtórnej mogą przypominać objawy jaskry pierwotnej, co może stwarzać duży problem diagnostyczny.
Summary
The aim of the paper is to summarize the pathomechanizms and clinical symptoms of the most common secondary glaucomas. They are pigmentary glaucoma, pseudoexfoliative glaucoma, neovascular glaucoma, inflammatory glaucoma and glaucoma in the case of lens malposition. One needs to be aware that certain conditions like pigment dispersion syndrome, pseudoexfoliation syndrome, central retinal vein occlusion, diabetic retinopathy and others may to lead to secondary glaucomas. Patients with conditions mentioned above need to be carefully examined and closely observed for early diagnosis and proper treatment. Medical treatment has the aim to stop or slower the optic nerve damage, which could be very severe and rapid in the case of for example pseudoexfoliative glaucoma.
In some cases the symptoms of secondary glaucoma may mimic primary glaucoma which could create the diagnostic difficultis.

Wprowadzenie
Jaskra to grupa chorób o zróżnicowanym mechanizmie, które prowadzą do postępującego zaniku nerwu wzrokowego. Cechują je typowe zmiany w morfologii tarczy nerwu wzrokowego i w warstwie włókien nerwowych siatkówki oraz charakterystyczne ubytki w polu widzenia. Jaskra często ma przebieg powolny i bywa rozpoznawana późno, co może prowadzić do całkowitej i nieodwracalnej utraty widzenia. Stanowi to bardzo ważny problem społeczny, gdyż jaskra jest jedną z wiodących przyczyn ślepoty w krajach cywilizacyjnie rozwiniętych (1).
Jaskrę, ze względu na szerokość kąta przesączania, dzielimy na jaskrę otwartego i zamkniętego kąta.
Jaskrę dzielimy również na jaskrę pierwotną i wtórną, w zależności od tego czy stwierdzane są czy nie dodatkowe czynniki ryzyka rozwinięcia podwyższonego ciśnienia śródgałkowego.
Omawiana poniżej jaskra wtórna mimo, że występuje rzadziej niż jaskra pierwotna, stanowi bardzo ważne zagadnienie diagnostyczne i terapeutyczne.
Umiejętność jej wczesnego rozpoznania i odpowiedniej kwalifikacji, pozwala na szybkie wdrożenie leczenia i tym samym daje szansę na zahamowanie lub przynajmniej spowolnienie procesu utraty widzenia.
Jaskra barwnikowa (w przebiegu zespołu rozproszonego barwnika)
Jest to jaskra wtórna otwartego kąta, w której zaburzenie odpływu cieczy wodnistej jest spowodowane zwężeniem lub zamknięciem przestrzeni międzybeleczkowej przez gromadzące się ziarna barwnika. Możliwe też jest wtórne uszkodzenie siateczki beleczkowania w wyniku zmian degeneracyjnych i stwardnienia (2).
Zespół rozproszonego barwnika (ZRB)
Istotą tej patologii jest uwalnianie się ziaren barwnika z nabłonka barwnikowego tęczówki, wskutek pocierania tylnej powierzchni tęczówki o więzadełka obwódki rzęskowej i jego odkładanie w różnych strukturach przedniego odcinka oka (rogówce, tęczówce, soczewce, siateczce beleczkowania). Związane jest to z nadmiernym uwypukleniem ku tyłowi tęczówki w środkowej części jej obwodu. Brane są także pod uwagę nieprawidłowości w samym nabłonku barwnikowym tęczówki, które mogą ułatwiać uwalnianie się cząstek barwnika (3).
Epidemiologia. Częstość występowania ZRB w populacji rasy białej wynosi ok. 2,5% (2). Zespół występuje u osób w wieku 20-45 lat, tak samo często u kobiet jak i u mężczyzn, zwykle obustronnie.
Najczęściej pojawia się sporadycznie, choć może być dziedziczony w sposób autosomalny dominujący (3). Głównym czynnikiem ryzyka jest krótkowzroczność.
Objawy kliniczne:
– złogi barwnika na śródbłonku rogówki w postaci pionowego, wrzecionowatego wzoru (wrzeciono Krukenberga) (1-4),
– szprychowate, promieniste ubytki w obrębie średniego obwodu tęczówki,
– drobne ziarenka pigmentu na przedniej powierzchni tęczówki, mogące powodować zmianę barwy tęczówki na ciemniejszą lub heterochromię,
– barwnik na włókienkach obwódki rzęskowej, na przedniej i tylnej powierzchni soczewki (linia Scheiego w miejscu połączenia soczewkowo-szklistkowego – objaw uważany za patognomoniczny dla ZRB) (3),
– głęboka komora przednia,
– w gonioskopii – otwarty, szeroki kąt przesączania z wklęsłą nasadą tęczówki (typ Q wg klasyfikacji Spaetha), tylny przyczep tęczówki (typ E wg klasyfikacji Spaetha), hiperpigmentacja beleczkowania – gęste pasmo barwnika, obejmujące równomiernie utkanie beleczkowania na całym obwodzie, czasami obecność barwnika na wysokości lub powyżej linii Schwalbego – linia Sampoelesiego (1, 2, 4),
– prawidłowe ciśnienie wewnątrzgałkowe.
Jaskra w zespole rozproszonego barwnika
Epidemiologia. Ryzyko rozwoju jaskry u chorych z ZRB według różnych źródeł wynosi od 25-50%. Choroba najczęściej występuje u krótkowzrocznych mężczyzn rasy białej między 20 a 50 r.ż. (4). Mężczyźni chorują 2x częściej niż kobiety, u których jaskra pojawia się przeciętnie o ok. 10 lat później (2, 4).
Objawy kliniczne. Do objawów klinicznych jaskry barwnikowej należą cechy zespołu rozproszonego barwnika, któremu towarzyszą:
– wzrost ciśnienia wewnątrzgałkowego powyżej 21 mmHg (z dużymi fluktuacjami),
– jaskrowe uszkodzenie t.n. II,
– typowe dla jaskry uszkodzenie tarczy nerwu wzrokowego i odpowiadające mu ubytki w polu widzenia.
Przebieg schorzenia może być bezobjawowy, jak w jaskrze pierwotnej otwartego kąta (JPOK) lub wiąże się z łagodnym bólem w czasie ostrego wzrostu ciśnienia wewnątrzgałkowego, spowodowanego nagłym uwalnianiem się barwnika, np. po wysiłku fizycznym, intensywnym mruganiu czy rozszerzeniu źrenicy (1, 4). Może wówczas wystąpić przejściowe zamglenie widzenia i/lub objaw kół tęczowych wokół źródeł światła.
Z wiekiem obserwuje się zmniejszenie nasilenia objawów – prawdopodobnie na skutek mniejszej ilości uwalnianego barwnika (3).
Jaskra pseudoeksfoliacyjna (w przebiegu zespołu rzekomego złuszczania)
Jest to jaskra wtórna otwartego kąta, w której dochodzi do utrudnienia odpływu cieczy wodnistej, na skutek gromadzenia się w siateczce beleczkowania materiału pseudoeksfoliacyjnego i barwnika uwolnionego z tęczówki.
Zespół rzekomego złuszczania (PEX)
U podstaw choroby leży odkładanie się szaro-białych, włóknisto-ziarnistych złogów, histochemicznie przypominających amyloid, w przednim odcinku oka – wewnątrz i na powierzchni soczewki, w tęczówce, w kącie rogówkowo-tęczówkowym, na obwódce rzęskowej, na powierzchni ciała rzęskowego, przed powierzchnią ciała szklistego (w oczach bezsoczewkowych) oraz spojówce i śródbłonku rogówki. Materiał ten jest wytwarzany przez nieprawidłowe komórki błon podstawnych. Obecnie uważa się, że jest to choroba ogólnoustrojowa a oko stanowi jeden z narządów objętych zmianami. Dowodem na to jest wykrycie materiału złuszczeniowego również w innych organach wewnętrznych – sercu, płucach, wątrobie, nerkach, pęcherzyku żółciowym, oponach mózgu a także w skórze (5, 6).
Epidemiologia. Zespół pseudoeksfoliacji według niektórych autorów występuje równie często u kobiet jak i u mężczyzn (prof. M.H. Niżankowska) (3). Według innych (prof. J.J. Kański), stosunek kobiet do mężczyzn wynosi 3:2 (2). Uważa się jednak, że ryzyko wystąpienia jaskry jest wyższe u płci męskiej (2). Częściej dotyczy rasy białej. Zmiany mogą być jednostronne lub obustronne. Objawy mogą być asymetryczne. Pojawiają się po 50 r.ż. (najczęściej ok. 70 r.ż.) (4).
Objawy kliniczne (wg prof. M.H. Niżankowskiej) (1, 3).
Stadium I (zmiany atroficzno-barwnikowe dotyczące tęczówki i kąta rogówkowo-tęczówkowego)
– zanik tęczówki w obrębie brzegu źrenicznego, wyglądający jak „wygryziony przez mole”,
– czerwony refleks z dna oka w obszarze zaniku (transiluminatio),
– skupiska barwnika na soczewce, w obszarze okołoźrenicznym tęczówki, na śródbłonku rogówki (gdzie niekiedy mogą układać się w kształcie wrzeciona Krukenberga),
– typowy wygląd siateczki beleczkowania – mocno pigmentowane, gruboziarniste skupiska barwnika na beleczkowaniu i często w postaci pasma przed linią Schwalbego (linia Sampoelesiego) – w dolnej części.
Stadium II (gromadzenie materiału włóknisto-ziarnistego w różnych strukturach anatomicznych komory przedniej):
– białe, włókienkowate złogi przy brzegu źrenicy,
– biała, wystrzępiona „błonka” na przedniej powierzchni centralnej części soczewki z analogicznym pasmem położonym na części przedrównikowej i równikowej (widoczne po rozszerzeniu źrenicy),
– szaro-białe płatki złogów na śródbłonku rogówki, linii Schwalbego, na siateczce beleczkowania,
– niekiedy widoczna jest tyndalizacja płynu komorowego (pseudouveitis),
– niestabilność aparatu więzadełkowego soczewki, dająca drżenie tęczówki lub podwichnięcie soczewki,
– zaćma (zwykle jądrowa),
– źrenica „leniwa”, słabo reagująca na mydriatyki,
– niekiedy tylne zrosty,
– u osób ankietowanych z zespołem PEX stwierdzono znamiennie częstsze występowanie nadciśnienia tętniczego, choroby wieńcowej, udaru mózgu, zawału mięśnia sercowego, tętniaka aorty (1).
Jaskra w zespole rzekomego złuszczania
Epidemiologia. Jak już podano wyżej ryzyko wystąpienia jaskry pseudoeksfoliacyjnej jest większe u mężczyzn. Prawdopodobieństwo rozwoju jaskry w zespole PEX jest bardzo zróżnicowane – może sięgać nawet 50% (2). Brak rozwoju zmian jaskrowych u części pacjentów może być związany z genetycznie uwarunkowaną zdolnością beleczkowania do oczyszczania się z materiału pseudoeksfoliacyjnego (1, 7). Prawdopodobieństwo wystąpienia jaskry pseudoeksfoliacyjnej wynosi 5-20% w ciągu 5 lat trwania zespołu a w ciągu 10 lat – 9-24% (3).
Objawy kliniczne:
– charakterystyczny dla zespołu PEX wygląd przedniego odcinka oka,
– ciśnienie wewnątrzgałkowe> 21 mm Hg z dużymi fluktuacjami, trudne do uregulowania farmakologicznego,
– cechy neuropatii jaskrowej o gwałtownym niejednokrotnie postępie.
Przebieg choroby jest najczęściej bezobjawowy, podobnie jak w jaskrze pierwotnej otwartego kąta (JPOK). Pojawiające się czasem bolesne, ostre epizody wzrostu ciśnienia wewnątrzgałkowego, mogą być związane z przemieszczeniem niestabilnej soczewki (1).
Jaskra neowaskularna
Jaskra neowaskularna powstaje w wyniku zamknięcia kąta przesączania przez błonę włóknisto-naczyniową, która jest następstwem uogólnionego, znacznego niedotlenienia obwodowej siatkówki. Stanem poprzedzającym zamknięcie kąta jest proces neowaskularyzacji w obrębie tęczówki (rubeosis iridis) i samego kąta (ryc. 1).
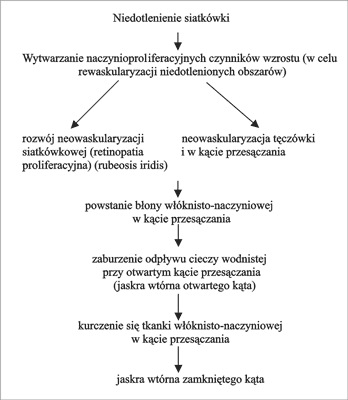
Ryc. 1. Patomechanizm jaskry neowaskularnej
Najczęstsze przyczyny jaskry neowaskularnej
1. Zakrzep niedokrwienny żyły środkowej siatkówki
W ok. 50% przypadków niedokrwiennej postaci zakrzepu żyły środkowej siatkówki rozwija się jaskra neowaskularna (8). Występuje zwykle po 3 miesiącach od powstania zakrzepu (jaskra „100 dni”), ale może też pojawić się po 4 tygodniach lub po 2 latach. Najważniejszym czynnikiem ryzyka wystąpienia jaskry neowaskularnej są rozległe obszary braku perfuzji włośniczkowej w A.F. (chociaż u niektórych pacjentów zakrzep żyły środkowej siatkówki bez niedokrwienia może przekształcić się w postać niedokrwienną).
2. Cukrzyca
Większym ryzykiem jaskry neowaskularnej obarczeni są chorzy z długotrwałą cukrzycą (10 lat i więcej) i retinopatią cukrzycową proliferacyjną. Ryzyko to zwiększa się jeszcze bardziej po usunięciu zaćmy, zwłaszcza powikłanym przerwaniem torby tylnej soczewki (8).
3. Inne przyczyny (2):
– niedrożność tętnicy szyjnej,
– zator tętnicy środkowej siatkówki,
– guzy wewnątrzgałkowe.
Objawy kliniczne rozwiniętej jaskry neowaskularnej:
– obniżenie ostrości wzroku,
– gałka oczna bolesna i przekrwiona,
– tyndalizacja cieczy wodnistej,
– nasilona rubeoza tęczówki, ze zniekształceniem źrenicy i wywinięciem listka barwnikowego tęczówki,
– w gonioskopii kąt całkowicie zamknięty przez zrosty,
– bardzo duże wartości ciśnienia wewnątrzgałkowego.
Jaskra zapalna
Jest to trudny problem diagnostyczny i terapeutyczny. Wzrost ciśnienia wewnątrzgałkowego może być przemijający i nieszkodliwy lub stały i powodujący poważne uszkodzenia. Podaje się, że jaskra wtórna jest najczęstszą przyczyną utraty wzroku u dzieci i młodzieży z przewlekłym zapaleniem tęczówki i ciała rzęskowego (8).
Typy jaskry zapalnej (wg prof. J.J. Kańskiego) (8)
1. zamkniętego kąta z blokiem źrenicznym,
2. zamkniętego kąta bez bloku źrenicznego,
3. otwartego kąta,
4. specyficzne zespoły zapalenia naczyniówki ze wzrostem ciśnienia wewnątrzgałkowego:
a) zespół Fuchsa,
b) zespół Posnera-Schlossmana.
Jaskra wtórna zamkniętego kąta z blokiem źrenicznym
Ten rodzaj jaskry występuje rzadko. Większość chorych z odgrodzeniem źrenicy ma normalne lub niskie ciśnienie wewnątrzgałkowe na skutek towarzyszącej niewydolności ciała rzęskowego (8).
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Niżankowska M.H.: Jaskra. Przewodnik diagnostyki i terapii. Wrocław: Górnicki Wydawnictwo Medyczne; 2001.
2. Kański J.J., et al.: Kolorowy podręcznik diagnostyki i terapii. Wrocław: Wyd. Med. Urban & Partner;1998.
3. Niżankowska M.H.: Jaskra. Współczesne zasady rozpoznawania. Wrocław: Górnicki Wydawnictwo Medyczne; 2001.
4. Simmons S.T., et al.: Basic and Clinical Science Course Section 10 Wyd. I Wrocław: Wyd. Med. Urban & Partner; 2006.
5. Naumann G.O.H., et al.: Pseudoexfoliation Syndrome for the Comprehensive Ophthalmologist. Phthalmology 1998;105: 951-968.
6. Skuta G.L.: Pseudoexfoliation Syndrome, Pigment Dispersion Syndrom and Assiociated Glaucomas [W]: Duane´s Clinical Ophthalmology. 3th. ed. Tasman W., Jaeger E.A. Lippincott Philadelphia: 1989, 54B; 1-10.
7. Kozobolis V.P., et al.: Loss of Heterozygosity in Pseudoexfoliation Syndrome. Invest. Ophthalmol. Vis. Sci., 1999;6: 1255-1260.
8. Kański J.J.: Jaskra. Kański J.J.: Okulistyka Kliniczna. Wyd. II Wrocław: Górnicki Wydawnictwo Medyczne; 2005;193-269.

