5. ultrasonografię,
6. oraz densytometrię, która właściwie nie jest techniką obrazową (poza aparatem Lunar – Expert),
7. i inne techniki obrazowania (np. termografię).
W dalszej części opracowania przedstawimy nasze – radiologa i klinicysty zdanie na temat możliwości wykorzystania wymienionych metod w praktyce.
W odniesieniu do diagnostyki osteopatii tomografia komputerowa ma stosunkowo niską swoistość. Rzadko jest pierwszą z kolei techniką badania. Służy głównie do oceny rozległości zmian w tkance kostnej dając przestrzenny obraz kości. Jest pomocna w przypadku zmian o mieszanej strukturze wewnętrznej – warstwowy wgląd umożliwia lepszą jej analizę i lokalizację np. przed planowaną biposją. Jest to istotne gdy zmiany lokalizują się poza kością, lub na jej powierzchni.
Podobnie ma się sytuacja w odniesieniu do jądrowego rezonansu magnetycznego, który jest stosunkowo rzadko wykorzystywany w diagnostyce osteopatii. On również służy głównie do oceny charakteru zmian, ich lokalizacji i rozległości. Duże nadzieje wiąże się z najnowszą modyfikacją badania, tzw. mikroobrazowaniem MRI – umożliwiającym przestrzenne odwzorowanie ultrastruktury tkanki kostnej in vivo. Podobne badania wykonujemy również w naszym ośrodku.
Po scyntygrafię sięgamy coraz częściej. Jest ona bowiem bardzo pomocna w lokalizacji mnogich zmian w tkance kostnej. Badanie to jest wielokrotnie jednym z pierwszych kroków w diagnostyce patologii kostnej. Pozwala również na ocenę dynamiki procesu. Należy pamiętać o możliwości doboru rodzaju scyntygrafii do danego przypadku, gdyż dysponujemy badaniem konwencjonalnym i scyntygrafią trójfazową. Z obowiązku wymienić tu należy jeszcze jeden rodzaj analizy oparty o scyntygrafię – pomiar 24-godzinnej retencji znacznika. Według prof. J. Przedlackiego pozwala on dość precyzyjnie różnicować osteopatie. Wielkość retencji zależy od rodzaju użytego znacznika osteotropowego i wynosi – prawidłowo – 20% dawki podanej. W przypadku osteodystrofii nerkowej zwiększa się o 80%, w chorobie Pageta – 60%, w nadczynności przytarczyc – 60%, a w osteomalacji – ok. 40%.
Osteodensytometria (absorpcjometryczna) jest w zasadzie pozbawiona specyficzności. Niska masa kostna może występować w wielu patologiach z kręgu osteopatii. Pomiar gęstości mineralnej winien być zatem traktowany jako krok w diagnostyce, a nie jako jednoznaczny element dyskryminujący. Pojęcie „osteoporoza”, w rozumieniu objawu, używa się jeśli wynik badania spełnia określone kryteria. Jednak rozpoznanie choroby, jaką jest „Osteoporoza” (dla odróżnienia – wielką literą) wymaga weryfikacji klinicznej, czego często brakuje w interpretacji wyników densytometrii. Tak więc „zły wynik” densytometrii nie pozwala na podejmowanie decyzji terapeutycznych bez postawienia ostatecznego rozpoznania.
Jak zatem wynika z powyższej – z konieczności skrótowej – analizy należy uznać, że radiologia konwencjonalna dostarcza nadal najwięcej informacji pomocnych w różnicowaniu osteopatii. Przedstawimy teraz kilka danych na temat najistotniejszych objawów radiologicznych.
Z zanikiem kostnym spotykamy się najczęściej. Problem ten może mieć charakter miejscowy – np. w przypadku zmian zapalnych lub algodystrofii, lub uogólniony – w osteoporozie. Istotne jest również zróżnicowanie typu zaniku w oparciu o analizę przyczyn lub mechanizmów doprowadzających do niego. Zanik hipoplastyczny – na tle niedostatecznej odbudowy – stwierdzić można w przypadkach z niską aktywnością osteoblastyczną. Jego przeciwieństwem jest postać osteoklastyczna w następstwie wzmożonej resorpcji. Zanik może być skutkiem zaburzeń mineralizacji osteoidu, lub pierwotnych zaburzeń kostnienia – w osteochondrodysplazjach. Inne typy tej patologii to zanik przerostowy (ryc. 1) – traktowany jako zejście zaniku prostego – w którym dominują elementy osiowe (beleczki pionowe) utkania kostnego i zanik plamisty – charakterystyczny dla algodystrofii i zespołu Sudecka. Odmiennym w swoim charakterze objawem jest niszczenie tkanki kostnej o charakterze osteolizy. Najczęściej występuje ono w następstwie zmian zapalnych lub nowotworowych i, choć nie jest objawem typowym dla osteopatii, stwarza niekiedy trudności w różnicowaniu. Może przebiegać w różnych strefach tkanki kostnej – niszczenie podokostnowe, wewnątrzkostnowe. Bywa (niestety!) pomijane w tak typowych obrazach, jak szpiczak mnogi („powygryzanie przez mole”) (ryc. 2). Może mieć postać większych ognisk ubytkowych np. w niszczeniu geograficznym (w ziarniniaku kwasochłonnym – ryc. 3). Objaw osteolizy w wyniku przenikania struktury kostnej przez tkankę nowotworową/ziarninę zapalną stwierdzamy w typie niszczenia permeacyjnego (guz Ewinga ze złamaniem patologicznym – ryc. 4). Zanik kostny występuje w wielu patologiach z kręgu zaburzeń metabolicznych. Często jest mało charakterystyczny dla poszczególnych typów osteopenii. Wartość patognomoniczną mają jednak inne objawy radiologiczne na podstawie których można definiować określone jednostki chorobowe.
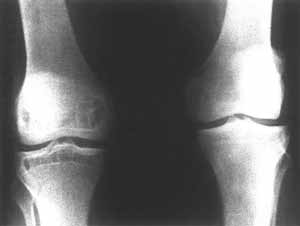
Ryc. 1.
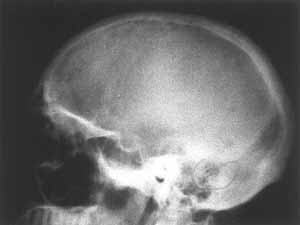
Ryc. 2.
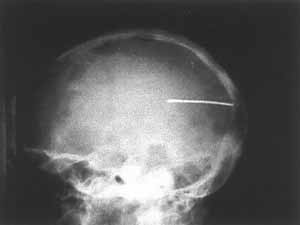
Ryc. 3.
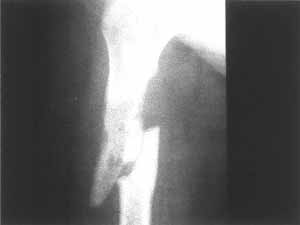
Ryc. 4.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Leksykon radiologii, pod red. J. Mastalerskiego, P. Kozłowskiego, J. Waleckiego; Fundacja im. prof. L. Rydygiera, Warszawa, 1992.
2. Slaby F., Jacobs E.: Anatomia radiologiczna, Wrocław, 1998.
3. Primer on metabolic bone disorders Lippincott, Chicago, 1997.
4. Riggs B.E., Melton L.J.: Osteoporosis, Raven Press, New York, 1992.
5. Borejko M., Dziak A.: Badanie radiologiczne w ortopedii, PZWL, Warszawa, 1992.




