© Borgis - Postępy Nauk Medycznych 2/2000, s. 18-23
Jacek Sieradzki
Osteoporoza a cukrzyca
Osteoporosis and diabetes
Katedra i Klinika Chorób Metabolicznych Uniwersytetu Jagiellońskiego w Krakowie
Kierownik Katedry i Kliniki: prof. dr hab. Jacek Sieradzki
Summary
The bone changes belong to chronic complications of diabetes. In type 1 diabetes osteopenia belongs to secondary osteoporosis. Its background is so called diabetic dissociation: impaired bone synthesis and preserved normal bone resorption. Diabetes duration, degree of metabolic compensation and presence of long-term diabetic complications have influence on the course of diabetic osteopenia. Especially important are peripheral and autonomic neuropathy.
In type 2 diabetes bone changes are the result of balance of bone stimulating factors (androgens, insulin) and factors increasing bone resorption (eg increased level of cortisol in obestity).

Przewlekłe powikłania cukrzycy są obecnie najważniejszym problemem w diabetologii i stanowią największe wyzwanie w leczeniu cukrzycy (16). W wieloletnich prospektywnych badaniach przesiewowych udowodniono niewątpliwy związek między stopniem wyrównania gospodarki węglowodanowej a tymi powikłaniami, wykazując, że obniżenie glikemii lub odsetka hemoglobiny glikowanej zmniejsza ryzyko wystąpienia lub progresji takich powikłań cukrzycy jak nefropatia, retinopatia, neuropatia czy mniej swoista dla cukrzycy, ale stanowiąca o śmiertelności z powodów sercowo-naczyniowych, makroangiopatia cukrzycowa (3, 13, 24). O ile jednak dużo uwagi poświęcono roli zarówno czynników metabolicznych jak i innych np. genetycznych, immunologicznych czy hormonalnych w odniesieniu do wymienionych przewlekłych powikłań, o tyle stosunkowo mało uwagi poświęca się takim powikłaniom cukrzycy jak zmiany w układzie oddechowym, kardiomiopatia czy powikłania dotyczące układu kostnego.
Powikłania kostne w zaburzeniach gospodarki węglowodanowej rozpatrywać raczej należy oddzielnie dla cukrzycy typu 1 i typu 2. Wynika to nie tyle z roli podwyższenia glikemii, która w obu typach cukrzycy przyczynia się do zmian kostnych, ale z powodu odmiennej etiologii i patogenezy obu typów cukrzycy, innego ich przebiegu, odmiennego obrazu klinicznego oraz innych dodatkowych elementów decydujących o stanie układu kostnego jak np. wiek przy początku choroby, obecność otyłości czy występowanie innych patologii układu kostnego. W tabeli 1 zestawiono najczęstsze zmiany kostne obserwowane w cukrzycy.
Tabela 1. Zmiany kostne w cukrzycy
A. Osteoporoza
mmI. Osteoporozy uogólnione
mmmm1. Osteopenia w cukrzycy typu 1
mmmm2. Osteopenia w cukrzycy typu 2
mmmm3. Osteoporoza związana z enteropatią cukrzycową
mmmm4. Osteoporoza w przebiegu niewydolności nerek w nefropatii
cukrzycowej
mmII. Osteoporozy miejscowe
mmmm1. W przebiegu zespołu stopy cukrzycowej
mmmm2. Wskutek zmian neurotroficznych w zespole ramię-ręka
mmmm3. Wędrująca osteoliza
B. Hiperostoza
mmI. Kalcyfikacja i ossyfikacja więzadeł kręgosłupa
mmII. Zmiany zwyrodnieniowe stawów zwłaszcza kręgosłupa w cukrzycy typu 2 |
Zmiany kostne w cukrzycy typu 1
Ostopenię cukrzycową w cukrzycy typu 1 zakwalifikować należy do tzw. osteoporoz wtórnych. Dotyczy ona około 50% chorych na cukrzycę typu 1 (5). Wtórna osteoporoza lub osteopenia w cukrzycy typu 1 ujawnia się już wkrótce po pierwszym rozpoznaniu choroby. Jej podłożem jest tzw. „rozkojarzenie cukrzycowe” (diabetic dissociation – 2) czyli upośledzenie tworzenia kości współistniejące z utrzymaną na prawidłowym poziomie resorpcją kości. Procesy te, zrównoważone w warunkach prawidłowych, w cukrzycy odchylają się w kierunku resorpcji kości. Zjawisko to wynika z faktu, że wskutek niedoboru czynników wzrostowych, np. IGF-1 lub samej insuliny, dochodzi do upośledzenia syntezy kości (2, 25), a co za tym idzie do zmniejszenia szczytowej masy kostnej. Istotną rolę może odgrywać zresztą sam niedobór insuliny, działającej również jak czynniki wzrostowe. Upośledzenie funkcji prekursorów osteoblastów w wyniku niedoboru czynników wzrostowych powoduje właśnie upośledzoną syntezę kości. Wobec względnej przewagi resorpcji kości ilości wapnia i fosforanów nieorganicznych uwalniane z kości są zwiększone, co prowadzi do zwiększonego ich wydalania przez nerki (ryc. 1). Ewentualne nadmierne wydalanie jest kompensowane przez nasilenie wchłaniania jelitowego, które jednak może być upośledzone w wypadku dołączenia się enteropatii cukrzycowej (16). Tak więc można znaleźć związek między czasem trwania cukrzycy typu 1, jej niewyrównaniem a także przewlekłymi powikłaniami a dynamiką rozwoju osteopenii cukrzycowej. Jeśli chodzi o czas trwania cukrzycy, to wg naszych obserwacji (19) można było stwierdzić pogarszanie się wskaźnika T-score w miarę wydłużania się czasu trwania cukrzycy (ryc. 2). W badaniach tych z 1995 r. jako wartość charakterystyczną dla osteoporozy przyjmowano jeszcze T-score > 2, a nie > 2,5, jednak nie zmienia to charakterystycznego trendu zmian. Należy tutaj dodać, że sytuacja ta dotyczyła chorych z niewyrównaną cukrzycą. Wstępne wyniki badań prospektywnych wykazują, że przy dobrym wyrównaniu cukrzycy czas trwania choroby nie ma już takiego znaczenia (22). Wykazaliśmy bowiem, że przy wyjściowym dobrym wyrównaniu cukrzycy prognoza dotycząca zmian kostnych nie jest zła (ryc. 3).
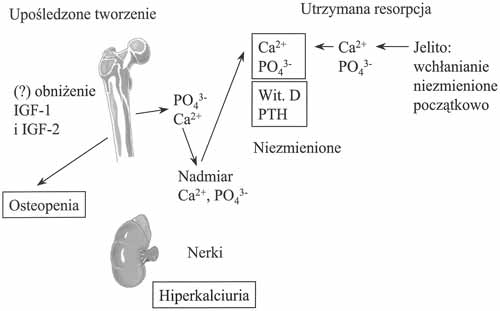
Ryc. 1. Przewaga resorpcji nad tworzeniem tkanki kostnej w osteopenii cukrzycowej (wg 2).

Ryc. 2. Odsetkowa częstość występowania grup wskaźnika T-score w zależności od czasu trwania cukrzycy (wg 19).
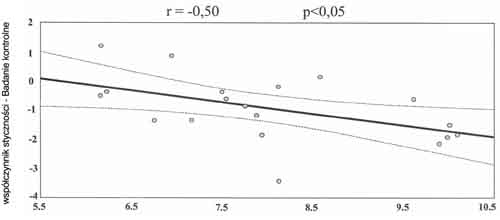
Ryc. 3.
Wyrównanie cukrzycy ma zresztą w ogóle kluczowe znaczenie dla rozwoju zmian typu osteopenii w cukrzycy typu 1. Zarówno wartości średnie dobowe glikemii, jak i odsetek hemoglobiny glikowanej były wyraźnie wyższe u chorych z bardziej zaawansowanymi zmianami kostnymi (19). Jak wspomniano również długotrwałe wyrównanie cukrzycy lub brak tego wyrównania w okresie 3-letnim wykazywały ścisły związek z dynamiką zmian kostnych w cukrzycy typu 1 (22).
Przewlekłe powikłania mogą uczestniczyć w rozwoju zmian w cukrzycy typu 1 poprzez kilka mechanizmów. Uogólniona mikroangiopatia charakterystyczna dla cukrzycy, w tym również mikroangiopatia naczyń szpiku i kości może odgrywać rolę w generowaniu zmian kostnych. Pewnym argumentem przemawiającym za tą koncepcją są wyniki badań wskazujące na współzależność przewlekłych powikłań typu mikroangiopatii jak nefropatia i retinopatia cukrzycowa z nasileniem rozwoju zmian kostnych (19). Na rycinie 4 przedstawiono związek występowania retinopatii cukrzycowej z nasileniem tendencji do nieprawidłowej struktury kostnej. Istotne znaczenie w rozwoju osteopenii należy przypisać neuropatii cukrzycowej. Upośledzenie unerwienia tak obwodowego jak i autonomicznego i brak efektu troficznego nerwów może mieć istotne znaczenie w generowaniu zmian kostnych w cukrzycy. Na rycinach 5 i 6 przedstawiono, że tak w neuropatii obwodowej jak i w neuropatii autonomicznej wykazano ścisły związek między występowaniem zmian w układzie nerwowym a stopniem rozwoju zmian kostnych w cukrzycy typu 1 (19). Podkreślić należy, że tę część obserwacji wykonano badaniem ultrasonograficznym na kości piętowej. Ponieważ w badaniach porównawczych obserwacji zmian kostnych metodą ultrasonograficzną i radiologiczną wykazano lepszą korelację między zaburzeniami kostnymi a metodą usg, można stąd wysunąć sugestię, że dla wczesnej diagnostyki obrazowej zmian kostnych w cukrzycy bardziej przydatna jest metoda posługująca się oceną zmian na kości piętowej (23). Wymaga to niewątpliwie dalszych badań porównawczych, niemniej w świetle ostatniej dyskusji na ile poszczególne metody i lokalizacje poszukiwania zmian kostnych oddają rzeczywistą sytuację tkanki kostnej, warto również przytoczyć wspomniane spostrzeżenia. Ponieważ w grupie przewlekłych powikłań cukrzycy istotną rolę odgrywa stopa cukrzycowa, w głównej mierze o etiopatogenezie neuropatycznej (9, 15), poszukiwanie zmian kostnych w obszarach unerwienia zagrożonych zespołem stopy cukrzycowej i „stawem Charcota” wydaje się szczególnie celowe. Otwartym pozostaje, czy zmiany kostne miejscowe w przebiegu stopy cukrzycowej przebiegają równolegle ze zmianami w pozostałym układzie kostnym. Za takim rozumowaniem przemawiałyby badania biochemicznych markerów obrotu kostnego w przebiegu zespołu stopy cukrzycowej wykazujące nasilenie procesów resorpcji kości i osłabienie procesów tworzenia kości w tym zespole (8).
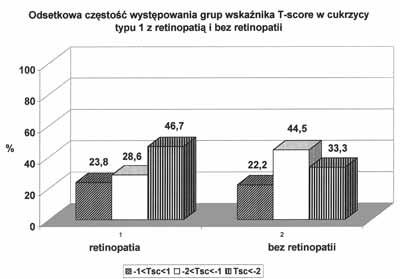
Ryc. 4. Odsetkowa częstość występowania grup wskaźnika T-score w cukrzycy typu 1 z retinopatią i bez retinopatii (wg 19).
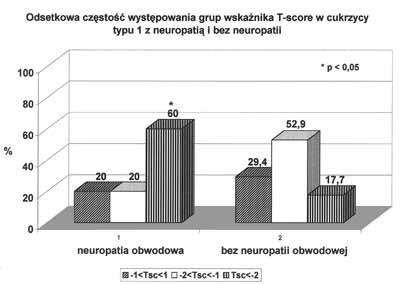
Ryc. 5. Odsetkowa częstość występowania grup wskaźnika T-socre w cukrzycy typu 1 z neuropatią i bez neuropatii (wg 19).
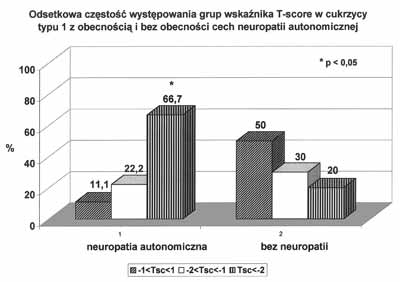
Ryc. 6. Odsetkowa częstość występowania grup wskaźnika T-score w cukrzycy typu 1 z neuropatią autonomiczną i bez neuropatii autonomicznej (wg 19).
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Bjorntorp P.: Visceral obesity: a „civilization syndrome”. Obesity Res., 1994, 1:206.
2. Bruce R., Stevenson J.C.: Bone and mineral metabolism in diabetes. W: Chronic complications of diabetes. Red.: J. Pickup, G. Williams, Blackwell, Oxford, 1994, 269.
3. Diabetes Control and Complications Trial Research Group: The effect of intensive treatment of diabetes on the development and progression of long-term complications in insulin-dependent diabetes mellitus. J. Engl. J. Med., 1993, 329:977.
4. Flier J.S.: Obesity [W:].: Joslin´s Diabetes Mellitus. Red. CR Kahn, GC Weir, Lea Febiger, Philadelphia, 1994, 351.
5. Forgacs S.: Bone and rheumatic disorders in diabetes mellitus. [W:] Textbook of diabetes. Red. J.C. Pickup, G. Williams. Blackwell, Oxford, 1997, 63.1.
6. Frank M. et al.: No influence of insulin therapy on bone mineral content and bone metabolism in diabetic patients. Diabetologia 1994, 37: A27.
7. Hui S.L. et al.: A prospective study of bone mass in patients with type 1 diabetes. J. Clin. Endocr. Metab., 1985, 60:74.
8. Jirkowska A. et al.: Ultrasound bone densitometry of the heel and its relationship with the biochemical marker of bone turnover in patients with Charcot osteoarthropathy. Diabetologia, 1999.
9. Koblik T.: Stopa cukrzycowa. [W:] Przewlekłe powikłania cukrzycy. Red. J. Sieradzki. Wyd. Fund. Diagn. Labor. Kraków, 1998, 211.
10. Martin P. et al.: Cortisol secretion in relation to body fat distribution in obese premenopausal women. Metabolism, 1992, 41:882.
11. Mc Nair P. et al.: Is diabetic osteoporosis due to microangiopathy. Lancet, 1981, 1:1271.
12. Miazgowski T. i wsp.: Osteoporoza Cukrzycowa. Klinika, 1994, 5:41.
13. Ohkubo Y. et al.: Intensive insulin therapy prevents the progression of diabetic microvascular complications in Japanese patients with non-insulin-dependent diabetes mellitus: a randomised prospective 6-year study. Diab. Res. Clin. Pract., 1995, 28:103.
14. Pasquali R. et al.: The hypothalamopituitarry – adrenal axis in obese women with different pattern of body fat distribution. J. Clin. Endocr. Metab., 1993, 77:341.
15. Sieradzki J.: Etiopatogenetyczne i organizacyjne podstawy leczenia zespołu stopy cukrzycowej. Diabetol. Pol., 1997, 4:154.
16. Sieradzki J.: Zmiany w stawach i kościach w cukrzycy. [W:] Przewlekłe powikłania cukrzycy, red.: J. Sieradzki, Fund. Diagn. Labor. Kraków, 1998, 13.
17. Sieradzki J.: Przewlekłe powikłania cukrzycy – węzłowy problem diabetologii. [W:] Przewlekłe powikłania cukrzycy, red.: J. Sieradzki, Fund. Diagn. Labor. Kraków, 1998, 203.
18. Sieradzki J. i wsp.: Zespół stopy cukrzycowej w praktyce klinicznej. II Wyniki rocznej działalności Gabinetu Stopy Cukrzycowej. Przeg. Lek., 1996, 53:5.
19. Sieradzki J. i wsp.: Ocena masy kostnej w cukrzycy insulinozależnej w badaniu ultradźwiękowym. PTL, 1995, 50:10.
20. Sieradzki J. i wsp.: Gęstość kości w cukrzycy typu 2 a otyłość i czynność kory nadnerczy. PAMW, 1998, 100:125.
21. Trznadel-Morawska I. et al.: Bone density in type 2 diabetes in relation with type of obesity and adrenal function. Diabetologia, 1998, 41 (suppl.) A 325.
22. Trznadel-Morawska I. i wsp.: Dynamika zmian masy kostnej w cukrzycy typu 1. Obserwacja 3-letnia. Terapia, 1999, 8:59.
23. Trznadel-Morawska I. i wsp.: Porównanie wyników gęstości kości w cukrzycy metodą ultrasonograficzną i rentgenowską. Diabetol. Pol., 1996, 3:127.
24. United Kingdom Prospectivee Diabetes Study Group: UK Prospective Diabetes Study 33: Intensive blood-glucose control with sulfonylureas or insulin compared with conventional treatment and risk of complication in patients with type 2 diabetes. Lancet, 1998, 352:837.
25. Weiss R.E. et al.: Abnormalities in the biosynthesis of cartilage and bone proteoglycans in experimental diabetes., Diabetes 1981, 30:670.






