© Borgis - Medycyna Rodzinna 3/2013, s. 99-105
Ewa B. Górska1, Edyta Galoch1, Urszula Jankiewicz2, *Paweł Kowalczyk1
Chlamydophila pneumoniae jako przyczyna chorób układu oddechowego
Chlamydophila pneumoniae as a cause of respiratory disease
1Samodzielny Zakład Biologii Mikroorganizmów, Wydział Rolnictwa i Biologii, Szkoła Główna Gospodarstwa Wiejskiego, Warszawa
2Katedra Biochemii, Samodzielny Zakład Biologii Mikroorganizmów, Wydział Rolnictwa i Biologii, Szkoła Główna Gospodarstwa Wiejskiego, Warszawa
Summary
Chlamydophila (Chlamydia) pneumoniae is a widespread pathogen that causes respiratory infections in humans. Literature data indicate that bacteria may play a role in the etiology of diseases previously not considered infectious, such as cardiovascular disease, coronary heart disease, atherosclerosis, heart attack or nervous system diseases, atherosclerosis, multiple sclerosis, Alzheimer’s disease. Recently associated with the bacteria, such as multiple sclerosis or Alzheimer’s disease, which is associated with the isolation of strains Chl. pneumoniae from nervous tissue and brain dead patients and the the above mentioned of the disease. A careful examination of the bacteria is very important because of its ubiquity. Chlamydophila pneumoniae is present everywhere, regardless of the climate zones. This bacterium affects both children and the elderly. Recent studies have shown that not only a man can be a reservoir of Chlamydophila pneumonia. The bacterium has been isolated from reptiles, amphibians and mammals. Statistical data prepared on the basis of serological surveys suggest that 80% of the population has been exposed to the bacterium. Understanding the mechanisms of action of Chl. pneumoniae may contribute to combat it more effectively, thereby preventing many dangerous diseases. Reports of non-infectious diseases ground bacteriological give hope for their effective pharmacological treatment. Until now, the problem is the lack of a universal diagnostic method that allowed to clearly and quickly identify the presence of Chlamydophila pneumoniae. Bacterium was first detected in conjunctival scrapings suffering from trachoma in 1907. It was only in the eighties of the twentieth century, the development of new laboratory methods allowed the classification of the antigenic, biochemical, and genetic. Chlamydia pneumoniae was defined as a strain of Chlamydia-HARDNESS. This name comes from the symbols of the first isolates: TW-183 and AR-39 obtained in 1965 and 1983. Originally classified as a species HARDNESS strain of Chlamydia psittaci. Chlamydia pneumoniae name first appeared in 1986. As a new breed of Chl. pneumoniae is present since 1989. Systematic row Chlamydiales is discussed among scientists. Today there are two divisions. One was based on the organisms of the isolated bacteria. The second, developed later, based on the analysis of 16S and 23S rRNA. Initially, the order Chlamydiales were included only one family, Chlamydiaceae, which included the type, the species of Chlamydia: Chl. trachomatis, Chl. pneumoniae, Chl. psittaci, Chl. pecorum. According to the distribution of Chl. trachomatis and Chl. pneumoniae are pathogenic for humans only.

Morfologia, fizjologia i biochemia Chlamydophila pneumoniae
Chlamydie są drobnoustrojami wykazującymi cechy pośrednie między bakteriami a wirusami. Budową ściany komórkowej Chlamydophila (Chlamydia) pneumoniae (ryc. 1) przypomina bakterie Gram (-). Jak wszystkie bakterie Gram (-) ma trójwarstwową błonę zewnętrzną (ang. outer membrane – OM) oraz cienką błonę wewnętrzną – cytoplazmatyczną (ang. inner membrane – IM), pomiędzy którymi znajduje się przestrzeń periplazmatyczna.
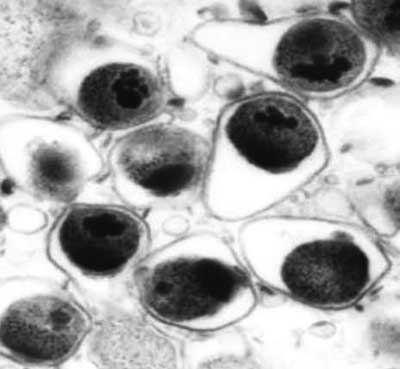
Ryc. 1. Zdjęcie Chlamydophila pneumoniae spod mikroskopu elektronowego.
OM zawiera kompleks liposacharydowy (LPS), jednak jego aktywność endotoksyczna jest znacznie mniejsza niż G (-) enterobakterii. Powoduje to wywoływanie mniej nasilonych odpowiedzi immunologicznych organizmu i sprzyja występowaniu bezobjawowych infekcji. Chlamydophila pneumoniae nie wytwarza peptydoglikanu, pomimo tego, że posiada geny kodujące ten związek. Sztywność ścianie komórkowej nadają białka zawierające dużo cysteiny. Bakteria posiada dwa rodzaje kwasów nukleinowych (RNA i DNA), nie posiada plazmidu. Chl. pneumoniae jest ściśle wewnątrzkomórkowa, wykorzystuje ATP i nukleotydy zawarte w komórce gospodarza, co upodabnia ją do wirusów. Ma zdolność indukowania syntezy mediatorów stanów zapalnych (TNF-α, Il-b, Il-6) (2).
Zjadliwość
Chlamydophila pneumoniae jest odpowiedzialna za 10% zapaleń płuc i 5% zapaleń oskrzeli u osób dorosłych. Przeciwciała IgG przeciwko Chl. pneumoniae utrzymują się w surowicy nawet po wygaśnięciu aktywnego zakażenia, dlatego ich wykrycie uważa się za objaw przebytej infekcji. Zakażenia dotyczą wszystkich grup wiekowych, jednak najrzadziej spotykane są w grupie dzieci do 5 roku życia (3). Zakażenie częściej spotykane jest u mężczyzn niż u kobiet i uzależnione jest od wieku. Zakażenie tą bakterią u dzieci w wieku szkolnym dotyczy 40% populacji, u dorosłych prawie 50%, a u osób starszych nawet 75%. Infekcja odbywa się drogą kropelkowo-powietrzną, co ułatwia rozprzestrzenianie się drobnoustroju w takich skupiskach jak przedszkola, szkoły, jednostki wojskowe. Okres wylęgania wynosi 21 dni. Przebieg zakażenia bardzo często jest bezobjawowy (70-80%) lub ma postać infekcji grypopodobnej (20-30%). Często podczas zakażeń Chlamydophila pneumoniae dochodzi do reinfekcji. Człowiek po przejściu zakażenia tą bakterią nie uodparnia się na nią. Dlatego infekcję Chlamydia pneumoniae można przechodzić wielokrotnie w ciągu życia. Istnieją badania, które oceniają, że wszyscy ludzie przeżyli zakażenie Chlamydophila pneumoniae w jakimś okresie życia (ryc. 2).
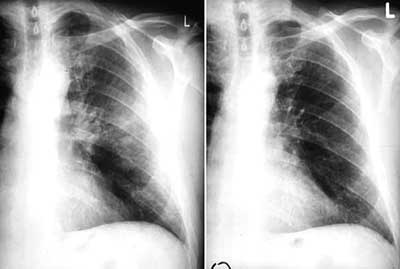
Ryc. 2. Zdjęcie RTG płuca zainfekowanego Chlamydophila pneumoniae.
Chlamydophila pneumoniae wnikając do komórki, powoduje uaktywnienie mechanizmów odpowiedzi komórkowej. Komórki zakażone uwalniają cytokiny pozapalne, takie jak IL-1, IL-6, TNF-α, IL-10, wpływające na aktywność makrofagów oraz limfocytów B. Są także odpowiedzialne za zdolność przeżycia chlamydii w komórkach zakażonych na drodze bezpośredniego lub pośredniego zahamowania apoptozy zakażonych komórek. Zakażenie Chlamydophila pnumoniae może mieć charakter zakażenia ostrego, nawracającego (reinfekcja), przewlekłego (latentnego lub intermitującego) lub nosicielstwa. Zakażenie ostre u osób młodych ma przebieg łagodny i nie towarzyszą mu schorzenia dodatkowe. Cięższy przebieg spotyka się u osób starszych i obarczonych schorzeniami przewlekłymi lub zaburzeniami odporności (np. AIDS).
Zakażenia nawracające są dość często spotykane. Po przejściu infekcji Chlamydophila pneumoniae organizm nie uodparnia się na nią i dlatego możliwe jest zakażenie wielokrotne w ciągu życia. Przebieg kolejnych infekcji jest różny i zależy głównie od stanu immunologicznego pacjenta. Duże znaczenie mają choroby towarzyszące. Zakażenie przewlekłe prowadzi do wystąpienia przewlekłych odmian zapalenia oskrzeli i płuc, a także wiąże się z ryzykiem zachorowania na choroby nieinfekcyjne. Podejrzewa się udział Chlamydophila pneumoniae w chorobach wieńcowych, astmie, stwardnieniu rozsianym.
Nosicielstwo charakteryzuje się „ciszą serologiczną”. Obecność Chlamydophila pneumoniae można wykryć w materiale biologicznym, ale organizm nie wytwarza żadnych przeciwciał. Nosicielstwu towarzyszy najczęściej infekcja bezobjawowa, ale w warunkach obniżonej odporności może przyjąć postać zakażenia ostrego. Nosiciele mogą zakażać innych. Taka postać choroby nie wymaga leczenia, a antybiotykoterapia może przynieść niekorzystne efekty.
Choroby wywołane przez Chlamydophila pneumoniae
Chlamydophila pneumoniae jest przyczyną wielu chorób górnych i dolnych dróg oddechowych. Większość chorób układu oddechowego wywoływanych przez ten drobnoustrój ma łagodny początek z charakterystycznym podostrym początkiem choroby. W pierwszej fazie choroba jest trudna do wykrycia. Charakterystycznymi pierwszymi objawami jest ból gardła i chrypka. Kaszel zaczyna się po kilku dniach i trwa kilka tygodni. Początkowi choroby towarzyszy podwyższona temperatura ciała. W późniejszym etapie choroby wraca do poziomu normalnego. Objawem charakterystycznym zakażenia układu oddechowego przez Chlamydophila pneumoniae jest sedymentacja czerwonych krwinek. W płucach pojawiają się pojedyncze miąższowe zmiany, które można zaobserwować na zdjęciu rentgenowskim (4).
Do najczęściej występujących chorób górnych dróg oddechowych należą zapalenie błony śluzowej nosa, zapalenie gardła, zapalenie krtani. Badania dowiodły, że Chlamydophila pneumoniae jest przyczyną 2-8% zapaleń gardła. Choroba objawia się niewysoką gorączką, bólem i zaczerwienieniem gardła, a także chrypką. Choroby dolnych dróg oddechowych wywoływane przez Chlamydia pneumoniae to zapalenie płuc i zapalenie oskrzeli. Może ona także powodować zapalenie gardła, krtani, ucha środkowego i zatok. Na podstawie badań serologicznych szacuje się, że 10% zapaleń płuc i 5% zapaleń oskrzeli u osób dorosłych ma etiologię chlamydiową (5). Potwierdzono związek Chlamydophila pneumoniae z przewlekłymi chorobami układu oddechowego, takimi jak: astma oskrzelowa, przewlekła obturacyjna choroba płuc i sarkoidoza. Chlamydophila pneumoniae ma zdolność porażania rzęsek w drogach oddechowych oraz bezpośredniego uszkadzania komórek nabłonka dróg oddechowych. Choroba charakteryzuje się dwufazowością. Objawy ze strony górnych dróg oddechowych, najczęściej zapalenie gardła i chrypka, przechodzą w ciągu 1-4 tygodni w zapalenie płuc. Plwocina nie ma charakteru ropnego, u niektórych pacjentów w ogóle nie występuje. Chorobie nie towarzyszy zmiana liczby leukocytów. Zakażenie mieszane Chl. pneumoniae i Streptococcus pneumoniae ma ostrzejszy przebieg od zakażenia wywołanego samymi chlamydiamii. Chlamydophila pneumoniae w tych zakażeniach wpływa na zatrzymanie ruchu rzęsek, co ułatwia pneumokokom zakażanie coraz niższych odcinków dróg oddechowych (5).
Chlamydophila pneumoniae jako czynnik chorób nieinfekcyjnych
Badania prowadzone nad Chlamydophila pneumoniae sugerują związek między infekcją tą bakterią a chorobami, takimi jak: arterioskleroza, choroba wieńcowa, miażdżyca naczyń krwionośnych, choroba Alzheimera, stwardnienie rozsiane.
Rozwój bakterii powodującej choroby układu oddechowego w innych tkankach został udowodniony przez badania in vitro. Chlamydophila pneumoniae może rozwijać i namnażać się w ludzkich makrofagach, miocytach gładkich, śródbłonku naczyń krwionośnych, komórkach układu nerwowego. Obecność bakterii w komórkach układu krążenia była wielokrotnie potwierdzana badaniami metodą PCR, metodami immunocystochemicznymi, immunoenzymatycznymi oraz mikroskopii elektronowej. Odnalezienie Chlamydophila pneumoniae w płynie mózgowo-rdzeniowym u chorych na stwardnienie rozsiane dało początek rozprawom nad uznaniem infekcji bakteryjnej jako przyczyny choroby. Stwardnienie rozsiane (ang. sclerosis multiplex – SM) jest postępującym schorzeniem ośrodkowego układu nerwowego (OUN), polegającym na uszkodzeniu osłonek mielinowych włókien nerwowych. Mechanizmy prowadzące do zmian demielizacyjnych nie zostały jak dotąd w pełni poznane. Badania serologiczne i metodą PCR wykazały, że znaczny odsetek chorych na SM jest zakażony bakterią lub miał kiedyś z nią kontakt. Kontrolę w badaniu stanowili ludzie zdrowi i cierpiący na inne dolegliwości ośrodkowego układu nerwowego. DNA bakteryjne zostało wykryte tylko u chorych na SM. Dalsze badania nie potwierdziły jednak związku między infekcją bakteryjną a rozwojem stwardnienia rozsianego (6). Doniesienia o bakteryjnym podłożu MS dały nadzieję na antybiotykowe leczenie tej choroby. Badaniu poddano grupę 163 chorych na SM, które w latach 1993-2000 przyjmowały antybiotyki przeciwko Chlamydophila pneumoniae. Nie miało to jednak wpływu na rozwój choroby. Wszyscy chorzy biorący udział w badaniu przeszli terapię antybiotykową, a mimo to zachorowali na stwardnienie rozsiane (ryc. 3).
Ryc. 3. Chlamydophila pneumoniae w mózgu.
Wyniki badań nie dają jasnej odpowiedzi na pytanie, czy Chlamydophila pneumoniae jest przyczyną stwardnienia rozsianego. Żadne badania nie potwierdzają tej hipotezy, ale też żadne stanowczo jej nie wykluczają. Inną chorobą układu nerwowego, która wiąże się z infekcją chlamydofilami, jest choroba Alzheimera (7). Metodą PCR zbadano skrawki z różnych obszarów mózgu pochodzące od pacjentów cierpiących na AD. Badaniu poddano 19 chorych, a infekcję wykryto u 17, w grupie kontrolnej tylko w jednym przypadku potwierdzono obecność drobnoustroju (8). Wyniki tych badań skłoniły do bardziej wnikliwego przyjrzenia się temu powiązaniu. Kolejne badania nie potwierdziły jednak bezpośredniego związku między infekcją bakteryjną a chorobą Alzheimera. Mimo to nie wykluczyły zwiększonego ryzyka zachorowania na AD po przejściu zakażenia Chl. pneumoniae. Drobnoustrój wywołuje reakcje zapalne, których czynniki sprzyjają uszkodzeniom neuronów. Zakażenie Chlamydophila pneumoniae prowadzi do martwicy tkanek i zaburzenia apoptozy. W zainfekowanych komórkach następuje zahamowanie działania kaspazy 3/7, co uniemożliwia apoptozę. Dzięki temu mechanizmowi Chlamydia pneumoniae może prowadzić przedłużoną infekcję. Chroniczne zakażenie w mózgu może doprowadzić do zwyrodnienia tkanki nerwowej, co przyczynia się do rozwoju choroby Alzheimera (9).
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Appelt DM, Roupas MR, Way DS et al.: Inhibition of apoptosis in neuronal cells infected with Chlamydophila (Chlamydia) pneumoniae. BMC Neuroscience 2008; 9: 13. 2. Balin BJ, Gerard EJ, Arking EJ et al.: Identification and localization of Chlamydia pneumoniae in the Alzhei-mer’s brain. Med Microbiol Immunol 1998; 187: 23-42. 3. Choroszy-Król I: Chlamydia pneumoniae – aspekty kliniczne, diagnostyka i leczenie. Family Medicine and Primary Care Review 2006; 8(3): 867-873. 4. Cook PJ, Lip GY, Davies P: Chlamydia pneumoniae antibodies in severe essential hypertension. Hypertension 1998; 31: 589-96. 5. Hamle S, Syrjala H, Bloigu A, Saikku P: Lymphocyte responsem to Chlamydia antigens in patients with coronary heart disease. Eur Heart J 1997; 18: 1095-101. 6. Kruk M, Przyłuski J, Deptuch TW et al.: Rola zakażeń Chlamydia pneumoniae w chorobie wieńcowej. Kardiol Pol 2000; 53: 152-159. 7. Nitsch-Osuch A, Wardyn KA, Choroszy-Król I: Zakażenia wywołane patogenami atypowymi w praktyce lekarskiej. Wydawnictwo Medyczne Górnicki, Wrocław 2007. 8. Osuch-Król A: Zakażenia wywołane patogenami atypowymi w praktyce lekarskiej. Wrocław 2007. 9. Podsiadły E, Tylewska-Wierzbanowska S: Chlamydia pneumoniae – biology and pathogenicity. Postępy mikrobiologii 1998; 37(2): 145-156. 10. Rajtar R, Malczewska-Malec M, Kloch M, Kolasińska-Kloch W: Chlamydia pneumoniae i jej związek z chorobami układu krążenia. Przeg Lek 2004; 61(3): 165-172. 11. Stawarski A, Choroszy-Król I, Iwańczak B et al.: Epidemiology of atypical pneumoniae caused by Mycoplasma pneumoniae and Chlamydia sp. in children. Adv Clin Exp Med 2001; 10(1): 37-44. 12. Stratton CW, Mitchell WM, Sriram S: Does Chlamydia pneumoniae play a role in the pathogenesis of multiple sclerosis? J Med Microbiol 2000; 49(1): 1-3. 13. Szeląg A, Przestalski M, Magdalan J, Rymarczyk-Natyna K: Chlamydiowe zapalenie dróg oddechowych w aspekcie skuteczności leczenia. Otolaryngologia polska 1997; 52 (suppl. 24): 385-390. 14. Zawilińska B: Zakażenia wywołane przez Chlamydia pneumoniae. Zakażenia 2003; 3: 86-94.



