© Borgis - Nowa Pediatria 1/2017, s. 3-8
Agata Wasilewska, *Lidia Zawadzka-Głos
Analiza kliniczna pacjentów z ropniem okołomigdałkowym w materiale Kliniki Otolaryngologii Dziecięcej WUM w 2016 roku
Clinical analysis of patients with peritonsillar abscess in clinical material of Pediatric Otolaryngology Department of Warsaw Medical University in 2016 year
Klinika Otolaryngologii Dziecięcej, Warszawski Uniwersytet Medyczny
Kierownik Kliniki: dr hab. n. med. Lidia Zawadzka-Głos
Summary
Introduction. Peritonsillar abscess is the most common deep neck infection and may be potentially life threatening condition. Beside it is more common in adults is also the reason of hospitalization in children population.
Aim. Aim of the study was to analyze clinical patients hospitalized due to peritonsillar abscess.
Material and methods. The study involved a retrospective group of 29 children diagnosed and proved to have a peritonsillar abscess, who were treated in Children’s ENT Unit of Warsaw University Hospital from 1 January to 31 December of 2016. We compared our observations with data from current literature. We collect data regarding: age, sex, presented symptoms, seasonality, duration of hospitalization, treatment, microbiological results from patient’s medical chart.
Result. The average age of children was 8.48 years. 17 patients (56.6%) were above 6 years of age. The seasonal incidence of peritonsillar abscess was significantly higher in the autumn and spring (72.4%). Majority of patients have prior history of tonsillar infections and 11 patients were treated with antibiotics prior to the diagnosis of an abscess. All children had incision and drainage performed, one patient underwent bilateral tonsillectomy. The most common causative organism was Streptococcus group A (pyogenes). All organisms were sensitive to commonly used antibiotics. The majority of patients were treated with amoxicillin-clavulanate potassium or cefuroxime plus clindamycin intravenously with improvement.
Conclusions. Peritonsillar abscess is a potentially life threatening infection. Proper treatment is essential to avoid complications.

WSTĘP
Paciorkowcowe zapalenie gardła i migdałków podniebiennych w erze przedantybiotykowej często stanowiło punkt wyjścia licznych powikłań miejscowych i ogólnoustrojowych. W związku z obowiązującym standardem leczenia anginy paciorkowcowej fenylopenicyliną doustnie przez 10 dni (1) i powszechności strep-testów częstotliwość zmalała, szczególnie że paciorkowiec B-hemolizujący grupy A (S. pyogenes) wykazuje wrażliwość na powszechnie stosowane antybiotyki.
Ropień okołomigdałkowy stanowi najczęstsze powikłanie spośród zapaleń tkanek miękkich gardła. Powstaje w wyniku gromadzenia treści ropnej w obrębie przestrzeni pomiędzy torebką migdałka a powięzią pokrywającą mięśnie bocznej ściany gardła. Najczęściej dotyczy młodych dorosłych i nastolatków. Częstość u dzieci wynosi poniżej 1/10 tys. osób (2). Pacjenci zgłaszają się zwykle z bólem gardła zlokalizowanym po jednej stronie, trudnościami w przełykaniu, szczękościskiem, mową kluskowatą. Obecne są asymetryczne powiększenie węzłów chłonnych kąta żuchwy i gorączka. W badaniu zwykle stwierdza się ostre zapalenie migdałków podniebiennych z widocznymi nalotami na migdałkach oraz uwypuklenie okolicy okołomigdałkowej po jednej ze stron. Języczek jest przemieszczony w stronę przeciwną.
Utworzenie się ropnia poprzedza ostre zapalenie gardła i migdałków podniebiennych leczone lub nieleczone antybiotykiem. Często pacjenci przebyli wcześniej ropień lub naciek okołomigdałkowy. Obecność treści ropnej pomiędzy torebką migdałka a powięzią pokrywającą mięśnie bocznej ściany gardła jest zwykle następstwem nacieku. Naciek jest niedojrzałym ropniem. Różnica dotyczy także stosowanego leczenia. O ile naciek leczymy zachowawczo, ropień wymaga ewakuacji treści ropnej celem ochrony głębszych przestrzeni szyi przed przenikaniem stanu zapalnego (ryc. 1, 2).
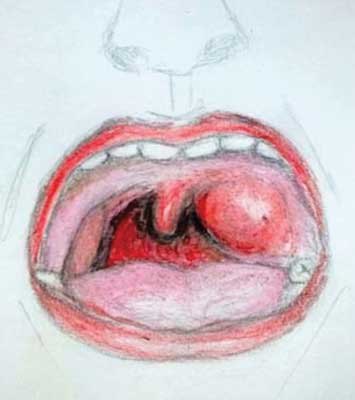
Ryc. 1. Obraz ropnia okołomigdałkowego
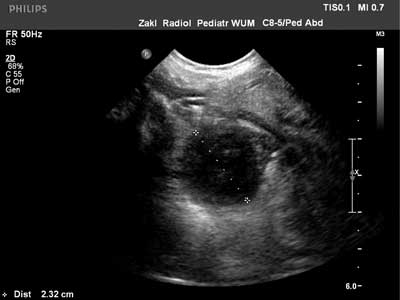
Ryc. 2. Obraz usg ropnia okołomigdałkowego
Ropień okołomigdałkowy może przemieszczać migdałek w różnych kierunkach w zależności od swojej lokalizacji. Najczęściej mamy do czynienia z ropniem przednio-górnym (80%), gdzie jama ropnia uwypukla podniebienie w obrębie łuku podniebienno-językowego, a sam migdałek przemieszczony jest ku dołowi i tyłowi. Znacznie rzadziej obecny ropień tylno-górny wypycha migdałek do dołu i do przodu, ropnie dolny i boczny przemieszczają migdałek odpowiednio ku górze i przyśrodkowo (3). Metodą postępowania w przypadku ropnia okołomigdałkowego jest postępowanie chirurgiczne. Obejmuje ono punkcję w miejscu największego uwypuklenia, przy potwierdzeniu treści ropnej nacięcie ropnia (u dzieci ma to zwykle miejsce w znieczuleniu ogólnym), a następnie jama ropnia poszerzana jest codziennie aż do braku wypływu treści ropnej. Metoda ta jest stosowana i rekomendowana z dobrym skutkiem. W określonych przypadkach wykonywana jest tonsillektomia z ewakuacją ropnia. Nieleczony ropień okołomigdałkowy zagraża życiu pacjenta. Powiększając się, może doprowadzić do niedrożności drogi oddechowej. Przebijając się do głębszych przestrzeni szyi, może wywołać: ropowicę szyjną, ropień przestrzeni przygardłowej, zakrzepicę żyły szyjnej wewnętrznej, erozję ściany tętnicy szyjnej wewnętrznej, ropne zapalenie przyusznicy, zapalenie zatoki jamistej. Z powikłań ogólnych może skutkować posocznicą (4).
Cel pracy
Celem pracy była analiza kliniczna pacjentów z ropniem okołomigdałkowym.
Materiał i metody
Badaniem objęto grupę 29 pacjentów, którzy byli hospitalizowani z rozpoznaniem ropnia okołomigdałkowego w Oddziale Klinicznym Otolaryngologii Dziecięcej i Pediatrii SPDSK w Warszawie w 2016 roku (od 1 stycznia do 31 grudnia). Jedna osoba była hospitalizowana dwukrotnie w odstępie dwumiesięcznym. Badanie miało charakter retrospektywny. Objęci nim zostali jedynie pacjenci, u których stwierdzono treść ropną podczas wykonania punkcji okolicy okołomigdałkowej. Zostali z niej wykluczeni pacjenci leczeni jedynie zachowawczo i z rozpoznanym naciekiem okołomigdałkowym oraz jeden pacjent z ropniem wewnątrzmigdałkowym. Analizie poddano: wiek, płeć chorych, sezonowość zachorowań, obecne przy przyjęciu objawy, wyniki badań dodatkowych, w tym USG szyi, wynik posiewu treści z ropnia i wrażliwość wyhodowanych patogenów na stosowane powszechnie antybiotyki.
Wyniki
Badaniu poddano grupę 29 osób w wieku od 2 do 18 lat. Średnia wieku wynosiła 8,48 roku. Grupa dzieci w wieku przedszkolnym (do 6. r.ż.) liczyła 12 osób (41,4%), a dzieci starszych – 17 osób (58,6%). W grupie 29 dzieci była porównywalna ilość chłopców i dziewcząt, z niewielką przewagą chłopców (15:14) (ryc. 3).
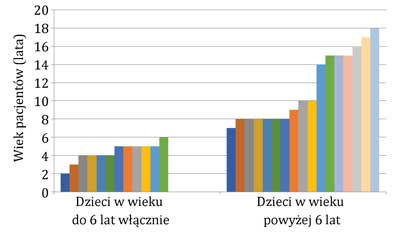
Ryc. 3. Podział dzieci ze względu na wiek
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Dzierżanowska K, Dzierżanowska-Fangrat K: Przewodnik antybiotykoterapii 2016. Alfa-medica Press, Bielsko-Biała 2016.
2. Novis SJ, Pritchett CV, Thorne MC et al.: Pediatric deep space neck infections in U.S. children, 2000-2009. Int J Pediatr Otorhinolaryngol 2014 May; 78(5): 832-836.
3. Janczewski G, Arcimowicz M, Balcerzak J et al.: Powikłania miejscowe i ogólnoustrojowe zapaleń tkanki chłonnej gardła. [W:] Janczewski G (red.): Otolaryngologia praktyczna. Via medica, Gdańsk 2005: 422-429.
4. Gryczyńska D, Zielnik-Jurkiewicz B, Andrzejewski J: Ostre choroby infekcyjne gardła. [W:] Gryczyńska D (red.): Otolaryngologia dziecięca. Alfa-medica Press, Bielsko-Biała 2007: 319-333.
5. Galioto NJ: Peritonsillar abscess. Am Fam Physician 2008; 77(2): 199-202.
6. Klug TE: Incidence and microbiology of peritonsillar abscess: the influence of season, age, and gender. Eur J Clin Microbiol Infect Dis 2014 Jul; 33(7): 1163-1167.
7. Kordeluk S, Novack L, Puterman M et al.: Relation between peritonsillar infection and acute tonsillitis: myth or reality? Otolaryngol Head Neck Surg 2011 Dec; 145(6): 940-945.
8. Klug TE, Rusan M, Fuursted K et al.: Peritonsillar Abscess: Complication of Acute Tonsillitis or Weber’s Glands Infection? Otolaryngol Head Neck Surg 2016 Aug; 155(2): 199-207.
9. Nguyen T, Haberland CA, Hernandez-Boussard T: Pediatric Patient and Hospital Characteristics Associated With Treatment of Peritonsillar Abscess and Peritonsillar Cellulitis. Clint Pediatr (Phila) 2015 Nov; 54(13): 1240-1246.
10. Hsiao HJ, Huang YC, Hsia SH et al.: Clinical features of peritonsillar abscess in children. Pediatr Neonatol 2012 Dec; 53(6): 366-370.
11. Segal N, El-Saied S, Puterman M: Peritonsillar abscess in children in the southern district of Israel. Int J Pediatr Otorhinolaryngol 2009 Aug; 73(8): 1148-1150.
12. Chang BA, Thamboo A, Burton MJ et al.: Needle aspiration versus incision and drainage for the treatment of peritonsillar abscess. Cochrane Database Syst Rev 2016 Dec 23; 12: CD006287.
13. Souza DL, Cabrera D, Gilani WI et al.: Comparison of medical versus surgical management of peritonsillar abscess: A retrospective observational study. Laryngoscope 2016 Jul; 126(7): 1529-1534.
14. Kim DK, Lee JW, Na YS et al.: Clinical factor for successful nonsurgical treatment of pediatric peritonsillar abscess. Laryngoscope 2015 Nov; 125(11): 2608-2611.
15. Powell EL, Powell J, Samuel JR et al.: A review of the pathogenesis of adult peritonsillar abscess: time for a re-evaluation. J Antimicrob Chemother 2013; 68(9): 1941-1950.
16. Passy V: Pathogenesis of peritonsillar abscess. Laryngoscope 1994; 104(2): 185-190.
17. Huang Z, Vintzileos W, Gordish-Dressman et al.: Pediatric peritonsillar abscess: Outcomes and cost savings from using transcervical ultrasound. Laryngoscope 2017 Jan 16. DOI: 10.1002/lary.26470.
18. Grant MC, Guarisco JL: Association Between Computed Tomographic Scan and Timing and Treatment of Peritonsillar Abscess in Children. JAMA Otolaryngol Head Neck Surg 2016 Nov 1; 142(11): 1051-1055.
19. Lepelletier D, Pinaud V, Le Conte P et al.: Is there an association between prior anti-inflammatory drug exposure and occurrence of peritonsillar abscess (PTA)? A national multicenter prospective observational case-control study. Eur J Clin Microbiol Infect Dis 2017 Jan; 36(1): 57-63.
20. Demeslay J, De Bonnecaze G, Vairel B et al.: Possible role of anti-inflammatory drugs in complications of pharyngitis. A retrospective analysis of 163 cases. Eur Ann Otorhinolaryngol Head Neck Dis 2014 Nov; 131(5): 299-303.
21. Johnson RF, MD, Stewart MG, Wright CC: An Evidence-Based Review of the Treatment of Peritonsillar Abscess. Otolar Head and Neck Surgery 2003; 128(3): 332-343.
22. Wang YP, Wang MC, Lin HC et al.: The impact of prior tonsillitis and treatment modality on the recurrence of peritonsillar abscess: a nationwide cohort study. PLoS One 2014 Oct 7; 9(10): e109887.



