© Borgis - Nowa Medycyna 3/1999, s. 18-22
S. Grzegorz Kata, Artur A. Antoniewicz
Współczesne możliwości leczenia wysiłkowego nietrzymania moczu u kobiet
Urinary stress incontinence in women an overview of current therapeutic options
z Oddziału Urologii Centralnego Szpitala Kolejowego w Warszawie-Międzylesiu
Ordynator Oddziału: prof. dr hab. n. med. Andrzej Borówka

WSTĘP
Prawdziwym wysiłkowym nietrzymaniem moczu (GSI – genuine stress incontinence) (wg International Continence Society) nazywamy niekontrolowany wypływ moczu przez cewkę, gdy ciśnienie śródpęcherzowe przekracza maksymalne ciśnienie cewkowe i nie towarzyszy temu niestabilny skurcz wypieracza. Bezwiedne wyciekanie moczu przy nagłym wzrośnie ciśnienia śródbrzusznego jest częstą dolegliwością u kobiet. 40-50% zdrowych, młodych kobiet, które nie rodziły przyznaje się do okresowo występującego umiarkowanego wysiłkowego nietrzymania moczu, jednak ponad 80% leczonych pacjentek stanowią kobiety w okresie menopauzy.
Głównymi anatomicznymi czynnikami odpowiedzialnymi za trzymanie moczu u kobiet są:
– relaksacja pęcherza w fazie wypełnienia,
– mechanizmy podtrzymujące dna miednicy, (mięsień dźwigacz odbytu i powięź miednicy),
– mechanizm zwieraczowy mięśni cewki w spoczynku i w warunkach zwiększonego ciśnienia brzusznego,
– sploty żylne podśluzówkowe cewki moczowej.
Korekcja zaburzeń anatomicznych nie zawsze eliminuje problem nietrzymania moczu. Wynika to z faktu, że w większości przypadków wysiłkowe nietrzymanie moczu jest połączone z niestabilnością mięśnia wypieracza pęcherza moczowego (ryc. 1), doprowadzającą do nietrzymania z parcia (urge incontinence - wyciekania moczu, któremu towarzyszy silne parcie, wg International Continence Society).
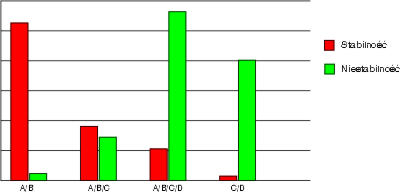
Ryc. 1. Niestabilności pęcherza moczowego u kobiet z nietrzymaniem moczu. Analiza zgłaszanych dolegliwości. (Farar D.J., Whiteside C.G., Osborne J.L. A urodynamic analysis of micturition symptoms in the female. Surg Gynecol Obstet, 1975, 141: 875). A – kaszel, śmiech, kichanie; B – chodzenie, bieganie, uprawianie sportu; C – częstomocz dzienny, nocny; D – parcia naglące, nietrzymanie z parcia.
Pomimo dokładnej diagnostyki urodynamicznej nie można w sposób pewny zidentyfikować współistnienia komponenty niestabilności pęcherza moczowego u chorych kwalifikowanych do leczenia zabiegowego wysiłkowego nietrzymania moczu, dlatego w około 25% po leczeniu obserwuje się przetrwałe nietrzymania moczu (przyczyna mieszana).
METODY LECZENIA WYSIŁKOWEGO NIETRZYMANIA MOCZU
I. Zachowawcze:
a) redukcja wagi ciała
b) leczenie zakażeń dróg mo czowych i/lub rodnych
II. Fizjoterapia:
a) biofeedback
b) ćwiczenia mięśni przepony moczowo-płciowej, stożki pochwowe
c) elektrostymulacja (faradyzacja, terapia interferencyjna)
III. Leczenie hormonalne (Estrogeny)
IV. Leczenie alfa-sympatykomimetykami
V. Chirurgiczne
a) zabiegi przezpochwowe:
– plastyka przedniej ściany pochwy (Kelly-Kennedy, Beck-McCormick, Sieroszewski, Atabekow)
– podszycie cewki moczowej (Frewen),
b) zabiegi przezbrzuszne:
– podwieszenie załonowe szyi pęcherza moczowego
? do więzadła grzebieniowego (ligamentum pectineale, Cooperi) (Burch),
? do okostnej spojenia łonowego (Marshal-Marchetti-Kranz),
? podwieszenie cewki moczowej na płacie powięziowym (Mazurek),
c) zabiegi łączone:
– przezbrzuszne i przezpowłokowe podwieszenie cewki moczowej na taśmach powięziowych (Goebell-Stoeckel-Frangenheim, Michon),
d) zabiegi endoskopowe:
– igłowe (Stamey, Pereyra, Raz),
– taśmowe (TVT, podwieszenia śrubowe – ang. bone anchor),
e) wstrzyknięcia okołocewkowe,
f) metody złożone (Raz),
g) implantacje sztucznych zwieraczy.
Leczenie zachowawcze
Bardzo ważnym elementem leczenia wysiłkowego nietrzymania moczu jest wyeliminowanie czynników nasilających dolegliwości. Istotnym warunkiem skuteczności leczenia jest zmniejszenie wagi ciała. Zapobieganie napadom przewlekłego kaszlu, zwalczanie zakażenia dróg moczowych i rodnych istotnie przyczynia się do złagodzenia nasilenia dolegliwości.
Hormonoterapia
U kobiet w okresie pokwitania dochodzi do zmniejszenia elastyczności włókien kolagenowych i znacznej wiotkości przepony moczowo-płciowej. Estrogeny stosowane miejscowo dopochwowo przez okres 6-12 miesięcy, działają regenerująco wybiórczo na nabłonek pochwy, sromu, dolnego odcinka cewki moczowej i szyi pęcherza powodując wzmocnienie
włókien kolagenowych, zahamowanie atrofii nabłonka i zrębu oraz regenerację naczyń krwionośnych. (Ovestin, Orthogynest).
Farmakoterapia
W szyi pęcherza moczowego obserwuje się duże wysycenie receptorów alfa1 adrenergicznych odpowiedzialnych za napięcie mięśnia zwieracza wewnętrznego. Zastosowanie alfa-sympatykomimetyków (Fenylopropanolamina) może powodować zwiększenie siły skurczu zwieracza, jednak w monoterapii rezultaty nie są zadowalające.
Fizjoterapia
Biofeedback jest metodą leczniczą polegającą na elektronicznej rejestracji procesów i stanów przebiegających podświadomie, nauczenie pacjentki ich odczuwania i wpływania na nie. Ideą treningu jest wykształcenie u kobiety świadomej, pełnej kontroli nad procesami fizjologicznymi. W przypadku wysiłkowego nietrzymania moczu nabywa się idealną świadomość mikcji i samoregulację mięśni wzmacniających i relaksujących cewkę moczową. Kobiety obserwują zachowanie mięśni przepony moczowo-płciowej przetwarzane komputerowo (elektromiografia) w celu uzyskania kontroli nad mięśniami agonistycznymi (wzmocnienie) i antagonistycznymi (osłabienie).
Osłabienie mechanizmu podporowego skutecznie może być leczone właściwie prowadzonymi ćwiczeniami mięśni przepony moczowo-płciowej. Jednymi z najprostszych są ćwiczenia Kegela polegające na kontrolowanych skurczach mięśni przepony. Dużą trudność sprawia nauczenie kobiet prawidłowego kurczenia mięśni, a także ich motywacja. Ocenia się, że jedynie 10-20% kobiet potrafi prawidłowo wykonywać ćwiczenia, a 30% szybko rezygnuje z terapii. Skurcz mięśni przepony miednicy można wywołać wprowadzając dopochwowo odpowiednie tampon i utrzymywać go poprzez napinanie mięśni (Plevnik). Odmianą tej terapii jest stosowanie stożków dopochwowych. W celu utrzymania stożka w pochwie dochodzi do skurczu mięśni przepony i równoczesnego skurczu mięśnia zwieracza cewki moczowej. Piętnastominutowe ćwiczenia rano i wieczorem powodują wzmocnienie siły mięśniowej, jednak wyniki leczenia nie są zadowalające (60-79% poprawy). Wzmocnienie siły napięcia mięśniówki przepony moczowo-płciowej można uzyskać poprzez elektrostymulację elektrodą umieszczoną w pochwie lub odbytnicy (faradyzacja, technika interferencyjna). Stymulacja nerwów miednicy powoduje zwiększenie oporu cewkowego i napięcia mięśni miednicy mniejszej. Skuteczność metody ocenia się na 30-80%.
Wszystkie ćwiczenia wymagają oceny ich skuteczności. Najprostszą jest ocena skurczu mięśni badaniem przez pochwę. Precyzyjną i obiektywną metodą oceny siły skurczu podczas ćwiczeń jest perineometria.
WSKAZANIA DO LECZENIA ZABIEGOWEGO
Leczenie zachowawcze może być skuteczne jedynie u kobiet z nieznacznie nasilonym wysiłkowym nietrzymaniem moczu (stopień I) oraz u młodych kobiet, które planują kolejne porody, mogące nasilać dolegliwości. Przyczyną schorzenia jest defekt anatomiczny, dlatego jedynym skutecznym leczeniem może być naprawa chirurgiczna.
Wskazaniem do zabiegowego leczenia jest wysiłkowe nietrzymanie moczu II-III stopnia (wykapywanie moczu zawsze w wyniku wysiłku i napięcia mięśni powłok brzusznych).
WYBRANE MINIMALNIE INWAZYJNE METODY
Laparoskopowe podwieszenie szyi pęcherza moczowego
Wysoka skuteczność operacyjnych metod okołołonowego podwieszenia szyi pęcherza moczowego (Marshal-Marchetti-Kranz-89,5%, Burch-89,9%), dążącego do anatomicznego odtworzenia podparcia dla cewki moczowej spowodowała przeniesienie tych metod do armamentarium laparoskopowego. Pierwszym zabiegiem było wykonane przez Vancaillie´a i Schusslera w 1990 roku przezotrzewnowe podszycie tkanki okolicy szyi pęcherza moczowego do okostnej spojenia łonowego (adaptacja techniki Marshal-Marchetti-Kranza). Liu w 1991 roku wykonał pierwszy laparoskopowy zabieg podwieszenia powięzi okołopochwowej obustronnie do więzadła grzebieniowego (ligamentum pectineale, Cooperi) w modyfikacji techniki Burcha. Podszycie powięzi okołopochwowej można wykonać stosując siatkę polipropylenową (Ou, 1993) mocowaną staplerami jak i stosując szwy zakładane klasycznie lub z zastosowaniem Endo-Stitch (Gill, 1996). W 1993 roku Chapple i Raboy zaproponowali wykorzystanie dostępu zaotrzewnowego do zabiegów podszycia okołołonowego powięzi okołopochwowej.
Najczęściej stosowanym laparoskopowym zabiegiem w wysiłkowym nietrzymaniu moczu u kobiet jest modyfikacja techniki Burcha. Operację wykonuje się w znieczuleniu ogólnym (jedna z niedogodności metody). Porty umiejscawia się w sposób standardowy dla dostępu w miednicy mniejszej, bez szczególnej preferencji dla przez- lub zaotrzewnowej przestrzeni roboczej. Po wypreparowaniu powięzi okołopochwowej, przy obecności cewnika w pęcherzu moczowym (ryc. 2a) około 1,5 cm dystalnie od ujścia wewnętrznego cewki moczowej i około 2 cm bocznie od niej zakłada się szwy lub mocuje siatkę polienową (ryc. 2b). Po uniesieniu przez asystę przedniego sklepienia pochwy szwy lub siatkę umocowuje się obustronnie do więzadła Coopera, uzyskując uniesienie szyi pęcherza moczowego. Cewnik z pęcherza usuwa się w 1-3 dobie. W celu uniknięcia pozostawienia nierozpoznanego uszkodzenia ściany pęcherza moczowego zalecane jest podanie indygokarminu do pęcherza przed rozpoczęciem (ryc. 2c). Technika laparoskopowa umożliwia również wykonanie plastyki powięzi miednicy mniejszej (17). Czas zabiegu wynosi od 60 do 120 minut, w ponad 93% przypadków jest techniką jednego dnia. W 32,6% utrzymuje się hyperkontynencja. W około 17% obserwuje się przetrwałe nietrzymanie moczu spowodowane rektocele (Raz). Skuteczność metody laparoskopowej ocenia się na około 80-93%, przy spadku do około 65-70% w trzyletnim okresie obserwacji. W przypadku niepowodzenia leczenia 7-10% kobiet zgłasza poprawę dolegliwości. Najczęściej opisywanymi powikłaniami są: uszkodzenie ściany pęcherza moczowego, rozerwanie otrzewnej, krwawienie, niemożność oddania moczu, zakrzepica żył miednicy mniejszej, uszkodzenie narządów miednicy mniejszej. Ryzyko konwersji nie przekracza 5% i jest znacznie niższe niż w przypadku zabiegów przezpochwowych (10%).

Ryc. 2. Laparoskopowe podwieszenie szyi pęcherza moczowego sposobem Burcha – obraz śródoperacyjny: a) widoczna szyja pęcherza moczowego i otwarta obustronnie przestrzeń zaotrzewnowa, b) umocowanie taśmy do więzadła Coopera i powięzi miedniczej, c) uszkodzenie ściany pęcherza – wypływanie indygokarminu.
Technika laparoskopowego podwieszenia szyi pęcherza moczowego jest:
– skutecznym sposobem leczenia u wybranych chorych w kilkumiesięcznej obserwacji,
– zabiegiem bezpiecznym i prostym technicznie,
– zabiegiem umożliwiającym szybki powrót do pełnej aktywności fizycznej,
– zabiegiem wysoko akceptowanym przez chore,
– zabiegiem o wysokim komforcie kosmetycznym dla chorej,
– zabiegiem wymagającym długoterminowej obserwacji w celu oceny skuteczności.
Techniki igłowe
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Albo M. et al.: Transvaginal correction of pelvic prolapse. J. Endourol, 1996, 10(3): 231-9. 2. Christensen H. et al.: Long term results of Stamey bladder neck suspension procedure and of Burch colposuspension. Scan. J. Uro.l Nephrol., 1997, 31(4): 349-63. 3. Da Ros C.T. et al.: Endoscopic suspension of prolapsed vaginal dome. Tech. Urol. 1998, 4(1): 25-8. 4. Farrar D.J. et al.: A urodynamic analysis of micturition symptoms in female. Surg Gynekol Obstet., 1975, 141:875. 5. Galejs L.E., Diokno A.C.: Frequency urgency syndrome following urinary bladder suspensio. Geriatric Nephrology and Urology. 1998, 8(1): 25-8. 6. Griebling T.L. et al.: Fascia lata sling cystourethropexy for the management of female urinary incontinence. Int. Urogynecol. J. 1998, 9(3): 165-73. 7. Jackson S.: Female urinary incontinence - symptom evaluation and diagnosis. Eur. Urol. 1997, 32(suppl 2): 20-4. 8. Kaplan S.A. et al.: Comparison of fascial and waginal wall slings in the treatment of intrinsic sphincter deficiency. Urology. 1996, 47(6): 885-9. 9. Miękoś E.: Laparoskopia w urologii. 1998. 10. Nilsson C.G.: The tension – free vaginal tape procedure (TVT) for treatment of female urinary incontinence. A minimal invasive surgical procedure. Acta Obstetricia et Gynecologica Scandinavica. 1998, 168(suppl): 34-7. 11. Petros P.P.: The intravaginal slingplasty operation, a minnimally invasive technique for cure of urinary incontinence in the female. Aust N Z J Obstet Gyneacol. 1997, 37(4): 485. 12. Raz S. et al.: Vaginal wall sling for anatomical incontinence and intrinsic sphincer dysfunction: efficacy and outcome analysis. J. Urol. 1996, 156(1): 166-7. 13. Shanberg A.M.: Laparoscopic Burch bladder neck suspension. West J. Med., 1996, 164(4): 342-3. 14. Shetty S.D., Kirkemo A.K.: Bilateral bone anchor vaginal vault suspension: an initial report of a new technique. Tech. Urol. 1997, 3(1): 1-5. 15. Shourky M.S., el-Salmy S. Urethral neddle suspension for male urinary incontinence. Scan J Urol Nephrol. 1997, 31(3): 267-70. 16. Ulmsten U. et al.: A multicenter study of Tension-Free Vaginal Tape ( TVT ) for surgical treatment of stress urinary incontinence. Int. Urogynecol. J. 1998, 9: 210-13. 17. Vancaillie T.G.: Laparoscopic colposuspension and pelvic floor repair. Current Opienion in Obscetrics and Gynecology., 1997, 9(4): 244-6.



