Adam Borzęcki1, Grażyna Chodorowska2, Karolina Stępień1, Jerzy Maciąg1
Nieczerniakowe raki skóry – problem nadal aktualny
Non melanoma skin cancer – a topical issue
1z Niepublicznego Zakładu Opieki Zdrowotnej Med.-Laser w Lublinie
Kierownik Zakładu: dr n. med. Adam Borzęcki
2z Katedry i Kliniki Dermatologii i Wenerologii Akademii Medycznej w Lublinie
Kierownik Katedry i Kliniki: prof. nadzwyczajny, dr hab. n. med. Grażyna Chodorowska
Streszczenie
Summary
In this paper a literature review concerning epidemiology of risk factors in non melanoma skin cancers is presented. A special attention was paid to a role of UVA and UVB rays.

Nowotwory stanowią po schorzeniach układu krążenia najczęstszą przyczynę zgonów w Polsce. Badania nad etiologią, zapobieganiem i leczeniem nowotworów złośliwych pochłaniają każdego roku coraz większe środki finansowe państwa. Mimo tych wysiłków postęp w leczeniu nie jest tak wysoki jak powinniśmy się spodziewać po rozwoju obecnego stanu wiedzy i możliwości wczesnej diagnostyki. Na ten stan wpływa wiele czynników, które zostaną omówione w dalszej części artykułu.
Rozpoznanie nowotworów złośliwych narządów wewnętrznych powoduje konieczność uruchomienia dużych nakładów finansowych związanych z diagnostyką i leczeniem, natomiast rozpoznanie raka skóry możliwe jest w trakcie rutynowego badania przedmiotowego.
Około 30% pacjentów zgłasza się do lekarza w stadium choroby nowotworowej uniemożliwiającym skuteczne leczenie przyczynowe, a około 2-5% odmawia zgody na leczenie z obawy przed jego skutkami, z powodu niewiary w jego skuteczność lub z powodu nieposiadania środków finansowych (3).
W Stanach Zjednoczonych raki skóry są najczęściej występującymi nowotworami złośliwymi, a czerniak złośliwy będzie jednym z głównych nowotworów XXI wieku (1, 8, 9).
Dlatego choroby te stanowią poważne wyzwanie dla lekarzy nie tylko jako przyczyna ale także jako źródło cierpień i znacznych oszpeceń. Świadomość zagrożenia i wczesne rozpoznanie nowotworu skóry jest podstawowym warunkiem rozpoczęcia skutecznego leczenia dającego możliwość całkowitego wyleczenia w odpowiednim czasie. Gdy rak podstawno, lub kolczystokomórkowy zostanie wcześnie rozpoznany, leczenie jest proste i zazwyczaj skuteczne.
Nieczerniakowe raki skóry (NRS) stanowią około 10% wszystkich nowotworów złośliwych w Polsce, ale wydaje się, że dane te są zaniżone ze względu na brak wywiadu od lekarzy innych specjalności niż onkolodzy. Oznacza to, że rocznie rozpoznaje się około 10 tys. nowych przypadków (1, 8). W Stanach Zjednoczonych raki te występują w różnym okresie życia u około 20% populacji, co stanowi poważne zagrożenie dla kochających słońce Amerykanów. Ten wysoki odsetek zachorowań w USA związany jest głównie z większym nasłonecznieniem niż w klimacie europejskim (1, 8, 9).
Nieczerniakowe raki skóry możemy podzielić w zależności od punktu wyjścia procesu nowotworowego na podstawnokomórkowe (carcinoma basocellulare, basalioma, basal cell carcinoma BCC) – występujące najczęściej i stanowiące 70-80% przypadków), kolczystokomórkowe (carcinoma spinocellulare, squamous cell carcinoma SCC) – stanowiące ok. 20% i mieszane (carcinoma basospinocellulare, carcinoma metatypicum) – ok. 2% przypadków (9, 10).
Rak podstawnokomórkowy rzadko daje przerzuty, ale może powodować rozległe miejscowe zniszczenie tkanek (ryc. 1, 2, 3).
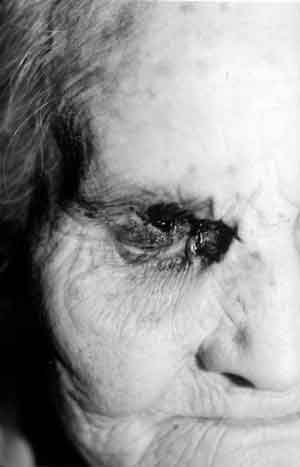
Ryc. 1.
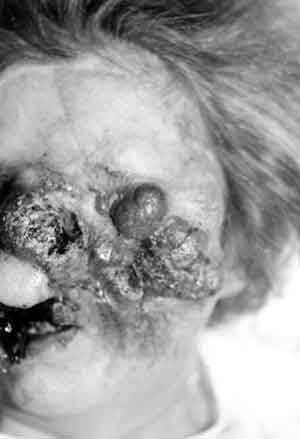
Ryc. 2.
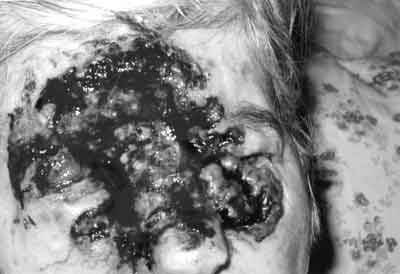
Ryc. 3.
Istnieje pewna grupa BCC, która jest zdolna do naciekania głębszych warstw skóry i tkanki podskórnej pomimo nienaciekania tkanki tłuszczowej z powodu słabego ukrwienia, łatwiej nacieka włókniste przegrody między zrazikami tłuszczu. Tą grupę chorych możemy wyodrębnić analizując cechy kliniczne zmiany, przebieg choroby oraz wynik badania histopatologicznego.
Wyróżnia się następujące postacie BCC:
– guzkową lub guzkowo-wrzodziejącą (carcinoma basocellulare nodulare vel noduloulcerosum),
– guzkowo-bujającą (carcinoma basocellulare vegetans),
– powierzchowną bliznowaciejącą (carcinoma basocellulare superficiale, cicatrisans),
– twardzinopodobną (carcinoma basocellulare sclerodermiforme),
– naciekającą i naciekowo-inflitrującą (carcinoma basocellulare infiltrativum),
– barwnikową (carcinoma basocellulare pigmentosum),
– wrzodziejącą olbrzymią (carcinoma basocellulare ulcerosum permagnum).
Do postaci agresywnych zaliczamy postać guzkowo-bujającą, naciekającą oraz wrzodziejącą olbrzymią. Najczęściej spotyka się postać guzkowo-wrzodziejącą (około 60% wszystkich raków podstawnokomórkowych) i powierzchowną (10-15% przypadków). Wznowy po leczeniu występują w tych postaciach raka, w których procesowi nowotworowemu towarzyszy duży odczyn włóknisty.
Na częstość występowania nawrotów i rokowanie duży wpływ ma charakter histologiczny zmian. W piśmiennictwie spotyka się wiele klasyfikacji histopatologicznych BCC. Z praktycznego punktu widzenia, istotny jest podział na postacie agresywne i nieagresywne. Najczęstszą nieagresywną postacią BCC jest postać lita, klinicznie odpowiadająca formie guzkowej, występująca w około 70% przypadków z odmianą torbielowatą, barwnikową i gruczołową. Do tej postaci BCC zaliczamy typ powierzchowny wieloogniskowy występujący najczęściej na tułowiu (około 10-15% przypadków). Innymi agresywnymi postaciami histopatologicznymi są: naciekająca, drobnoguzkowa, bliznowaciejąca i typ metatypowy nazywany również podstawnokolczystokomórkowy. Dlatego podstawowym kryterium do prognozowania przebiegu BCC jest badanie histopatologiczne, a wycinek musi być pobierany zarazem z granicy tkanki nowotworowej jak i nie zmienionej chorobowo.
Inną ważną cechą, związaną z opornością na leczenie i skłonnością do wznowy, jest lokalizacja nowotworu. Raki podstawnokomórkowe umiejscowione w środkowej części twarzy i na małżowinach usznych są trudniejsze do terapii i dają najwyższy procent wznów bez względu na metodę leczenia. Jest to prawdopodobnie związane ze zwiększoną ekspozycją tych okolic na działanie promieniowania UV, oraz istnienia w tych miejscach połączeń embrionalnych zawiązków twarzy. Najczęściej nawroty występują po leczeniu zmian w okolicy tylnego fragmentu skrzydełka nosa i przynosowej części fałdu nosowo-wargowego (3, 5, 10).
Leczenie zbyt późne lub leczenie niewłaściwe wiąże się z dużym niebezpieczeństwem, a nawet może doprowadzić do zgonu. Dlatego nie można lekceważyć tego schorzenia pomimo jego powolnego przebiegu (1, 3, 10, 11). Opisywane są nieliczne przypadki przerzutów do węzłów chłonnych i narządów wewnętrznych, gdzie rak zlokalizowany był w obrębie skóry owłosionej głowy.
Drugim co do częstości występowania nieczerniakowym rakiem skóry jest rak kolczystokoórkowy (SCC),wykazuje mniejsze zróżnicowanie odmian klinicznych i histologicznych w porównaniu do BCC. Występuje on dwa razy częściej u mężczyzn niż u kobiet. Nowotwór ten może się rozwijać z naskórka (warstwy kolczystej) lub przydatków skóry. Ważnym czynnikiem prognostycznym jest głębokość naciekania nowotworu oraz między innymi charakter stanu przednowotworowego z którego rozwinął się. Jeżeli SCC rozwinął się w ognisku rogowacenia słonecznego zdolność do przerzutów jest znacznie mniejsza niż w przypadku rozwoju nowotworu na podłożu blizn owrzodzeń i przewlekłych stanów zapalnych skóry. Rak kolczystokomórkowy daje przerzuty u 2-3% pacjentów (1, 3, 9). Jednak gdy nowotwory te są wcześniej rozpoznane i leczone, rokowanie jest bardzo dobre, a wyleczalność wynosi ponad 95% (6, 9, 10).
W Polsce około 50% chorych przed skierowaniem do ośrodka specjalistycznego leczonych jest zachowawczo, bez ustalenia rozpoznania, a w przypadku NRS odsetek ten jest znacznie większy. Winę za to, że chorzy są leczeni z błędnym rozpoznaniem, ponoszą przede wszystkim lekarze pierwszego kontaktu. Odsyłają oni do domu na dalszą „obserwację” chorych, pomimo widocznych objawów choroby nowotworowej skóry. Za ten stan rzeczy obarcza się system szkolenia lekarzy w Europie i Polsce, gdzie przykłada się dużą rolę do nauki techniki naświetleń, farmakoterapii i skomplikowanych operacji chirurgicznych, a w mniejszym stopniu uczy się wstępnej diagnostyki onkologicznej, która jest możliwa do przeprowadzenia w warunkach ambulatoryjnych.
Biorąc pod uwagę wysoką zapadłość na raka skóry, wszyscy lekarze podstawowej opieki powinni badać pod tym kątem pacjentów wykonując biopsję i rozpoznawać oraz leczyć pacjentów z podejrzanymi zmianami skórnymi lub kierować ich do specjalistycznych ośrodków. Skrining jest bardzo prosty i powinien wchodzić w skład rutynowego badania przedmiotowego.
PATOGENEZA
Najczęstszą przyczyną raka skóry jest obecnie nadmierne naświetlanie promieniami UV, którego głównym, naturalnym i najlepiej poznanym źródłem jest słońce. Jednakże w ostatnich latach na znaczeniu zyskują sztuczne źródła światła, przede wszystkim łóżka solaryjne oraz lampy wykorzystywane w światłolecznictwie (w tym przypadku terapia odbywa się pod kontrolą lekarza przy nie- przekraczaniu dawki uważanej za karcynogenną). Prawdopodobny mechanizm powstania nowotworu polega na immunosupresji i zmianach w DNA prowadzących do klonów złośliwych keratynocytów.
Czynniki ryzyka raka skóry (1, 2, 3, 4, 10):
– długotrwałe nasłonecznienie,
– oparzenie słoneczne w dzieciństwie zwłaszcza z wytworzeniem pęcherzy,
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Ashfag A. Marghoob: Rak podstawno- i kolczystokomórkowy. Med. po Dypl. 1998, 2, 93-101. 2.Duteil L. i wsp.: Przewlekła ekspozycja na promienie UVA. Dermatologica.2002, 5, 14-18. 3.Kamińska-Budzińska G.: Współczesne kierunki w leczeniu raków skóry. Przegl. Dermatol.2002, 2, 127-131.4. Kaszuba A. i wsp .: raki skóry. Czynniki usposabiające do rozwoju nieczerniakowych raków skóry.Klinika.1998, 7, 738-740. 5.Kaźmierowski M., Bowszyc J.: Ocena skuteczności metod kriochirurgii w różnych postaciach raka podstawnokomórkowego skóry. Postępy Dermatolog. i Alergolog.2001, 4, 247-257. 6.Maruszko-Kużma M.,Włodarkiewicz A.: Ocena wyników leczenia chorych z rakiem podstawnokomórkowym skóry wysokiego ryzyka wznowy. Przegl Dermatol. 1999, 3, 269-275. 7.Pawlicki M.: Rak - nadzieje i rozczarowania. Wyd. a-medica press.1997. 8.Wang S.Q. i wsp. Promieniowanie UVA i czerniak. Dermatologica, 2001, 3, 6-12. 9.Wąsik F.: Zasady leczenia nowotworów skóry.: Medipress Dermatologia. 1996, 4, 9-13. 10.Włodarkiewicz A., Muraszko-Kużma M.: Czynniki zwiększonego ryzyka wznowy w raku podstawnokomórkowym skóry. Przegl. Dermatol. 1998, 6, 405-410. 11.Wolska H.: Zewnętrzne środki chroniące przed światłem. Dermatol. Estetyczna, 1999, 1 kwiecień, 20-27 .




