© Borgis - Nowa Stomatologia 3/2002, s. 146-150
Marzena Dominiak1, Tomasz Konopka2
Laseroterapia biostymulacyjna a powikłania po przeszczepach podnabłonkowej tkanki łącznej
Biostimulation laserotherapy and the complications after connective tissue grafting
1z Katedry i Zakładu Chirurgii Stomatologicznej Akademii Medycznej we Wrocławiu
p.o. Kierownika Katedry i Zakładu: dr n. med. Adam Zawada
2z Katedry i Zakładu Periodontologii Akademii Medycznej we Wrocławiu
Kierownik Katedry i Zakładu: prof. dr hab. Marek Ziętek

Metodę przeszczepu podnabłonkowej tkanki łącznej (CTG) z podniebienia cechuje najwyższy procent powodzenia wśród zabiegów pokrywania recesji dziąsła. Średnie pokrycie recesji waha się od 70,9% do 98,9% (1, 2), a odsetek pokryć idealnych zawiera się w przedziale od 48,6% do 90% (3, 4). Zabieg ten powoduje znaczące poszerzenie strefy dziąsła właściwego. Przeszczep umieszczony w miejscu biorczym staje się rusztowaniem dla gojących się tkanek i poprzez działanie chemotaktyczne na fibroblasty powoduje ich nawarstwianie i w konsekwencji przyrost grubości dziąsła. Metoda ta, w porównaniu z przeszczepem dziąsłowym, zapewnia lepsze wyniki estetyczne, tj. jednolitość barwy przeszczepu z otaczającymi tkankami oraz zapobiega bliznowatemu procesowi gojenia tkanek. Powstają także lepsze warunki do odżywienia przeszczepu, ponieważ pochodzi ono zarówno od strony pokrywającego płata, jak i okostnej wyrostka zębodołowego (tzw. krążenie bilaminarne) (5, 6). Sposób pobrania płata z podniebienia powoduje jedynie niewielki uraz błony śluzowej, a możliwość zszycia tkanek znacznie zmniejsza dolegliwości bólowe i przyspiesza proces gojenia. Sama budowa przeszczepu, składającego się z nabłonka, błony śluzowej właściwej i elementów podśluzowych sprzyja dodatkowo prawidłowemu procesowi gojenia. Luźno zorganizowana i gruczołowa tkanka błony podśluzowej z jednej strony przyspiesza unaczynienie błony właściwej, z drugiej odbierając przenikającą plazmę, odpowiada za wewnętrzny wzrost połączeń naczyniowych. Przeżycie przeszczepu w ciągu pierwszych 2-3 dni możliwe jest dzięki „cyrkulacji plazmatycznej” wysięku pochodzącego z okostnej. Od 4 dnia odżywianie przeszczepu odbywa się poprzez splot naczyń włosowatych, powstały w wyniku wytworzenia anastomoz między naczyniami płata i przetrwałymi naczyniami przeszczepu. Pojawienie się pączkujących naczyń włosowatych jest uważane za wczesną fazą rewaskularyzacji. W tym samym czasie dochodzi do połączenia włóknikowego między przeszczepem, a łożem biorczym. Od 7 dnia następuje redukcja objętości i jakości sieci naczyniowej, tak aby w 14 dniu przyjąć postać prawidłowego splotu podnabłonkowego. Na tym etapie kończy się proces unaczyniania przeszczepu, choć do 60 dnia po zabiegu zachodzą jeszcze drobne zmiany powodujące ostateczne ukształtowanie naczyniowe tego fragmentu dziąsła (7, 17).
Pierwsze 7 dni w całym procesie unaczyniania uważane jest za kluczowy moment dla przeżyciu pobranego przeszczepu. Na tym etapie istotny jest wpływ wielu czynników, tzw. makro-(11) i mikroczynników (12), które warunkują prawidłowy proces gojenia i przyjęcie przeszczepu. Upośledzenie nawet jednego z nich może decydować o powikłaniach pozabiegowych w postaci nieprawidłowego wgajania przeszczepu, do martwicy włącznie.
Celem pracy było opisanie ewentualnych powikłań po zabiegu przeszczepu podnabłonkowej tkanki łącznej w leczeniu recesji dziąsłowych. W przypadkach utrudnionego wgajania zastosowano laseroterapię biostymulacyjną średniej mocy oraz oceniano wpływ takiego postępowania na unaczynianie przeszczepów.
MATERIAŁ I METODY
Pokrycie recesji dziąsła przy zastosowaniu przeszczepu podnabłonkowej tkanki łącznej wykonano u 28 osób (średnia wieku 29,7 lat), w tym u 21 kobiet. W sumie przeprowadzono 34 zabiegi dla pokrycia 54 recesji, w tym 35 w I klasie i 19 w II klasie Millera. Dwie osoby w badanej grupie były nałogowymi palaczami tytoniu, palącymi więcej niż 10 papierosów dziennie. Do badań kwalifikowano osoby bez chorób ogólnych, nie wykazujących objawowych infekcji oraz bez przeciwwskazań do chirurgicznego leczenia periodontologicznego. Pacjenci ci w okresie 3 miesięcy nie przyjmowali leków mogących wpływać na mikroflorę lub odpowiedź immunologiczno-zapalną.
W ramach postępowania przedzabiegowego likwidowano znane, modyfikowalne czynniki etiopatologiczne recesji dziąsła. W przypadku konieczności przeprowadzenia zabiegów mających na celu eliminację nieprawidłowych przyczepów wędzidełek lub pogłębienia przedsionka przeprowadzano je na 4 tygodnie przed planowanym leczeniem recesji, z uwagi na zachowanie optymalnych warunków dla unaczynienia reponowanych płatów pokrywających recesje.
Zabieg przeszczepu podnabłonkowej tkanki łącznej przeprowadzono wg zmodyfikowanych metod opisanych przez Bruno (8) i Langera i Langera (9), bez wykonywania biomodyfikacji chemicznej powierzchni korzenia zęba. Od strony przedsionka formowano płat kopertowy, częściowej grubości, prowadząc cięcie wyłącznie przez szczyty brodawek dziąsłowych. Unikano w ten sposób dodatkowych cięć w obrębie pola operacyjnego.
W postępowaniu pozabiegowym nie stosowano cementu chirurgicznego. Pacjenci musieli unikać urazu pola zabiegowego przez 10 dni. W tym okresie 3 razy dziennie stosowali adhezyjną maść stomatologiczną Solcoseryl. Przez dwa tygodnie zalecano płukanie jamy ustnej 2 razy dziennie 0,12% dwuglukonianem chlorheksydyny. Nie stosowano antybiotykoterapii systemowej, ani miejscowej. Pierwszą kontrolę przeprowadzano 3-4 dnia po zabiegu. W przypadku stwierdzenia białego zabarwienia CTG, co świadczyło o nieprawidłowym unaczynieniu przeszczepu, stosowano laseroterapię biostymulacyjną o długości fali 904 nm. Zabiegi wykonywano codziennie przez kolejne 3-6 dni, w dawce 200 mV, 2 J, 10 s, bezkontaktowo na punkt naświetlany (10). Liczba punktów była uzależniona od wielkości przeszczepu i wynosiła średnio od 6 do 9. Miejsce przyłożenia końcówki o średnicy 4 mm wypadało w okolicy brodawki bliższej i dalszej zęba z recesją i w okolicy międzybrodawkowej. Pozostałe trzy punkty miały identyczną lokalizację, ale w okolicy dolnego brzegu przeszczepu. Dla przeszczepu pokrywającego dwie recesje stosowano 9 punktów naświetleń. Liczba dni naświetleń była uzależniona od procesu rewaskularyzacji przeszczepu. W przypadkach niepowikłanych szwy zdejmowano po 7 dniach od zabiegu, w sytuacji powikłań po 10-14 dniach.
WYNIKI
Całkowita liczba powikłań po zastosowaniu CTG wynosiła 9, z czego w 3 przypadkach stwierdzono całkowitą martwicę przeszczepu. W tych przypadkach nie stosowano promieniowania laserowego. W pozostałych 6 przypadkach, w tym u 5 kobiet, w 4 dniu po zabiegu zastosowano laser biostymulacyjny. Wiek tych pacjentów wynosił od 24 do 46 lat. Zaburzenia wgajania wystąpiły w 1 przypadku w żuchwie i w 5 w szczęce. Procent całkowitego pokrycia recesji u tych osób wahał się od 0 do 100%, ze średnią 59,5%. W jednym przypadku, ograniczonym tylko do jednego zęba, stwierdzono zupełny brak pokrycia recesji. W każdym z tych 6 powikłań stwierdzano wzrost grubości i szerokości strefy dziąsła związanego. Nawet przy całkowitym braku pokrycia recesji, grubość dziąsła wzrosła o 100%, a szerokość dziąsła właściwego zwiększyła się z 0 do 2 mm. Tak więc w każdym z tych przypadków zaobserwowano pozytywny wpływ laseroterapii biostymulacyjnej na wgajanie przeszczepu.
Ryciny 1-3 przedstawiają kolejne fazy unaczyniania przeszczepu od 1 do 6 dnia, od momentu rozpoczęcia naświetlania laserem biostymulacyjnym.
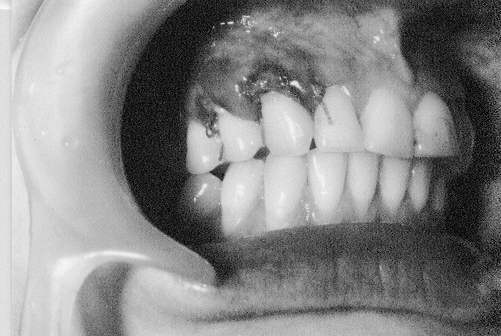
Ryc. 1. Pacjentka B.A., lat 24. Recesje 14, 15 leczone przeszczepem podnabłonkowej tkanki łącznej. Widoczne białawe zabarwienie przeszczepu w 4 dzień po zabiegu. Rozpoczęcie laseroterapii biostymulacyjnej (1 dzień).
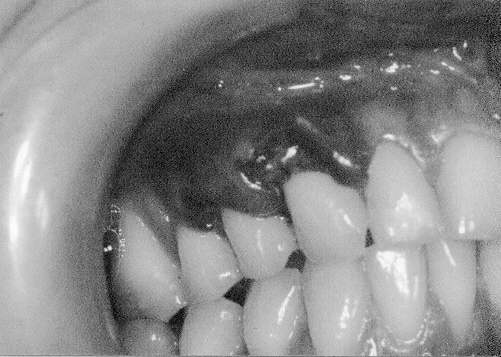
Ryc. 2. Pacjentka B.A., lat 24. Recesje 14, 15 leczone przeszczepem podnabłonkowej tkanki łącznej. 3 dzień naświetlania laserem. Widoczna zmiana zabarwienia przeszczepu odpowiadająca prawidłowemu wnikaniu naczyń krwionośnych.

Ryc. 3. Pacjentka B.A., lat 24. Recesje 14, 15 leczone przeszczepem podnabłonkowej tkanki łącznej. 6 ostatni dzień naświetlania laserem. Widoczne prawidłowe unaczynienie przeszczepu, pokrywającego recesje dziąsłowe.
OMÓWIENIE WYNIKÓW I DYSKUSJA
Powodzenie zabiegu pokrycia recesji za pomocą przeszczepu podnabłonkowej tkanki łącznej determinowane jest zarówno przez czynniki ogólne, jak i miejscowe. Wśród tych ostatnich ważne jest odpowiednie przygotowanie strony biorczej i dawczej oraz prawidłowe umieszczenie i stabilizacja przeszczepu w łożu biorczym (11,17). Wszystkie te czynniki wpływają łącznie na prawidłowe unaczynienie przeszczepu. Caffesse i wsp. (19) oceniając proces wgajania wolnych przeszczepów dziąsłowych stwierdzili, że obecność lub brak okostnej na kości wyrostka zębodołowego, w łożu biorczym, nie wpływają na ostateczny wynik leczenia. Obecność okostnej umożliwiała jedynie w pierwszym okresie ułatwienie cyrkulacji plazmatycznej i odżywiania przeszczepu, zwłaszcza jego powierzchownych warstw. Przy braku okostnej obserwowano, po 5 dniu od zabiegu, zmiany degeneracyjne w postaci hialinizacji tkanki łącznej (19). Powoduje to opóźnienie nabłonkowania, gdyż jak wykazały doświadczenia Karringa i wsp. (18) proces ten determinowany jest przez leżącą poniżej tkankę łączną. Pokrycie nabłonkiem obserwowane jest w 7 dniu, gdy płat leży na okostnej, a w 14 dniu gdy leży na kości wyrostka zębodołowego. Natomiast proces keratynizacji w jednym i drugim przypadku następował po 28 dniach (19). Ważne jest również, że obnażona kość wyrostka zębodołowego ulega powierzchownej resorpcji lakunarnej z jej następową naprawą, co w zasadniczy sposób wydłuża proces gojenia i rewaskularyzacji przeszczepu. Ponadto pozostawiona okostna umożliwia uzyskanie lepszej adaptacji pierwotnej przeszczepu, co zdecydowanie polepsza możliwość odżywienia komórkowego w pierwszych dniach po zabiegu. Wpływa ona dodatkowo na przetrwanie włókien elastycznych w tkance łącznej, co umożliwia uzyskanie sprężystości tkanki w miejscu biorczym (19). Ostatecznie jednakże okostna w opinii Caffesse i wsp. (19) nie wpływa na powodzenie zabiegu przeszczepu wolnego płata dziąsłowego, umożliwia jedynie szybszą jego integrację z tkankami otaczającymi. W badaniach Jańczuka i wsp. (15) zaobserwowano, że przeszczepy wolnego płata dziąsłowego umieszczone na kości wyrostka zębodołowego przyjmują barwę bardziej zbliżoną do tkanki miejsca biorczego, niż w przypadku przeszczepów umieszczonych na okostnej. Związane jest to ze zwiększoną proliferacją komórek, głównie tkanki łącznej w warstwę podstawną przeszczepu umieszczonego bezpośrednio na kości. Poza tym badania Jańczuka i wsp. (15) wykazały także lepsze ukrwienie oraz wyż-szy współczynnik rogowacenia przeszczepu umieszczonego bezpośrednio na kości niż na okostnej. Potwierdzają to również obserwacje Wennströma i wsp. (17), którzy stwierdzili, że pozbawienie kości okostnej z jednej strony wpływało na zwiększoną resorpcję kości, ale z drugiej strony wpływało także na zwiększoną proliferację tkanki ziarninowej pochodzącej głównie z więzadeł przyzębnych. Tkanka ta wpływała na zwiększoną stymulację keratynizacji pokrywającego nabłonka, zwłaszcza w okolicy brzeżnej kości pozbawionej okostnej. Tak więc brak okostnej wpływał w znaczący sposób na wzrost szerokości strefy dziąsła związanego (17). Guiha i wsp. (7) stwierdzili, że w unaczynieniu przeszczepu podnabłonkowej tkanki łącznej znaczącą rolę odgrywa również sposób umieszczenia przeszczepu pod płatem śluzówkowym. Autorzy ci uważają, że przeszczep powinien być pokryty w całości płatem, gdyż tylko wtedy możliwe jest całkowite unaczynienie. Naczynia pochodzące ze splotu przyzębnego unaczyniają wówczas powierzchnię płata zwróconą w stronę korzenia. Część przeszczepu leżąca na okostnej odżywiana jest ze splotu okostnowego, a strefa przeszczepu zwrócona w kierunku płata przez naczynia pochodzące z płata. W sytuacji zamierzonego braku całkowitego pokrycia przeszczepu przez płat, albo w wyniku skurczu pozabiegowego, nie obserwuje się naczyń krwionośnych w tej części przeszczepu (7). Dlatego też ważne jest, aby zbyt duża powierzchnia przeszczepu nie leżała na odsłoniętej, beznaczyniowej powierzchni korzenia i aby wytworzone łoże biorcze sięgało bocznie o jeden ząb w stosunku do recesji. Warunkuje to uzyskanie unaczynienia zastępczego w sytuacji braku okostnej lub wąskiego płata przedsionkowego.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Harris R.J.: The connective tissue and partial thickness double pedicle graft: a predictable method of obtaining root coverage. J. Periodontol., 1992, 63, 477- 486. 2. Borghetti A., Louise F.: Controlled clinical evaluation of the subpedicle connective tissue graft for the coverage of gingival recession. J. Periodontol., 1994, 65, 1107-1112. 3. Paolantonio M. et al.: Subpedicle connective tissue graft versus free gingival graft in the coverage of exposed root surfaces. A 5-year clinical study. J. Clin. Periodontol., 1997, 24, 51-56. 4. Harris R.J.: A comparative study of root coverage obtained with guided tissue regeneration utilizing a bioabsorbable membrane versus the connective tissue with partial-thickness double pedicle graft. J. Periodontol., 1997, 68, 779-790. 5. Jahnke P.V. et al.: Thick free gingival and connective tissue autografts for root coverage. J. Periodontol., 1993, 64, 315-322. 6. Nelson S.W.: The subpedicle connective tissue graft. A bilaminar reconstructive procedure for the coverage of denuded root surfaces. J. Periodontol., 1987, 58, 95-102. 7. Guiha R. et al.: Histological evaluation of healing and revascularization of the subepithelial connective tissue graft. J. Periodontol., 2001, 72, 470-478. 8. Bruno J.F.: Connective tissue graft technique assuring wide root coverage. Int. J. Periodontics Restorative Dent., 1994, 14,126-137. 9. Langer B., Langer L.: Subepithelial tissue graft technique root coverage. J. Periodontol., 1985, 56, 715-720. 10. Pokora L. i wsp.: Możliwości zastosowania niskoenergetycznych laserów o małej mocy w stomatologii. Mag. Stomat., 1992, 2, 8-12. 11. Dominiak M.: Porównanie skuteczności chirurgicznych metod leczenia recesji dziąsła. Praca doktorska. Wrocław, 2001. 12. Aukhil I.: Biology of wound healing. Periodontol. 2000, 2000, 22, 44-50. 13. Glinkowski W., Pokora L.: Lasery w terapii. Laser Instruments- Centrum Techniki Laserowej, Warszawa, 1993. 14. Haas A.E. et al.: Low-energy helium-neon laser irradiation increases the mobility of cultured human keratinocystes. J. Invest. Dermatol., 1990, 94, 822-826. 15. Jańczuk Z. i wsp.: Badania adaptacji przeszczepów błony śluzowej podniebienia na podstawie wybranych parametrów czynnościowych i wskaźników cytologicznych. Czas. Stomat., 1984, XXXVII, 805-811. 16. Braverman B. et al.: Effects of helium-neon and infrared laser irradation on wound healing in rabbits. Lasers Surg. Med., 1989, 9, 67-69. 17. Wennström J., Pini Prato G.P.: Mucogingival Therapy. W: Clinical Periodontology and Implant Dentistry. Lindhe J., Karring T., Lang N.P.. Munksgaard, Copenhagen, 1997, 551-596. 18. Karring T. et al.: The role of gingival connective tissue in determining epithelial differentiation. J. Periodontol., 1978, 10, 1-11. 19. Caffesse R.G. et al.: Healing of free gingival grafts with and without periosteum. Part I. Histologic evaluation. J. Periodontol., 1979, 50, 586-594.



