© Borgis - Nowa Stomatologia 2/2005, s. 70-74
Grażyna Marczuk-Kolada1, Elżbieta Łuczaj-Cepowicz1, Izabela Sołtysiuk1, Anna Kuźmiuk1, Ewa Hubert2, Janusz Szarmach2
Leczenie wybitych siekaczy górnych stałych – opis dwóch przypadków
The treatment of avulsed of permanent upper incisors – two cases report
1z Zakładu Stomatologii Dziecięcej Akademii Medycznej w Białymstoku
Kierownik Zakładu: dr hab. n. med. Danuta Waszkiel
2z Kliniki Chirurgii Szczękowo-Twarzowej Akademii Medycznej w Białymstoku
Kierownik Kliniki: dr hab. n. med. Stanisława Zyta Grabowska

WSTĘP
Urazy zębów u dzieci i młodzieży są problemem powszechnym, a w ostatnich 10-20 latach wzrosła częstość ich występowania (1). Zwichnięcia zębów stanowią od 15% do 61% wszystkich urazowych uszkodzeń przednich zębów stałych (2, 3, 4). Mogą one występować jako: wstrząs zęba (concussio), podwichnięcie (subluxatio), zwichnięcie boczne (luxatio lateralis), wtłoczenie (intrusio), wysunięcie (extrusio) i wybicie, czyli zwichnięcie całkowite (avulsio, expugnatio, luxatio totalis) (2, 5).
Zwichnięcia całkowite, według różnych autorów, stanowią od 0,5% do 16% urazów stałych zębów przednich (2, 3, 4, 5). W wyniku tego uszkodzenia dochodzi do całkowitej utraty kontaktu zęba z zębodołem poprzez przerwanie ciągłości więzadeł zębodołowych oraz pęczka naczyniowo-nerwowego. Standardowym postępowaniem leczniczym, w celu zachowania zęba, jest przeprowadzenie zabiegu replantacji i unieruchomienia w możliwie najkrótszym czasie po urazie (2, 3, 4, 5, 6, 7, 8, 9).
Celem pracy jest przedstawienie opisu postępowania leczniczego w dwóch przypadkach wybicia zębów stałych przednich.
OPIS PRZYPADKÓW
Przypadek 1
Pacjent lat 15, podczas treningu sportowego doznał urazu twarzoczaszki w wyniku, którego doszło do całkowitego zwichnięcia zęba 21 i częściowego zwichnięcia zębów 11 i 22.
Po upływie 3 godzin od urazu w Ambulatorium Kliniki Chirurgii Szczękowo-Twarzowej Akademii Medycznej w Białymstoku wykonano replantację zęba 21. Zabieg przeprowadzono w następujący sposób. W znieczuleniu nasiękowym 2% lignocainą z noradrenaliną przeprowadzono rewizję zębodołu, usuwając istniejący skrzep. Zębodół przepłukano solą fizjologiczną. Ząb dostarczony przez pacjenta w stanie suchym opłukano obficie jałową solą fizjologiczną, nie usuwając pozostałości włókien ozębnej. Następnie ząb umieszczono w zębodole, ustawiając go w prawidłowym położeniu w stosunku do zębów sąsiednich. Wykonano unieruchomienie zębów od 13 do 23 ligaturą drucianą (ryc. 1). Leczenie kontynuowano w Zakładzie Stomatologii Dziecięcej Akademii Medycznej w Białymstoku.
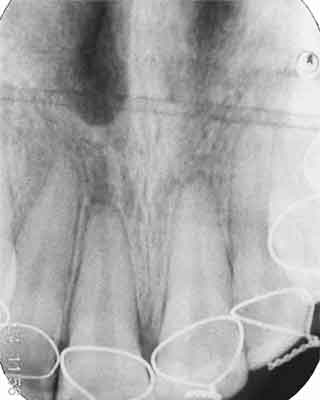
Ryc. 1. Przypadek 1. Zdjęcie rtg po unieruchomieniu.
W odstępach tygodniowych przeprowadzano badanie kontrolne oceniając stan miejscowy i reakcję miazgi zębów na chlorek etylu. Po upływie 3 tygodni, w związku z brakiem reakcji miazgi zębów i współistniejącą zmianą zabarwienia na kolor szary, rozpoczęto antyseptyczne leczenie kanałowe.
W pierwszym etapie jednoczasowo usunięto zawartość kanałów, opracowano je chemomechanicznie z użyciem 2% podchlorynu sodu i soli fizjologicznej. Czasowo kanały wypełniano trzykrotnie pastą Biopulp z Pulpomixyną. Leczenie zakończono stałym zamknięciem kanałów gutaperką uszczelnioną pastą AHplus stosując technikę kondensacji bocznej. Ubytki w punktach trepanacyjnych koron zębów wypełniono materiałem Herculite.
Unieruchomienie zdjęto po 4 tygodniach od urazu, tydzień po rozpoczęciu leczenia endodontycznego. W trakcie leczenia przeprowadzano kontrolę radiologiczną: po zabiegu replantacji z unieruchomieniem oraz po zakończeniu leczenia endodontycznego (ryc. 2).
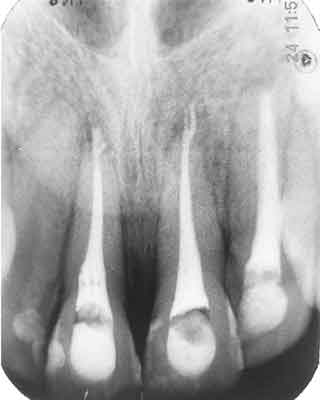
Ryc. 2. Przypadek 1. Zdjęcie rtg po wypełnieniu kanałów.
Kontrola kliniczna i radiologiczna po upływie 6 miesięcy nie wykazała odchyleń od normy (ryc. 3 i 4).
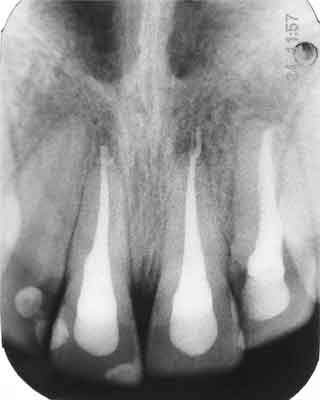
Ryc. 3. Przypadek 1. Zdjęcie rtg po 6 miesiącach.
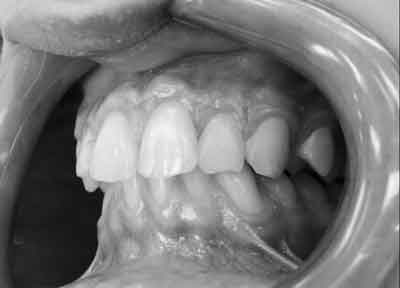
Ryc. 4. Przypadek 1. Zdjęcie fotograficzne po 6 miesiącach.
Przypadek 2
Pacjent lat 13 podczas zajęć sportowych doznał urazu twarzoczaszki, w wyniku, którego doszło do wybicia zębów 11 i 21. Przed replantacją zęby przechowywane były w suchości. Po 2 godzinach od urazu, w Ambulatorium Kliniki Chirurgii Szczękowo-Twarzowej Akademii Medycznej w Białymstoku wykonano zabieg replantacji. W znieczuleniu nasiękowym 2% Lignocainą z noradrenaliną przeprowadzono rewizję zębodołów i usunięto skrzepy. Zębodoły przepłukano jałową solą fizjologiczną. Zęby po opłukaniu jałową solą fizjologiczną wprowadzono do zębodołów w prawidłowym położeniu i unieruchomiono szyną Tigerstedta. Po zabiegu przeprowadzono kontrolę radiologiczną (ryc. 5).
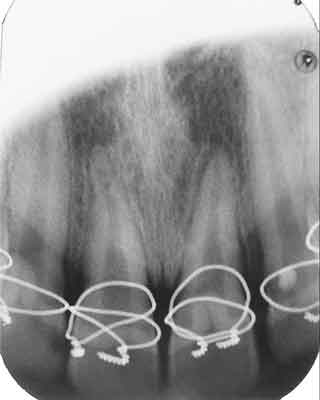
Ryc. 5. Przypadek 2. Zdęcie rtg po unieruchomieniu.
Dalsza terapia prowadzona była w Zakładzie Stomatologii Dziecięcej Akademii Medycznej w Białymstoku. Badanie kliniczne z oceną reakcji miazgi zębów na chlorek etylu przeprowadzano w odstępach tygodniowych.
Po upływie 3 tygodni stwierdzono oprócz braku reakcji miazgi zębów na chlorek etylu przebarwienie koron zębów na kolor szary, co było powodem wdrożenia antyseptycznego leczenia kanałowego. Dostęp do jam zębów uzyskano z punktów trepanacyjnych, usunięto zawartość kanałów oraz opracowano chemomechanicznie z zastosowaniem 2% podchlorynu sodu i soli fizjologicznej. Kanały wypełniano czasowo trzykrotnie w odstępach tygodniowych pastą Biopulp z Pulpomixyną. Ostatecznie kanały wypełniono gutaperką metodą kondensacji bocznej z uszczelnieniem pastą AHplus. Po kontroli radiologicznej ubytki w koronach zębów wypełniono materiałem Herculite (ryc. 6).
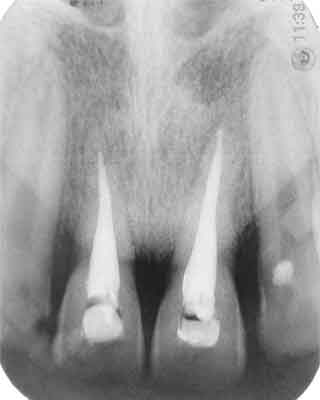
Ryc. 6. Przypadek 2. Zdjęcie rtg po wypełnieniu kanałów.
Po upływie 6 miesięcy od urazu nie stwierdzono patologicznych objawów klinicznych i radiologicznych (ryc. 7 i 8).
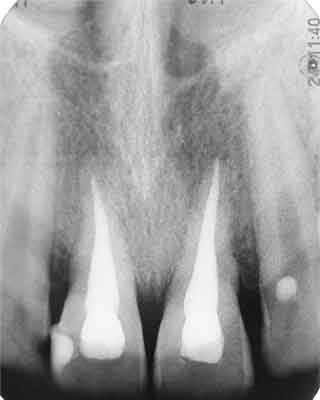
Ryc. 7. Przypadek 2. Zdjęcie rtg po 6 miesiącach.
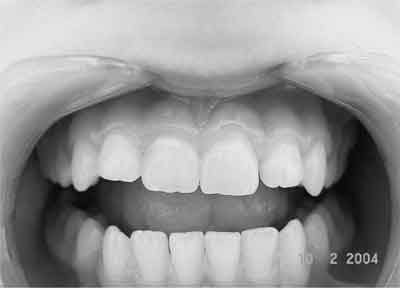
Ryc. 8. Przypadek 2. Zdjęcie fotograficzne po 6 miesiącach.
DYSKUSJA
Wybicia zębów są typem urazów, które często pomimo prawidłowo przeprowadzonej replantacji, mogą prowadzić do wielu powikłań. Należą do nich: martwica miazgi, ankyloza, obliteracja jamy zęba i resorpcja tkanek replantowanego zęba (2, 5).
Wyniki leczenia w dużej mierze zależą od czasu, jaki upłynął od urazu do replantacji, sposobu transportowania wybitego zęba, typu i czasu unieruchomienia. Nie bez znaczenia jest także moment rozpoczęcia leczenia endodontycznego oraz czas jego prowadzenia (2, 3, 4, 5, 6, 7, 8, 9, 10, 11, 12, 13).
W celu ujednolicenia postępowania w przypadkach całkowitych zwichnięć zębów zespoły specjalistów formułują zasady postępowania w tych przypadkach (14, 15, 16).
Zabieg replantacji zęba powinien być przeprowadzony natychmiast po urazie. Im krótszy jest czas przebywania zęba poza jamą ustną, tym większe szanse, że komórki zębnej będą żywe i tkanka ta ulegnie regeneracji. Jak wykazują badania, najmniej powikłań po replantacji występuje jeśli została ona wykonana do 20-30 minut po urazie (2, 3, 4, 5, 6, 8, 9, 11, 12, 13). W tych przypadkach odsetek powodzeń gojenia więzadeł ozębnowych mieści się w przedziale 85-97%, zależnie od stopnia uformowania wierzchołka korzenia (2). W odniesieniu do korzeni z otwartym wierzchołkiem, celem zwiększenia szans rewaskularyzacji oraz zapobieżenia resorpcji tkanek zęba, zaleca się moczenie zęba przed zabiegiem przez 5 minut w roztworze doksycykliny (1mg doksycykliny w 20 ml soli fizjologicznej) (3, 4). W badaniach na psach dowiedziono, że pokrycie korzenia zęba przed replantacją preparatem minocykliny daje 91% rewaskularyzacji i są to lepsze rezultaty niż uzyskiwane przez moczenie zęba w doksycyklinie (73% powodzeń) czy w soli fizjologicznej (33% powodzeń) (17).
W sytuacji, gdy ząb przebywał poza jamą ustną, w suchości, od 20 do 60 minut autorzy zalecają umieszczenie go na 30 minut w roztworze Hanks´a (H.B.S.S.), a następnie na 5 minut w roztworze doksycykliny (4).
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Robertson A., Noren J.G.: Knowledge-based system for structured examination, diagnosis and therapy in treatment of traumatised teeth. Dent. Traumatol. 2001, 17(1):5-9. 2. Dewhurst S.N. et al.: Emergency treatment of orodental injuries: a review. Br. J. Oral. Maxillofac. Surg. 1998, 36(3):165-75. 3.Ram D., Cohenca N.: Therapeutic protocols for avulsed permanent teeth: review and clinical update. Pediatr. Dent. 2004, 26(3):251-55. 4.Trope M.: Clinical management of the avulsed tooth. Dent. Clin. N. Am. 1995, 39(1):93-111. 5.Szpringer-Nodzak M., Wacińska-Drabińska M.: Zwichnięcia zębów. Szpringer-Nodzak M. Urazy zębów u dzieci i młodzieży. Wydawnictwo Czelej, Lublin; 1999, 75-90. 6.Piotrowska M.: Zasady postępowania z zębami replantowanymi. Klinika, powikłania, obserwacje własne. Gazeta Stomatologiczna 1999, 4,15:10-13. 7. Urbaniak B., Pypeć L.J.: Wpływ sposobu szynowania zębów ze zwichnięciem częściowym i całkowitym na stan tkanek podtrzymujących. Przegl. Stom. Wieku Rozw. 2000, 3/4:78-81. 8. Martens L.C. et al.: Avulsed teeth. A case study. Rev. Belge. Med. Dent. 1989, 44(3):107-16.9. Andreasen J.O. et al.: Replantation of 400 avulsed permanent incisors. 4. Factors related to periodontal ligament healing. Endodont. Dent. Traumatol. 1995, 11:76-89. 10. O´Riordan M.W. et al.: Treatment of avulsed permanent teeth: an update. J. Am. Dent. Assoc. 1982, 105(6):1028-30. 11. Andersson L., Bodin I.: Avulsed human teeth replanted within 15 minutes - a long-term clinical follow-up study. Endod. Dent. Traumatol. 1990, 6(1): 37-42. 12. Gonda F. et al.: Replantation: an analysis of 29 teeth. Oral. Surg. Oral. Med. Oral. Pathol. 1990, 70(5):650-5. 13. Layug M.L. et al.: Interim storage of avulsed permanent teeth. J. Can. dent. Assoc. 1998, 64(5):365-9. 14. Treatment of the avulsed permanent teeth. Recommended gudelines of the American Association of Endodontics. Chicago 1995 15. Barret E.J., Kenny D.J.: Avulsed permanent teeth: a review of literature and treatment guidelines. Endod. Dent. Traumatol. 1997, 13(4):153-63. 16. Gregg T.A., Boyd D.H.: Treatment of avulsed permanent teeth in children. UK National Guidelines in Paediatric Dentistry. Royal College of Surgeons, Faculty of Dental Surgery. Int. J. Pediatr. Dent. 1998, 8(1):75-81. 17. de Souza Ritter A.L. et al.: Pulp revascularization of replanted immature dog teeth after treatment with minocycline and doxycycline assessed by laser Doppler flowmetry, radiography, and histology. Dant. Traumatol. 2004, 20(2):75-84. 18. AAE - Treating the avulsed tooth (highlight matches). http://www.aae.org/ws94acfe.htlm 19. Sigalas E. et al.: Survival of human periodontal ligament cells in media proposed for transport of avulsed teeth. Dent. Traumatol. 2004, 20(1):21-8. 20. von Arx T. et al.: Splinting of traumatized teeth with a new device: TTS (Titanium Trauma Splint). Dent. Traumatol. 2001, 17(4):180-4. 21. Ingimarsson S., von Arx T.: A new splint technique in dental traumatology. Schweiz Monatsschr Zahnmed 2002, 112(12):1263-73. 22. Bryson E.C. et al.: Effect of immediate intracanal placement of Ledermix Paste(r) on healing of replanted dog teeth after extended dry times. Dent. Traumatol. 2002, 18(1):316-21. 23. Wong K.S., Sae-Lim V.: The effect of intracanal Ledermix on root resorption of delayed-replanted monkey teeth. Dent. Traumatol. 2002, 18(6):309-15.








