© Borgis - Nowa Pediatria 3/2001, s. 7-13
Anna Zawadzka-Krajewska1, Katarzyna Grzela1, Wioletta Zagórska1, Anna Sulikowska-Rowińska2
Trudności diagnostyczne w rozpoznawaniu pierwotnej dyskinezji rzęsek – astma czy pierwotna dyskinezja rzęsek?
Diagnostic difficulties with recognizing of the primary ciliary dyskinesia
– asthma or primary ciliary dyskinesia?
1z Kliniki Pneumonologii Chorób Alergicznych i Hematologii
I Katedry Pediatrii Akademii Medycznej w Warszawie
Kierownik Kliniki: doc. dr hab. med. Marek Kulus
2z Zakładu Anatomii Patologicznej Akademii Medycznej w Warszawie
Kierownik Kliniki: prof. dr hab. med. Aleksander Wasiutyński
Streszczenie
We presented the medical history of eleven children with the primary ciliary dyskinesia (PCD). The initial diagnosis in this group was asthma bronchiale becouse of symptoms of reccurent respiratory tract infections with additional wheezes. The patients were treated with inhaled anti-inflammatory drugs without clinical improvement.

Pierwotna dyskinezja rzęsek (PCD – primary ciliary dyskinesia) jest rzadkim zespołem objawów klinicznych spowodowanym nieprawidłową ruchomością rzęsek, wynikającą ze zmian w ich ultrastrukturze. W większości przypadków zaburzenie dziedziczone jest autosomalnie recesywnie (15).
Objawy kliniczne w okresie noworodkowym manifestują się w postaci przyspieszonego oddechu, zapalenia płuc występującego zwykle u dzieci urodzonych o czasie, bez czynników ryzyka zakażenia wrodzonego (16). Do innych objawów należą: zespół zaburzeń oddychania noworodków (RDS – respiratory distress syndrom) (9, 16), przewlekające się zapalenie błony śluzowej nosa, dekstrokardia lub odwrócone ułożenie trzewi, złożona wada serca (3, 4), zarośnięcie przełyku (3, 4), zarośnięcie dróg żółciowych (1), wodogłowie (5).
U niemowląt i dzieci starszych, ze względu na skłonność do nawracających obturacyjnych zapaleń oskrzeli, często rozpoznawana jest astma oskrzelowa (3, 11). Do innych objawów zalicza się przewlekły wilgotny kaszel, refluks żołądkowo-przełykowy, rozstrzenie oskrzeli, przewlekłe zapalenie błony śluzowej nosa i zatok, przewlekłe wysiękowe zapalenie uszu (3, 11, 12). Ustalenie rozpoznania możliwe jest na podstawie badania ruchomości rzęsek: metodą przyżyciową (test sacharynowy) i przez ocenę ruchu pobranych rzęsek w mikroskopie świetlnym kontrastowo-fazowym. Ostateczne rozpoznanie powinno być potwierdzone badaniem ultrastruktury rzęsek w mikroskopie elektronowym.
MATERIAŁ I METODY
W latach 1998-2000 w Klinice Pneumonologii, Chorób Alergicznych i Hematologii I Katedry Pediatrii AM w Warszawie hospitalizowanych było 11 dzieci z rozpoznaniem pierwotnej dyskinezji rzęsek. Dzieci były w wieku od 2 do 12 lat (6 dziewczynek i 5 chłopców). Zostały skierowane do kliniki z rozpoznaniem astmy oskrzelowej. Rozpoznanie opierało się na skłonności do nawracających obturacyjnych zapaleń oskrzeli i dobrej odpowiedzi na podanie leków z grupy beta2-mimetyków. Ze względu jednak na postępujący przebieg choroby i brak oczekiwanej poprawy po zastosowaniu wziewnych leków przeciwzapalnych (kromony, steroidy) dzieci wymagały pogłębionej diagnostyki, ustalenia ostatecznego rozpoznania i wdrożenia prawidłowego leczenia.
U pacjentów wykonano następujące badania:
– zdjęcie rentgenowskie klatki piersiowej,
– badanie spirometryczne (u dzieci 6-cioletnich i starszych),
– testy skórne z alergenami wziewnymi i pokarmowymi,
– test potowy,
– oznaczenie stężenia w surowicy krwi immunoglobuliny A, M, G, E,
– badanie laryngologiczne: ocena uszu, zatok i noso-gardła,
– zdjęcie rentgenowskie zatok obocznych nosa (zgodnie ze wskazaniami laryngologicznymi),
– 24-godzinną pH-metrię przełyku w kierunku refluksu żołądkowo-przełykowego,
– tomografię komputerową klatki piersiowej przy podejrzeniu rozstrzeni oskrzeli,
– ocenę ultrastruktury rzęsek w mikroskopie elektronowym.
Materiał do badania rzęsek pobierano szczypczykami spod środkowej małżowiny nosa w okresie międzyinfekcyjnym, co najmniej 4 tygodnie po ostatniej infekcji górnych i dolnych dróg oddechowych. Wszystkie przypadki prezentujemy w tabelach 1, 2, 3. Dwa z nich, ze względu na przebieg kliniczny jak również trudności diagnostyczne, zostały opisane szczegółowo.
Przypadek pierwszy
A.L. 2-letnia dziewczynka z C III, P III, urodzona o czasie porodem prawidłowym. Masa ciała urodzeniowa 3870 g, 55 cm długości, ocena w skali Apgar na 10 punktów. Rodzice i dwoje starszego rodzeństwa są zdrowi.
W 10 dniu życia dziecko było operowane z powodu niedrożności spowodowanej niedokonanym zwrotem jelita krętego.
Z powodu nawracających obturacyjnych zapaleń oskrzeli w 8 miesiącu życia dziewczynka była ponownie hospitalizowana. Stwierdzono wówczas zapalenie płuc i obturacyjne zapalenie oskrzeli. Nie ustalono przyczyny nawracających zakażeń układu oddechowego.
W wieku 10-ciu miesięcy była hospitalizowana z powodu zapalenia oskrzeli i obustronnego zapalenia uszu. W drugim roku życia wielokrotnie była leczona ambulatoryjnie antybiotykami z powodu zapaleń oskrzeli i uszu. U dziecka rozpoznano astmę oskrzelową jedynie na podstawie przewlekle utrzymującego się kaszlu i skłonności do obturacyjnych zapaleń oskrzeli i leczono bez efektu steroidami wziewnymi i kromonami przez ponad 10 miesięcy.
Tabela 1. Badanie wykonane w celu ustalenia przyczyny nawracających zakażeń układu oddechowego i obturacji oskrzeli.
| Lp. | Inicjały | Płeć | Wiek | Rozpoznanie wstępne | Opis zdjęcia klatki piersiowej |
| 1 | A.L. | K | 2 | Podejrzenie astmy oskrzelowej | Miąższ płucny bez zagęszczeń. Przepona i zachyłki przeponowo-żebrowe wolne. |
| 2 | K.S. | K | 2 | Astma oskrzelowa. Zapalenie płuc. Obustronne zapalenie uszu. | Miąższ płucny bez zagęszczeń ogniskowych, niewielkie obwodowe rozdęcie obu płuc. Przepona i zachyłki przeponowo-żebrowe wolne. |
| 3 | J.D. | K | 11 | Astma oskrzelowa | Miąższ płucny bez zagęszczeń ogniskowych, obfity rysunek oskrzelowy. W dolnym prawym polu płucnym linijne cienie - zrosty opłucnej. Mierne rozdęcie obwodowych części obu płuc. Serce wielko-ści prawidłowej. |
| 4 | W.K. | M | 8 | Podejrzenie astmy oskrzelowej. Obs. kaszlu | Miąższ płucny bez zagęszczeń. Mierne rozdęcie obwodowych części płuc. |
| 5 | M.M. | K | 12 | Nawracające obturacyjne zapalenie oskrzeli. Podejrzenie astmy oskrzelowej. | Marskość? w obrębie płata środkowego z dyskretnym przeciągnięciem cienia śródpiersia na stronę prawą. Rozedma w okolicy nadprzeponowej prawej. |
| 6 | A.M. | M | 8 | Podejrzenie rozstrzeni oskrzeli. Astma oskrzelowa. | Wyraźne zwiększenie rysunku podścieliskowego w częściach przywnękowych płuc, większe po stronie prawej. Serce wielkości prawidłowej. |
| 7 | A.W. | M | 4 | Podejrzenie rozstrzeni oskrzeli. Astma oskrzelowa. | Zagęszczenia miąższowe w kącie sercowo-przeponowym po stronie prawej. Podejrzenie utrwalonych zmian oskrzelowo-miąższowych w tej okolicy. Drobne zagęszczenia miąższowe w dolno-przyśrodkowej części lewego płuca. |
| 8 | B.D. | M | 6 | Astma oskrzelowa. | Miąższ płucny bez zagęszczeń, zróżnicowany stopień jasności podobojczykowych pól płucnych. Po stronie lewej zaznacza się skłonność do tworzenia się przepukliny śródpiersiowej. |
| 9 | P.T. | M | 4 | Podejrzenie astmy oskrzelowej | Płuca bez zagęszczeń ogniskowych, upowietrznione prawidłowo. Przepona i zachyłki przeponowo-żebrowe wolne. Serce wielkości prawidłowej. |
| 10 | J.K. | K | 11 | Nawracające zapalenia płuc
i oskrzeli.Astma oskrzelowa. | Prawostronne przywnękowe zagęszczania miąższu płucnego. Płuco lewe bez zmian. Przepona i jamy opłucnowe wolne. |
| 11 | W.P. | K | 8 | Obturacyjne zapalenia oskrzeli. Podejrzenie rozstrzeni oskrzeli. Podejrzenie astmy oskrzelowej. | Marskość płata dolnego płuca lewego, płuco prawe upowietrznione prawidłowo, zachyłek przeponowo-żebrowy po stronie lewej zatarty, po prawej wolny. |
Tabela. 2. Badanie wykonane w celu ustalenia przyczyny nawracających zakażeń układu oddechowego i obturacji oskrzeli.
| Lp. | Inicjały | Badanie spirometryczne | Testy skórne | Stężenie chlorków w pocie | Immunoglobuliny A, M, G | Immunoglobulina E |
| 1 | A.L. | Brak | Ujemne | Norma | Norma | Norma |
| 2 | K.S. | Brak | Ujemne | Norma | Norma | Norma |
| 3 | J.D. | Restr./obtur. | Ujemne | Norma | Norma | Norma |
| 4 | W.K. | Restr./obtur. | Ujemne | Norma | Norma | Norma |
| 5 | M.M. | Restr./obtur. | Ujemne | Norma | Norma | Norma |
| 6 | A.M. | Restr./obtur. | Ujemne | Norma | Norma | Podwyższony |
| 7 | A.W. | Brak | Ujemne | Norma | Norma | Norma |
| 8 | B.D. | Restr./obtur. | Ujemne | Norma | Norma | Norma |
| 9 | P.T. | Brak | Ujemne | Norma | Norma | Podwyższony |
| 10 | J.K. | Restr./obtur. | Ujemne | Norma | Norma | Norma |
| 11 | W.P. | Restr./obtur. | Ujemne | Norma | Norma | Podwyższony |
Restr./obtur. – zaburzenia spirometryczne typu mieszanego restrykcyjno-obturacyjnego.
Tabela 3. Badanie wykonane w celu ustalenia przyczyny nawracających zakażeń układu oddechowego i obturacji oskrzeli.
| Lp. | Inicjały | Zapalenie ucha środkowego | Zapalenie zatok obocznych nosa | Refluks żołądkowo--przełykowy | Rozstrzenie, zniekształcające zapalenie oskrzeli | Opis ultrastruktury rzęsek |
| 1 | A.L. | Tak | Nie | Nie | Nie | We wszystkich rzęskach brak ramion dyneinowych zewnętrznych i wewnętrznych, we wszystkich prawidłowy układ tubul |
| 2 | K.S. | Tak | Nie | Tak | Nie | We wszystkich rzęskach brak obu ramion dyneinowych przy tubulach obwodowych |
| 3 | J.D. | Nie | Tak | Nie | Tak | We wszystkich rzęskach brak ramion dyneinowych przy tubulach obwodowych, brak szprych promienistychi zaburzenia budowy włókna osiowego |
| 4 | W.K. | Nie | Tak | Nie | Tak | We wszystkich rzęskach brak obu ramion dyneinowych, 80% miało prawidłowy układ tubul, 20% miało pojedyncze tubule obwodowe |
| 5 | M.M. | Tak | Tak | Nie | Tak | We wszystkich rzęskach brak wewnętrznychi zewnętrznych ramion dyneinowych |
| 6 | A.M. | Tak | Tak | Nie | Nie | We wszystkich rzęskach brak wewnętrznychi zewnętrznych ramion dyneinowych |
| 7 | A.W. | Nie | Nie | Nie | Tak | W 65% rzęsek brak obu ramion dyneinowych, w 32% rzęsek brak ramion dyneinowych wewnętrznych |
| 8 | B.D. | Nie | Nie | Nie | Tak | W 90% rzęsek brak obu ramion dyneinowych wewnętrznych, w 5% rzęsek brak tubul centralnych |
| 9 | P.T. | Nie | Nie | Nie | Nie | We wszystkich rzęskach brak obu ramion dyneinowych |
| 10 | J.K. | Tak | Tak | Nie | Tak | W 77% rzęsek brak obu ramion dyneinowych,w 23% ramiona dyneinowe częściowo zachowane |
| 11 | W.P. | Tak | Nie | Nie | Tak | We wszystkich rzęskach brak obu ramion dyneinowych, w kilku rzęskach występują dodatkowe tubule |
Z rozpoznaniem astmy oskrzelowej w celu pogłębienia diagnostyki dziewczynka została przyjęta do kliniki. W dniu przyjęcia stan dobry. Osłuchowo nad polami płucnymi słyszalne były liczne furczenia i rzężenia różnokalibrowe. W nosie zalegała obfita wydzielina śluzowo-ropna. Dziecko miało obustronne ropne zapalenie uszu. Zwracał uwagę napadowy, suchy, męczący kaszel, prowokujący do wymiotów. W czasie napadów kaszlu dziecko siniało. Obraz kliniczny mógł sugerować krztusiec.
Na podstawie wywiadu tj. skłonności do nawracających zapaleń oskrzeli i uszu, jak również stwierdzonej wady przewodu pokarmowego w postaci niedokonanego zwrotu jelita krętego, w badaniach diagnostycznych wzięto pod uwagę następujące zaburzenia:
– zespół dyskinezji rzęsek,
– mukowiscydozę,
– wadę układu oddechowego,
– zaburzenia odporności,
– wysoki refluks żołądkowo-przełykowy,
– alergię/astmę oskrzelową,
– krztusiec.
W wykonanych badaniach stwierdzono:
– w zdjęciu rentgenowskim klatki piersiowej obraz narządów prawidłowy,
– prawidłowe stężenie chlorków w pocie, badanie wykonano dwukrotnie,
– prawidłowe stężenie immunoglobulin G, A, M, test rozetowy i test NBT – wyniki prawidłowe,
– prawidłowe stężenie całkowitej IgE, ujemne testy skórne z alergenami traw, roztoczy, sierści kota, mleka, swoiste przeciwciala IgE przeciwko alergenom mleka krowiego i jajka – nieobecne,
– 24-godzinna pH-metria przełyku w kierunku refluksu żołądkowo-przełykowego – badanie nie wykazało obecności refluksu,
– badania w kierunku zakażenia pałeczkami Bordatella – dwukrotnie odczyn hemaglutynacji biernej 1/20.
Materiał do badania ultrastruktury pobrano spod małżowiny środkowej nosa za pomocą biopsji. W analizowanych 62 przekrojach poprzecznych przez rzęski wykazano brak we wszystkich rzęskach, zewnętrznych i wewnętrznych ramion dyneinowych (ryc. 1). W kilku rzęskach stwierdzono niesymetryczne ułożenie tubul obwodowych. Obraz taki pozwalał na rozpoznanie zespołu dyskinezji rzęsek.
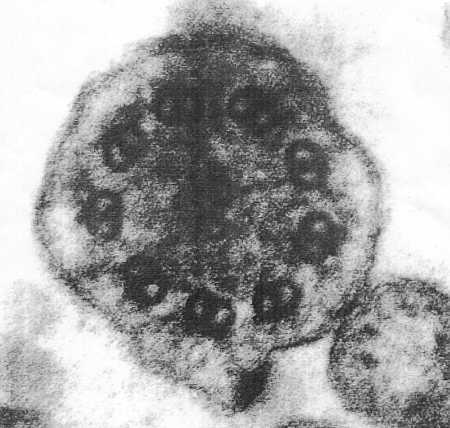
Ryc. 1. Pacjentka A.L. Ultrastruktura rzęski (zdjęcie spod mikroskopu elektronowego). Brak ramion dyneinowych zewnętrznych i wewnętrznych. Prawidłowy układ tabul.
W czasie pobytu w oddziale dziewczynkę leczono antybiotykami, lekami mukolitycznymi, miała wdrożoną intensywną fizjoterapię umożliwiającą wykrztuszanie wydzieliny zalegającej w drzewie oskrzelowym.
Ostatecznie rozpoznano u dziecka pierwotną dyskinezję rzęsek, czego następstwem były nawracające, obturacyjne zapalenia oskrzeli, zapalenia uszu i błony śluzowej nosa oraz niedokonany zwrot jelita krętego.
Przypadek drugi
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Baruch G.R. et al.: Immotile cilia syndrome including polysplenia, situs inversus and extrahepatic biliary atresia. Am. J. Med., Genet, 1989, 33:390-3. 2. Buchdahl R.M. et al.: Ciliary abnormalities in respiratory disease. Arch. Dis. Child. 1988, 63:238-43. 3. Bush A. et al.Primary ciliary dyskinesia:diagnosis and standardes of care.Eur. Respir. J. 1998, 12:982-8. 4. Gemou Engesaeth V. et al.:.New assotiations of primary ciliary dyskinesia syndrome.Pediatr. Pulm. 1993, 16:9-12. 5. Greenstone M.A. et al.: Hydrocephalus and primary ciliary dyskinesia. Arch. Dis. Child. 1984, 59:481-2. 6. Ip M. et al.: Analysis of factors associated with bronchial hyperactivity to metacholine in bronchiectasis. Lung 1991, 169:43-51. 7. Koch Y.Y. et al.: The effect of regular salbutamol on lung function and bronchial responsiveness in patients with primary ciliary diskinesia. Chest 2000, 117:427-33. 8. Kurzawa R. i wsp.: Wytyczne postępowania w astmie oskrzelowej u dzieci. Med. Prakt., Pediatr. 2000, 2 (wydanie spec.), 2-25. 9. Losa M. et al.: Kartagener syndrome: on uncommon cause of neonatal respiratory distress? Eur. J. Pediatr. 1995, 145:236-8. 10. Martinez F.D.: Recognizing early asthma.Allergy 1999, 54:Suppl.24-8. 11. Meeks M.Bush: A.Primary ciliary dyskinesia (PCD). Ped. Pulmonol. 2000, 29:307-16. 12. Mygind N., Pedersen M.: Nose-sinus- and ear- symptoms in 27 patients with primary ciliary dyskinesia. Eur. J. Respir. Dis. 1983, 127:Suppl.96-101. 13. Rang J. et al.: Prevalance of asthma, atopy and bronchial hyperactivity in bronchiectasis: a controlled study. Thorax 1989, 44:948-51. 14. Phillips G.E. et al.Airway response of children with primary ciliary dyskinesia to exercise and b2-agonist challange. Eur. Respir. J. 1998, 1389-91. 15. Rott H.D.: Genetic of Kartagener´s syndrome. Eur. J. Resp. Dis. 1983, 64: Suppl.127,1-4. 16. Whitelaw A. et al.: Immotile cilia syndrome: a new cause of neonatal respiratory distress. Arch. Dis. Child. 1981, 56:432-5.

