© Borgis - Nowa Medycyna 1/2013, s. 16-20
*Małgorzata Kołodziejczak1, Przemysław Ciesielski2, Anna Kosim1
Gojenie ran po operacjach w kanale odbytu
Post-operative wound healing in the anal canal
1Oddział Chirurgii z Pododdziałem Proktologii, Szpital na Solcu, Warszawa
Ordynator Oddziału: dr n. med. Jacek Bierca
Kierownik Proktologii: dr hab. n. med. Małgorzata Kołodziejczak
2Oddział Chirurgii Ogólnej, Szpital Powiatowy, Wołomin
Ordynator Oddziału: dr n. med. Krzysztof Górnicki
Summary
The article discusses the problem of post-operative wound healing in the anal canal. The understanding of wound healing after proctologic operations requires precise knowledge of the anatomy of the anus and surrounding area. The article shows the anatomy of the anal canal and the principles of surgery technique during the operation of hemorrhoids and fistula. Authors discusses the specificity of wound healing in the anal canal, paying attention to the fact that the full recovery of after surgery takes a minimum of 6 weeks. The authors presented their experience with the preparations in promoting the healing of the anal canal, both the topical and general. The important role of post-operative wound healing control was highlighted. Frequent change of dressing, washing wounds, exchange of setons and apparent “interference” in the healing of the wound leads to healing from the bottom of the wound, which reduces significantly the possibility of recurrence of the fistula. Abnormal wound healing in the rectum can cause serious complications such as an abscesses, fistulas, anal canal stenosis, as well as functional disorders such as gas incontinence or even permanent stool incontinence. Many of these complications can be avoided by performing frequent checks after surgery.

WSTĘP
Zrozumienie specyfiki gojenia ran w kanale odbytu wymaga dokładnej znajomości anatomii odbytu i okolicy przyodbytowej. Kanał odbytu wg definicji chirurgicznej przebiega od wysokości mięśnia dźwigacza do bruzdy międzyzwieraczowej (1). U kobiet od przodu kanał odbytu graniczy z pochwą i jest oddzielony od niej przegrodą odbytniczo-pochwową, zaś u mężczyzn przednia powierzchnia kanału odbytu przylega do opuszki prącia oraz do mięśni i powięzi krocza. Mięśnie otaczające kanał odbytu to gładkokomórkowy mięsień zwieracz wewnętrzny oraz poprzecznie prążkowany mięsień zwieracz zewnętrzny, który w górnej części przechodzi w mięsień łonowo-odbytniczy. Zwieracz zewnętrzny odbytu jest mięśniem zależnym od woli człowieka i w 80% odpowiada za wytwarzanie ciśnienia skurczowego w kanale odbytu. Mięsień zwieracz zewnętrzny składa się z trzech części: podskórnej, powierzchownej i głębokiej. Mięsień ten odpowiada za trzymanie stolca stałego. Mięsień zwieracz wewnętrzny pozostaje w stanie ciągłego skurczu i jest niezależny od woli człowieka, a jego działanie odpowiada za trzymanie gazów i stolca płynnego.
Mięsień łonowo-odbytniczy jest uważany za najważniejszy mięsień odpowiadający za trzymanie stolca u człowieka i jego uszkodzenie zawsze spowoduje nietrzymanie stolca. Do poziomu linii grzebieniastej (linii krypt i brodawek, gdzie znajdują się gruczoły odbytowe Hermana) znajduje się nabłonek wielowarstwowy płaski, wyposażony w receptory czuciowe. Ten bogato unerwiony nabłonek wyścielający kanał odbytu, pozbawiony włosów, gruczołów łojowych i potowych, nazywany jest anodermą. Miejsce połączenia anodermy ze skórą okolicy odbytu tworzy brzeg odbytu. Powyżej kresy grzebieniastej znajduje się około 1 cm pas błony śluzowej z receptorami czuciowymi, które warunkują rozróżnienie treści kałowej stałej, płynnej i gazów. Strefa ta ma duże znaczenie w tzw. czuciowym trzymaniu stolca, w związku z tym operując w kanale odbytu, powinno się dążyć do maksymalnego oszczędzenia błony śluzowej. Powyżej kresy grzebieniastej znajdują się guzki krwawnicze o budowie ciał jamistych. Hemoroidy są umiejscowione w obszarze pozbawionym receptorów bólowych, w związku z tym ból nie jest podstawowym objawem choroby hemoroidalnej.
SPECYFIKA GOJENIA RAN W KANALE ODBYTU
Według opinii prekursora proktologii w Polsce, Mieczysława Tylickiego, wszelkie rany chirurgiczne przy odbycie przeprowadzane na skórze powinny być szerokie, „odważne”, stwarzające warunki do dobrego drenażu, natomiast rany chirurgiczne w kanale odbytu powinny być oszczędne (2, 3).
Przyczyna takiego postępowania wynika z chęci zaoszczędzenia bogatej w receptory czuciowe strefy przejściowej, gdyż zbyt obszerne wycięcie tej strefy może doprowadzić do tzw. czuciowego nietrzymania stolca, czyli do sytuacji, w której pacjent nie potrafi rozróżnić zawartości odbytnicy (gazy, stolec stały, stolec płynny). Pacjent cierpiący na czuciowe nietrzymanie stolca ma ciągłe uczucie nieskutecznego parcia na odbytnicę i wielokrotnie w ciągu doby musi korzystać z toalety. Czuciowe nietrzymanie stolca jest ciężkim kalectwem uniemożliwiającym pacjentowi normalne funkcjonowanie w rodzinie i społeczeństwie. Do takiego powikłania może dojść po nieprawidłowo wykonanej resekcji staplerowej sposobem Longo, podczas której może dojść do wycięcia okrężnie całej „strefy przejściowej”, jak również po klasycznej hemoroidektomii, kiedy nie pozostawia się między ranami „mostków” zdrowej błony śluzowej. Rany po operacjach proktologicznych powinny mieć kształt trójkąta, przy czym jego szczyt powinien znajdować się w kanale odbytu, a podstawa na zewnątrz. Najlepiej goją się rany przeprowadzone promieniście w stosunku do kanału odbytu.
Obecnie klasyczne wycięcie hemoroidów wykonuje się najczęściej dwiema metodami: metodą Milligana-Morgana (tzw. hemoroidektomia otwarta) (ryc. 1) i metodą Fergusona (tzw. hemoroidektomia zamknięta). Podczas wycięcia hemoroidów metodą Milligana-Morgana rany po usunięciu guzków krwawniczych są pozostawione do gojenia na otwarto, natomiast przy metodzie wycięcia hemoroidów sposobem Fergusona rany po usuniętych guzkach krwawniczych są zeszywane wchłanialnym szwem ciągłym. Pełne gojenie kanału odbytu po hemoroidektomii trwa co najmniej 6 tygodni. W tym okresie obowiązujące są dwie kontrole: po 7-10 dniach oraz po 6 tygodniach. W trakcie tych kontroli ocenia się prawidłowość procesu gojenia, można też zapobiec ewentualnym powikłaniom, np. zwężeniu odbytu, stosując w razie potrzeby mechaniczne rozszerzanie odbytu. Rana po wyciętej przetoce odbytu najlepiej się goi, jeśli jest pozostawiona do gojenia per secundam (ryc. 2, 3). Specyficzną cechą gojenia ran po operacjach proktologicznych jest zdolność do bardzo szybkiego zagojenia skóry, co w przypadku rany po wyciętej przetoce może okazać się niekorzystne, gdyż może prowadzić do wytworzenia się kolejnego kanału pod skórą i nawrotu przetoki. Dlatego ważne jest częste kontrolowanie pacjenta po operacji przetoki odbytu. Częsta zmiana opatrunków, płukanie rany, wymiana setonów i pozorne „przeszkadzanie” w gojeniu prowadzi do zagojenia rany od dna, co zmniejsza znacznie możliwość nawrotu przetoki. Ze względu na różne typy przetok i różną rozległość ran trudno jednoznacznie ustalić częstość kontroli chirurgicznych po operacjach. Są sytuacje, kiedy chirurg powinien oglądać pacjenta nawet codziennie, a kontrole wykonuje się przez kilka miesięcy.
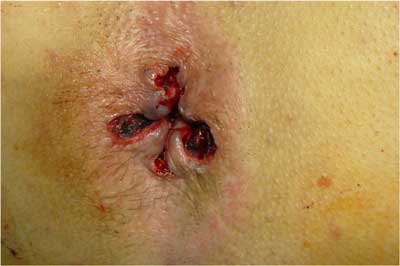
Ryc. 1. Rana po operacji sp. Milligana-Morgana.
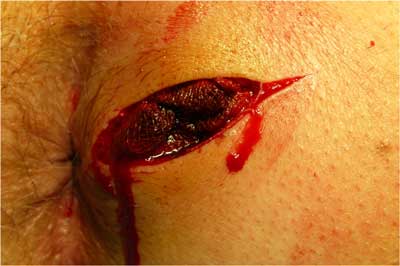
Ryc. 2. Rana po nacięciu ropnia.
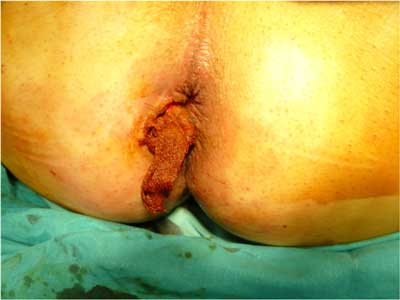
Ryc. 3. Rana po operacji przetoki.
PREPARATY STOSOWANE W GOJENIU KANAŁU ODBYTU
Kwas hialuronowy
Preparatem często stosowanym w gojeniu kanału odbytu jest kwas hialuronowy, należący chemicznie do glukozaminoglikanów (polisacharydów). Nazwa kwasu hialuronowego pochodzi od jego przezroczystej konsystencji (z gr. hyalos – szkło). Kwas hialuronowy działa nawilżająco na błonę śluzową kanału odbytu, dobrze rozpuszcza się w wodzie i jest dostępny na rynku w postaci czopków i maści. Regeneruje błonę śluzową w kanale odbytu i odbytnicy, przywraca jej napięcie i elastyczność, zwiększa aktywność fagocytarną oraz wpływa na ruchliwość i rozmnażanie fibroblastów. Można go również stosować w stanach zapalnych odbytu i odbytnicy, w zapaleniach krypt i leczeniu szczeliny odbytu. Zaletą preparatu jest fakt, że rzadko wywołuje reakcje alergiczne u pacjenta. Ponieważ kwas hialuronowy jest związkiem wiążącym wodę w skórze właściwej, jest szeroko stosowany również w medycynie estetycznej, m.in. do wypełniania zmarszczek.
Sukralfat
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Dziki A: Anatomia i fizjologia dolnego odcinka przewodu pokarmowego. [W:] Bielecki K, Dziki A (red.): Proktologia. PZWL, Warszawa 2000, 17-41. 2. Tylicki M: Operacje proktologiczne. PZWL, Warszawa 1973, 22-23. 3. Kołodziejczak M: Leczenie proktologicznych chorób zapalnych u kobiet w ciąży i w okresie okołoporodowym. [W:] Kołodziejczak M (red.): Leczenie chorób proktologicznych w okresie ciąży i porodu. Wydawnictwo Medyczne Borgis, Warszawa 2010, 59-97. 4. Gupta PJ, Heda PS, Shriraro SA et al.: Topical sucralfate treatment of anal fistulotomy wounds: A randomized placebo-controlled trial. Dis Colon Rectum 2011; 54(6): 699-703. 5. Gupta PJ, Heda PS, Kalaskar S, Tamaskar VP: Topical sucralfate decreases pain after hemorrhoidectomy and improves healing: a randomized, blinded, controlled study. Dis Colon Rectum 2008; 51: 231-234. 6. Nicholson TJ, Armstrong D: Topical metronidazole (10 percent) decreases posthemorrhoidectomy pain and improves healing. Dis Colon Rectum 2004; 47: 711-716. 7. Carapeti EA, Kamm MA, McDonald PJ, Phillips RK: Double-blind randomised controlled trial of effect of metronidazole on pain after day-case haemorrhoidectomy. Lancet 1998; 351: 169-172. 8. Balfour L, Stojkovic SG, Botterill ID et al.: A randomized, double-blind trial of the effect of metronidazole on pain after closed hemorrhoidectomy. Dis Colon Rectum 2002; 45: 1186-1190. 9. Silverman R, Bendick PJ, Wasvary HJ: A randomized, prospective, double-blind, placebo-controlled trial of the effect of a calcium channel blocker ointment on pain after hemorrhoidectomy. Dis Colon Rectum 2005; 48: 1913-1916. 10. Huang DY, Yoon SG, Kim HS et al.: Effect of 0.2 percent glyceryltrinitrate ointment on woulnd healing after hemorrhoidectomy: results of a randomized, prospective, double-blind, placebo-controlled trial. Dis Colon Rectum 2003; 46: 950-954. 11. Wasvary HJ, Hain J, Mosed-Vogel M et al.: Randomized, prospective, double-blind, placebo-controlled trial of effect of nitroglycerin ointment on pain after hemorrhoidectomy. Dis Colon Rectum 2001; 44: 1069-1073. 12. Schouten WR, Briel JW, Auwerda JJ et al.: Ischemic nature of anal fissure. Br J Surg 1996; 83: 63-65. 13. Schouten WR, Briel JW, Boerma MO et al.: Pathophysiological aspects and clinical outcome of intra-anal application of isosorbidedinitrate in patients with chronic anal fissure. Gut 1996; 39: 465-469. 14. Bielecki K, Kołodziejczak M: A prospective randomized trial of diltiazem and glyceryltrinitrate ointment in the treatment of chronic fissure. Colorectal Dis 2003; 5: 256-257. 15. Dat AD, Poon F, Pham KB: Aloe vera for treating acute and chronic wounds. Cochrane Database Syst Rev 2012; 15,2: CD008762. doi: 10.1002/14651858.CD008762.pub2. 16. Rodeheaver GT: Wound cleansing, wound irrigation, wound disinfection. [In:] Krasner D, Kane D: Chronic Wound Care: A Clinical Source Book for Healthcare Professionals, Second Edition. Wayne, PA: Health Management Publications. Inc 1997: 97-108. 17. Peters CJ, Botterill I, Ambrose NS et al.: Ligasure trademark vs. conventional diathermy haemorrhoidectomy: long-term follow-up of a randomised clinical trial. Colorectal Di 2005; 7(4): 350-353. 18. Mastakov MY, Buettner PG, Ho YH: Updated meta-analysis of randomized controlled trials comparing conventional excisional haemorrhoidectomy with LigaSure for haemorrhoids. Tech Coloproctol 2008; 12(3): 229-239. 19. Altomare DF, Milito G, Andreoli R: Ligasure Precise vs. conventional diathermy foe Milligan-Morgan hemorrhoidectomy: a prospective, randomized, multicenter trial. Dis Colon Rectum 2008; 51: 541-519. 20. Kołodziejczak M, Sudoł-Szopińska I, Obcowska A: Powikłania po operacjach koloproktologicznych. Nowa Medycyna 2010; 3: 66-73.




