*Ewa Rybarczyk-Townsend, Renata Filipińska, Joanna Szczepańska
Całkowite wbicie centralnych siekaczy górnych w uzębieniu mlecznym – postępowanie stomatologiczne na podstawie trzech przypadków klinicznych
Total intrusion upper central incisors in primary dentition – report of three cases
Katedra i Zakład Stomatologii Wieku Rozwojowego, Uniwersytet Medyczny, Łódź
Kierownik Zakładu: prof. dr hab. n. med. Joanna Szczepańska
Summary
One third of all children in the primary dentition stage suffer from traumatic injuries to the mouth. Tooth intrusion is the most common dental trauma during infancy. Intrusion drives the tooth deeper into alveolar socket, which results in damage to the pulp and periodontium. The primary teeth most frequently injured are the maxillary central incisors and dental luxations are more common than crown fractures. We described 3 cases of total intrusion upper central incisors in primary dentition in infants aged 2.-3. years old. Clinical and radiographic examinations were use for the evaluation for a period 1.5 year. In all cases teeth have been displaced towards or through the labial bone plate and spontaneous eruption was observed after one mouth without any periapical periodontitis, alveolar abscess or discoloration. It is suggested that cases of intrusion of primary tooth should be observed until some disturbing symptom reveals instead of surgical treatments.

Wstęp
W okresie rozwojowym dziecka pomiędzy 2.-3. rokiem życia często dochodzi do urazów zębów mlecznych (1-3). Jak wynika z piśmiennictwa, urazowi ulegają najczęściej przyśrodkowe siekacze, częściej w szczęce niż w żuchwie (1, 2, 4). Zwykle następstwem urazu w uzębieniu mlecznym jest zwichnięcie częściowe, które stanowi 21-81% wszystkich uszkodzeń zębów mlecznych (2, 5, 6). Przyczyny uszkodzeń zębów są różne i zależą od: wieku pacjenta, siły urazu, miejsca jego działania i wytrzymałości tkanek. U małych dzieci przyczyną jest głównie upadek podczas zabawy (7). Postępowanie lecznicze w uzębieniu mlecznym jest różne w zależności od urazu, jaki wystąpił. Ponadto należy pamiętać, że niewłaściwe leczenie po urazie może spowodować większe szkody niż sam uraz. W związku z powyższym wybór procedury leczniczej jest ważny i zależy od okresu rozwojowego zęba, jego przydatności do okluzji i współpracy dziecka. Celem leczenia jest przede wszystkim zmniejszenie ryzyka uszkodzenia zawiązka zęba stałego lub dalszego jego uszkodzenia po urazie. Przed wyborem właściwej metody leczenia należy przeprowadzić dokładny wywiad, badanie kliniczne i zdjęcie radiologiczne. Wnikliwe przebadanie pacjenta pozwoli na prawidłowe rozpoznanie, wybranie odpowiedniej procedury leczenia i osiągnięcie pozytywnego wyniku leczenia.
Celem pracy jest omówienie trzech przypadków, w których doszło do całkowitego wbicia centralnych siekaczy górnych w uzębieniu mlecznym.
Opisy przypadków
Przypadek 1
W dniu 23 stycznia 2013 roku do Zakładu Stomatologii Wieku Rozwojowego UM w Łodzi zgłosił się pacjent w wieku 2,5 roku po urazie zębów mlecznych, który miał miejsce w domu. Podczas zabawy pacjent spadł z kanapy i uderzył głową o podłogę. W wyniku upadku doszło do całkowitego wbicia zęba 51, częściowego wbicia 61, a ząb 52 został częściowo zwichnięty. Pierwszej pomocy udzielono w Szpitalu im. J. Korczaka, gdzie zaopatrzono rany w obrębie wargi górnej, a na dalsze leczenie skierowano do naszego Zakładu. Dziecko w dniu przyjęcia było ogólnie zdrowe.
Z wywiadu wynika, że uraz miał miejsce dzień wcześniej, po urazie nie doszło do utraty przytomności ani do zaburzeń ze strony przewodu pokarmowego. W szpitalu pacjentowi zlecono antybiotyk Dalacin C. Badaniem przedmiotowym zaobserwowano obrzęk i krwiak w obrębie wargi górnej, zaczerwienienie i obrzęk dziąsła nad zębami po urazie. Ząb 51 był wbity całkowicie, ząb 61 wbity na 1 mm, a ząb 52 rozchwiany (II stopień). Pacjenta skierowano na zdjęcie RTG, które wykazało brak złamania w obrębie korzeni zębów oraz przemieszczenie korzenia wbitego zęba 51 w kierunku wargowym. Dziecko skierowano również na konsultację chirurgiczną. Po przeprowadzonych konsultacjach przyjęto postawę wyczekującą, pozwalającą na ponowne wyrzynanie się zębów. Zalecono pacjentowi papkowaty pokarm przez 2 tygodnie oraz picie naparów z rumianku i szałwii lub przemywanie dziąseł naparem.
Wizytę kontrolną ustalono na za tydzień. Zaobserwowano wtedy niewielką ruchomość zębów 61 i 52, ząb 51 pozostawał nadal w kości szczęki niewidoczny w jamie ustnej. Dziąsła były w stanie zapalnym w okolicy zębów badanych. Poinformowano rodziców dziecka o ewentualnej ekstrakcji zębów w razie powikłań ze strony ozębnej. Zalecono ponownie przemywanie dziąseł rumiankiem i dokładne szczotkowanie zębów. Kolejna wizyta miała miejsce po 3 tygodniach od urazu. Badania kliniczne wykazały stopniową reerupcję zęba 51. Pacjent nie zgłaszał żadnych dolegliwości bólowych. Po 2 miesiącach po urazie ponownie przeprowadzono kontrolę zębów. Pacjent nie zgłaszał dolegliwości bólowych zębów. Zaobserwowano dalsze wyrzynanie się zęba 51, ząb 61 osiągnął pozycję sprzed urazu, a ząb 52 ustabilizował się w zębodole. Nie stwierdzono żadnych objawów zapalenia dziąseł zębów ani objawów patologicznych świadczących o obumarciu miazgi. Zalecono dalszą obserwację. Pacjent zgłosił się na kolejną wizytę po 5 miesiącach. Przeprowadzono wówczas badania kliniczne zębów. Stwierdzono dalszą reerupcję zęba 51 bez zmian zapalnych. Pozostałe zęby po urazie były bez dolegliwości bólowych i stanów zapalnych dziąseł. Skierowano dziecko na zdjęcie RTG zębów po urazie. Nie wykazało ono stanu zapalnego tkanek okołokorzeniowych zęba. Po kolejnych 4 miesiącach zbadano pacjenta. Ustalono, że wyrzynanie zęba zatrzymało się na pewnym poziomie i nie następuje dalej. Ząb reagował na chlorek etylu. Zalecono wizytę za 3 miesiące. Badanie po 1,5 roku od urazu wykazało, że proces reerupcji zatrzymał się w stosunku do poprzednich badań, a ząb był krótszy o 2 mm od zęba sąsiedniego 61. Ząb nie dawał dolegliwości bólowych i nie doszło do zmiany barwy korony zęba. Zdjęcie RTG nie ujawniło zmian w obrębie korzenia zęba 51. Pacjent jest pod stałą opieką stomatologiczną i zalecana jest dalsza obserwacja (ryc. 1A-1F).
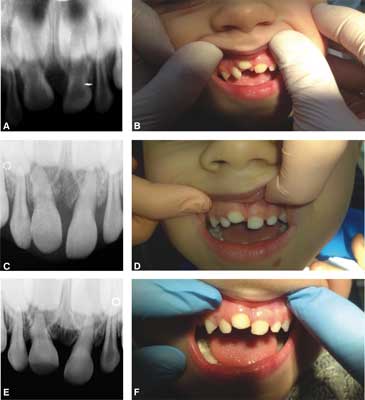
Ryc. 1. Przypadek 1. 1A) Zdjęcie RTG bezpośrednio po urazie. 1B) Zdjęcie zębów po miesiącu od urazu. 1C) Zdjęcie RTG po 5 miesiącach po urazie. 1D) Zdjęcie zębów po 5 miesiącach po urazie. 1E) Zdjęcie RTG zębów po 1,5 roku od urazu. 1F) Zdjęcie zębów po 1,5 roku od urazu.
Przypadek 2
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Jokic NI, Bacarcic D, Fugosic V et al.: Dental trauma In children and young adults visiting a University Dental Clinic. Dent Traumatol 2009; 25: 84-87. 2. Siwiec P, Janas A: Urazowe uszkodzenia zębów mlecznych. Poradnik Stomatol 2009; IX(9): 316-318. 3. Jasińska-Piętka J, Pypeć LJ: Urazowe uszkodzenia zębów mlecznych na podstawie piśmiennictwa. Nowa Stomatol 2009; 1-2: 36-39. 4. Sennhenn-Kirchner S, Jacobs H-G: Traumatic injuries to the primary dentition and effects on the permanent successors – a clinical follow-up study. Dent Traumatol 2006; 22: 237-241. 5. Flores MT: Traumatic injuries in the primary dentition. Dent Traumatol 2002; 18: 287-298. 6. Anderson L: Dental injuries in small children. Dent Traumatol 2007; 23: 195. 7. Gondim JO, Moreira Neto JJS: Evaluation of intruded primary incisors. Dent Traumatol 2005; 21: 131-133. 8. Hirata R, Hayashi Y, Mizuno R et al.: Management of trauma of primary tooth: Report of intrusion case. J Hard Tissue biology 2005; 14(4): 361-362. 9. Colac I, Markovic D, Petrovic B et al.: A retrospective study of intrusive injuries in primary dentition. Dent Traumatol 2009; 25: 605-610. 10. Moura LDFADD et al.: Occurrence of primary incisor traumatism in Brazilian children: a house – by house survey. ASDC J Dent Child 1990; 57: 424-427. 11. Janas A: Uraz zębów i wyrostka zębodołowego w materiale własnym. Implantoprotetyka 2009; X; 3(36): 40-42. 12. Diab M, Elbadrawy HE: Intrusion injuries of primary incisors. Review and Management. Quintessennce Int 2000; 31: 327-334. 13. Holan G, Ram D: Seguelae of prognosis of intruded primary incisors: a retrospective study. Pediatr Dent 1999; 21: 242-247.

