*Katarzyna Kajka-Hawryluk, Katarzyna Furmaniak, Joanna Gromak-Zaremba, Kazimierz Szopiński
Zdjęcia zgryzowo-skrzydłowe we współczesnej stomatologii dziecięcej
Bitewing radiography in modern pediatric dentistry
Zakład Radiologii Stomatologicznej i Szczękowo-Twarzowej, Wydział Lekarsko-Dentystyczny, Warszawski Uniwersytet Medyczny
Kierownik Zakładu: prof. dr hab. med. Kazimierz Szopiński
Summary
Modern dentistry focusing on preserving maximum natural tooth structure is associated with comprehensive patient dental care. Treatment model based on CAMBRA (Caries Management by Risk Assessment) requires early detection of carious lesions and ability to change the environment of the oral cavity, conditioning cariogenic potential. Visual inspection under standard dental lighting does not allow for detecting carious lesions in the initial stage. Bitewings are more sensitive than clinical examination in assessment of primary caries on approximal and chewing surfaces. Sensitivity of approximal caries detection is two times higher in bitewing radiography compared with clinical diagnosis, in other words, half of approximal cavities are not diagnosed in clinical assessment. Early diagnosis of demineralized areas allows to carry out remineralizing procedures and to avoid invasive treatment. Early detection and treatment of caries prevents pulp complications, as well as decreases cost and time of treatment. European Commission recommends different frequencies of bitewing examinations for children depending on the level of caries risk. In case of high risk, the subsequent examinations should be performed every 6 months, in case of moderate risk, every 12 months. Children identified as low caries risk are advised to be examined every 12 to 18 month in case of deciduous dentition or every 24 months in case of permanent dentition.

Wprowadzenie
Zachowanie pacjenta (nawyki dietetyczne i kulturowe) oraz jego zdrowie (w tym przyjmowane leki, historia leczenia stomatologicznego, ilość i jakość śliny, miano bakterii próchnicotwórczych, obecność ubytków próchnicowych, obecność laków szczelinowych) wpływają na ryzyko choroby próchnicowej. Analiza wymienionych czynników pomaga ustalić rozpoznanie oraz ocenić poziom aktywności próchnicy, składa się ona na ocenę ryzyka próchnicy (ang. caries risk assessment – CRA) (1). Grupy niskiego i wysokiego ryzyka próchnicy wyróżnia się w zależności od występujących u pacjenta czynników ryzyka. Podział ten został przedstawiony w tabeli 1. Niektórzy autorzy wyróżniają dodatkowo ryzyko umiarkowane, a niekiedy również ekstremalnie wysokie. Podział kategorii ryzyka bywa też ujęty w grupach wiekowych.
Tabela 1. Ocena ryzyka próchnicy.
| Czynniki ryzyka | Kategoria ryzyka |
| Ryzyko wysokie | Ryzyko niskie |
| Wynik badania linicznego | Nowe ubytki
Przedwczesne ekstrakcje zębów
Próchnica lub wypełnienia w odcinku przednim
Liczne wypełnienia
Brak laków szczelinowych
Stałe aparaty ortodontyczne
Protezy częściowe | Bez nowych ubytków
Bez ekstrakcji
Zdrowe zęby przednie
Brak wypełnień lub nieliczne wypełnienia
Wypełnienia wykonane wiele lat temu
Obecność laków szczelinowych
Bez aparatów ortodontycznych
Bez protez |
| Przyzwyczajenia dietetyczne | Częste spożywanie cukru | Rzadkie spożywanie cukru |
| Użytkowanie fluoru | Brak fluorowanej wody pitnej
Brak suplementacji fluoru
Nieużywanie pasty z fluorem | Fluorowana woda pitna
Suplementacja fluoru
Używanie pasty z fluorem |
| Historia społeczna | W trudnej sytuacji społecznej
Wysoki wskaźnik próchnicy u rodzeństwa
Mała wiedza o chorobach jamy ustnej
Nieregularne wizyty w gabinecie stomatologicznym
Duża dostępność przekąsek
Niskie wymagania odnośnie uzębienia | Społecznie uprzywilejowany
Rzadkie występowanie próchnicy u rodzeństwa
Świadomość stomatologiczna
Regularne wizyty w gabinecie stomatologicznym
Ograniczony dostęp do przekąsek
Wysoka dbałość o uzębienie |
| Kontrola płytki nazębnej | Nieczęste, nieregularne szczotkowanie
Manualne trudności z oczyszczaniem zębów | Częste, efektywne szczotkowanie
Prawidłowe ręczne oczyszczanie zębów |
| Ślina | Mały przepływ
Niska zdolność buforująca
Wysokie miano bakterii Streptococcus mutans i Lactobacillus | Prawidłowy przepływ śliny
Wysokie zdolności buforujące
Niskie miano bakterii Streptococcus mutans i Lactobacillus |
| Choroby ogólnoustrojowe w wywiadzie | Obciążenie chorobami ogólnoustrojowymi
Niepełnosprawność
Kserostomia
Leki próchnicotwórcze stosowane przez długi czas | Bez chorób ogólnoustrojowych
Bez upośledzenia fizycznego
Bez długoczasowego przyjmowania leków sprzyjających rozwojowi próchnicy |
Źródło: „European guidelines on radiation protection in dental radiology”, European Commission 2004 (11).
W przypadku badania klinicznego wykrycie jednego z poniższych objawów:
– biała plama na gładkiej powierzchni,
– wypełnienia założone z powodu próchnicy w ciągu ostatnich trzech lat,
– ubytki na powierzchniach stycznych uwidocznione na zdjęciach zgryzowo-skrzydłowych,
– ubytki w strukturze szkliwa z powodu próchnicy,
– przejaśnienia w obrazie rentgenowskim sięgające głęboko do zębiny
klasyfikuje pacjenta do grupy wysokiego ryzyka próchnicy (1).
Postępowanie lecznicze oparte na indywidualnej ocenie ryzyka próchnicy (ang. caries management by risk assessment – CAMBRA) wymaga wczesnej diagnostyki próchnicy i umiejętności modyfikacji środowiska jamy ustnej warunkującego potencjał próchnicotwórczy. Filozofia walki z próchnicą oparta na CAMBRA zaprzecza tradycyjnemu podejściu do leczenia, mówiącemu o chorobie i konkretnym patogenie. Choroba próchnicowa nie jest wywołana pojedynczym patogenem, a biofilmem, który w zależności od środowiska zmienia swoją aktywność. Uzupełnienie ubytków próchnicowych bez wpłynięcia na środowisko jamy ustnej nie zmieni pH i nie dostarczy składników potrzebnych do wzmocnienia tkanek zęba czy odwrócenia procesu próchnicowego (2). Zgodnie z nowoczesnym podejściem leczenie powinno objąć działania związane ze zmianą nawyków żywieniowych i higienicznych, stosowaniem odpowiednich past i zabiegów profesjonalnych w gabinecie stomatologicznym (1). Działanie oparte na ocenie aktywności procesu próchnicowego daje możliwość różnego postępowania u różnych pacjentów przy takim samym stopniu rozwoju ubytku próchnicowego, co pozwala na uniknięcie preparacji tkanek zęba w sytuacjach tradycyjnie uznanych za wymagające interwencji chirurgicznej (3). Minimalnie inwazyjne leczenie próchnicy obejmuje terapię bez preparacji tkanek zęba: zabiegi remineralizacyjne i lakowanie (ang. minimally invasive therapy 1 – MIT1) oraz zabiegi inwazyjne, jak abrazja powietrzna czy mikroopracowywanie ubytków (ang. minimally invasive therapy 2 – MIT2) (4).
Udowodniono, iż postępowanie oparte na ocenie ryzyka istotnie zmniejsza częstość nawrotów próchnicy po zakończeniu leczenia, a raz dokonana ocena ryzyka próchnicy powinna być aktualizowana w czasie wizyt kontrolnych (1, 2). Schemat leczenia opartego na ocenie ryzyka próchnicy i zmianie szkodliwych czynników oraz leczenia wyłącznie zachowawczego przedstawiono na rycinie 1.
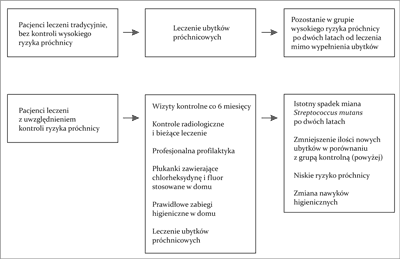
Ryc. 1. Zastosowanie oceny ryzyka u pacjentów o wysokim ryzyku próchnicy.
Rola zdjęć zgryzowo-skrzydłowych
Badania przeprowadzone przez Zakład Radiologii Stomatologicznej i Szczękowo-Twarzowej WUM wykazały, że zdjęcia zgryzowo-skrzydłowe nie cieszą się wśród polskich lekarzy stomatologów dużą popularnością. Spośród 34 105 zdjęć zębowych i zgryzowo-skrzydłowych wykonanych w latach 2010-2013, te ostatnie stanowiły jedynie 1,1%. Badania retrospektywne przeprowadzone w północnej Anglii wskazują na potrzebę częstszego wykonywania zdjęć zgryzowo-skrzydłowych, gdyż zaniechanie tego badania prowadzi często do złej diagnozy i co za tym idzie, do nieprawidłowego postępowania leczniczego. Wykazano, iż zęby mleczne leczone z pozostawieniem żywej miazgi częściej przejawiały powikłania bólowe od zębów mlecznych wymagających leczenia, ale pozostawionych bez interwencji. Okazało się, że 48% dzieci leczonych wykazało choć raz incydent bólowy oraz że im więcej dziecko posiadało ubytków, tym większą miało szansę na incydent bólowy. Z kolei w grupie pacjentów nieleczonych 18% przejawiło dolegliwości bólowe, które następnie były leczone poprzez ekstrakcję lub zachowawczo. Z dokumentacji lekarskiej wynikało, iż podejmując decyzję o leczeniu, lekarze nie badali stanu miazgi zębów i nie wykonywali zdjęć zgryzowo-skrzydłowych. Przypuszcza się, że lekarze nie wykonując zdjęcia radiologicznego, leczyli zachowawczo próchnicę na tyle głęboką, że rogi miazgi były nieodwracalnie zniszczone (5).
Zdjęcia zgryzowo-skrzydłowe pozwalają na określenie zasięgu ubytku, co jest trudne w przypadku badania wzrokowego (5). Co więcej, niektóre ubytki klasy drugiej w ogóle nie są zauważane w badaniu wzrokowym. U jednej trzeciej pacjentów pięcioletnich w populacji norweskiej i szwedzkiej za pomocą zdjęć zgryzowo-skrzydłowych stwierdzono obecność ubytków próchnicowych na powierzchniach stycznych niewidocznych w badaniu klinicznym (6). Inne badania podają, że czułość badania klinicznego jest dwa razy mniejsza od badania radiologicznego, co oznacza, że połowa ubytków na powierzchniach stycznych widocznych na zdjęciu zgryzowo-skrzydłowym jest przeoczana w badaniu klinicznym (7). Również w ocenie próchnicy pierwotnej na powierzchniach żujących zdjęcia zgryzowo-skrzydłowe pozwalają na wykrycie większej ilości ubytków próchnicowych w porównaniu z oceną kliniczną. Badanie kliniczne w połączeniu z badaniem radiologicznym (niezależnie czy konwencjonalnym, czy cyfrowym) powinno pozwolić na wykrycie 80% pierwotnych ubytków próchnicowych (8). Wykazano również, że ocena kliniczna powierzchni stycznych po rozseparowaniu zębów pozwala na wykrycie mniejszej ilości ubytków próchnicowych w porównaniu ze zdjęciami zgryzowo-skrzydłowymi (9).
Zdjęcia zgryzowo-skrzydłowe oprócz oceny występowania próchnicy znajdują zastosowanie w ocenie rozległości ubytku, monitorowaniu rozwoju ubytku, a także ocenie przyzębia brzeżnego, nawisających wypełnień czy kamienia nazębnego (10).
Zalecenia dotyczące zdjęć zgryzowo-skrzydłowych
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Douglas A, Young D, Featherstone B: Caries management by risk assessment. Community Dent Oral Epidemiol 2012; 41: 53-63. 2. Featherstone J, White J, Hoover C: A Randomized clinical trial of anticaries therapies targeted according to Risk Assessment. Caries Res 2012; 46: 118-129. 3. ICDAS – International Caries Detection and Assessment System, www.icdas.org (data dostępu: 24.11.2014 r.). 4. Tassery H, Levallois B, Terrer E: Use of new minimum intervention dentistry technologies in caries management. Aust Dent J 2013; 58 (suppl. 1): 40-59. 5. Fejeskov O, Kidd E: Dental Caries. 2nd ed., Blackwell Munksgaard Ltd, Oxford 2008: 359-363. 6. Espelid I, Mejare I, Weerheijm K: EAPD guidelines for use of radiographs in children. European Eur J Pediatr Dent 2003; 4(1): 40-48. 7. Peers A, Hill F, Mitropoulos C, Holloway J: Validity and reproducibility of clinical examination, fibre-optic transillumination, and bite-wing radiology for the diagnosis of small approximal carious lesions: an in vitro study. Caries Res 1993; 27(4): 307-311. 8. Chong M, Seow W, Purdie D, Cheng E: Visual-tactile examination compared with conventional radiography, digital radiography, and Diagnodent in the diagnosis of occlusal occult caries in extracted premolars. Pediatr Dent 2003; 25(4): 341-349. 9. Hintze H, Wenzel A, Danielsen B: Reliability of visual examination, fibre-optic transillumination, and bite-wing radiography, and reproducibility of direct visual examination following tooth separation for the identification of cavitated carious lesions in contacting approximal surfaces. Caries Res 1998; 32(3): 204-209. 10. White S, Pharoah M: Radiologia stomatologiczna. I wyd. pol., Wydawnictwo Czelej, Lublin 2002: 168. 11. European guidelines on radiation protection in dental radiology. European Commission 2004. 12. Olczak-Kowalczyk D, Wagner L: Wprowadzenie do stomatologii dziecięcej. Oficyna Wydawnicza Warszawskiego Uniwersytetu Medycznego 2012: 79. 13. White S, Pharoah M: Radiologia stomatologiczna. I wyd. pol., Wydawnictwo Czelej, Lublin 2002: 291-292. 14. Vaarkamp J, ten Bosch J, Verdonschot E, Bronkhoorst E: The real performance of bitewing radiography and fiber-optic transillumination in approximal caries diagnosis. J Dent Res 2000; 79(10): 1747-1751. 15. White S, Pharoah M: Radiologia stomatologiczna. I wyd. pol., Wydawnictwo Czelej, Lublin 2002: 168-169. 16. Carneiro L, Nunes C, Silva M: In vivo study of pixel grey-measurement in digital subtraction radiography for monitoring caries remineralization. Dentomaxillofacial Radiology 2009; 38(2): 73-78. 17. Iain A, Pretty I: Caries detection and diagnosis: Novel technologies. J Dent 2006; 34: 727-739. 18. C?nar C, Atabek D, Odabaş M: Comparison of laser fluorescence devices for detection of caries in primary teeth. Int Dent J 2013; 63(2): 97-102. 19. Costa A, Bezzerra A, Fuks A: Assessment of the accuracy of visual examination, bite-wing radiographs and DIAGNOdent on the diagnosis of occlusal caries. Eur Arch Paediatr Dent 2007; 8(2): 118-122. 20. Betrisey E, Rizcalla N, Krejci I: Caries diagnosis using light fluorescence devices: VistaProof and DIAGNOdent. Odontology 2013; 7(2): 330-335. 21. Vaarkamp J, Bosch J, Verdonschot E: Wavelength-dependent fibre-optic transillumination of small approximal caries lesions: the use of a dye, and a comparison to bitewing radiography. Caries Res 1997; 31(3): 232-237. 22. Tam L, McComb D: Diagnosis of occlusal caries. Part II. Recent diagnostic technologies. J Can Dent Assoc 2001; 67(8): 459-463. 23. Fennis-Ie Y, Verdonschot E: Performance of some diagnostic systems in the prediction of occlusal caries in permanent molars in 6- and 11-year-old children. J Dent 1998; 26(5-6): 403-408. 24. Pereira A, Eggertsson H, Martinez-Mier E, Mialhe F: Validity of caries detection on occlusal surfaces and treatment decisions based on results from multiple caries-detection methods. Eur J Oral Sci 2009; 117(1): 51-57. 25. Cone Beam CT for Dental and Maxillofacial Radiology. Evidence Based Guidelines 2011.

