*Małgorzata Kołodziejczak1, Przemysław Ciesielski1, 2, Paweł Dutkiewicz2
Miejsce hemoroidektomii metodą Milligana-Morgana we współczesnym algorytmie leczenia choroby hemoroidalnej – przegląd aktualnego piśmiennictwa
1Warsaw Proctology Centre, Saint Elizabeth’s Hospital, Mokotów Medical Centre, Warsaw
Head of Department: Małgorzata Kołodziejczak, PhD, Associate Professor
2Department of General Surgery, County Hospital in Wołomin
Head of Department: Krzysztof Górnicki, MD, PhD
Streszczenie
Spośród klasycznych metod wycięcia hemoroidów dwie najczęściej stosowane metody to hemoroidektomia otwarta sp. Milligana-Morgana i zamknięta sp. Fergusona. Chociaż operacja wycięcia hemoroidów sp. Milligana-Morgana została opisana przez autorów w 1937 roku, to z pewnymi modyfikacjami jest do dziś najczęściej stosowaną metodą operacyjną w leczeniu hemoroidów. Jako zalety metody wymienia się: jej wysoką skuteczność, łatwość wykonania, krótką krzywą uczenia się procedury i znikomy odsetek nawrotów. Wady metody to przede wszystkim ból po operacji oraz długi, około 6-tygodniowy okres gojenia kanału odbytu. Autorzy przedstawiają wskazania do zabiegu, opisują technikę operacji oraz miejsce procedury w algorytmie leczenia choroby hemoroidalnej. Porównują też skuteczność hemoroidektomii sposobem Milligana-Morgana oraz odsetek powikłań na tle innych metod operacyjnych, w tym metody hemoroidektomii zamkniętej, dokonując przeglądu piśmiennictwa z ostatnich lat. Pomimo wprowadzenia wielu nowych technik zabiegowych, klasyczna hemoroidektomia sp. Milligana-Morgana przetrwała próbę czasu i nadal ma swoje miejsce w leczeniu zaawansowanej i powikłanej choroby hemoroidalnej.

Wstęp
Współcześnie wskazania do klasycznej operacji hemoroidów zostały znacznie zawężone. Uważa się, że większość pacjentów z chorobą hemoroidalną powinna być skutecznie leczona zachowawczo, a jedynie około 10-15% chorych wymaga operacji.
Spośród klasycznych metod wycięcia hemoroidów dwie najczęściej stosowane to hemoroidektomia otwarta sposobem Milligana-Morgana i zamknięta sposobem Fergusona. Co ciekawe, obie metody znane są od kilkudziesięciu lat, a jednak z pewnymi modyfikacjami nadal są stosowane. Operacja wycięcia hemoroidów sp. Milligana-Morgana została opisana przez autorów w 1937 roku i jest do dziś najczęściej stosowaną metodą operacyjną w leczeniu hemoroidów (1).
Wskazania
Do klasycznej hemoroidektomii kwalifikuje się przede wszystkim pacjentów w IV okresie choroby hemoroidalnej, jak również pacjentów we wcześniejszych okresach choroby, z obfitymi krwawieniami powodującymi niedokrwistość, u których brak jest skuteczności w leczeniu innymi metodami (w tym zabiegowymi stosowanymi ambulatoryjnie) oraz pacjentów z dużymi fałdami brzeżnymi współistniejącymi z hemoroidami. U pacjentów z wypadniętymi, zakrzepowo zmienionymi hemoroidami istnieją wskazania do operacji w trybie pilnym z powodu zagrażającej martwicy mogącej prowadzić do sepsy (2).
Przeciwwskazania
Do przeciwwskazań względnych należą: ciąża, zaburzenia odporności pacjenta, koagulopatie, marskość wątroby i nadciśnienie wrotne (3).
Przeciwwskazaniem bezwzględnym jest brak zgody pacjenta na operację.
Opis metody
Hemoroidektomię otwartą można wykonać przy pomocy klasycznych narzędzi chirurgicznych: nożyczek, skalpela, a także przy pomocy lasera czy LigaSure.
Należy okroić guzek krwawniczy (skalpelem, nożyczkami bądź elektrokoagulacją), odpreparować go od podłoża (od mięśnia zwieracza zewnętrznego) przecinając więzadełka Parksa. Jeśli powiększonemu guzkowi towarzyszy przerosły fałd brzeżny, też należy go usunąć. Przy preparowaniu guzka należy oszczędzać błonę śluzową, mając na uwadze późniejszą regenerację kanału odbytu. Następnie podkuwa się szypułę naczyniową szwem wchłanianym (ryc. 1), podwiązuje guzek na obie strony i obcina. Pozostawiona szypuła nie powinna być zbyt długa (powoduje dyskomfort u pacjenta), ale też nie powinna być za krótka, gdyż w trakcie demarkacji szypuły może dojść do krwawienia z tętnicy hemoroidalnej. Autorka na szczyt rany zakłada dodatkowy szew zbliżający brzegi rany – szew ten jednocześnie zabezpiecza podwiązkę przed spełznięciem. Po usunięciu wszystkich trzech guzków i kontroli hemostazy ocenia się też efekt kosmetyczny. Nadmiernie przerośnięte fałdy brzeżne można obciąć, stosując cięcia promieniste w stosunku do kanału odbytu. Jeśli odległość między poszczególnymi ranami (tzw. mostki) jest zbyt mała i dodatkowa rana grozi zwężeniem kanału odbytu lub złym gojeniem, przerosły fałd można wszyć do kanału odbytu, uzyskując tym samym dobry efekt kosmetyczny bez poszerzania powierzchni rany.
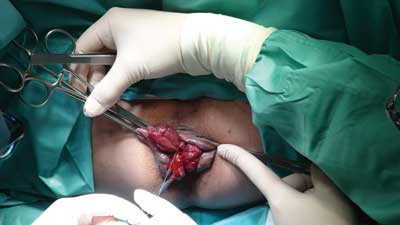
Ryc. 1. Operacja Milligana-Morgana – podkłucie szypuły naczyniowej
Zalety metody
Ogromną zaletą opisanej metody jest jej skuteczność mierzona niskim odsetkiem nawrotów, co zostało potwierdzone w licznych wieloośrodkowych badaniach. Inne zalety to prostota wykonania procedury oraz krótka krzywa uczenia (4).
Wady metody
Główną wadą pozostaje ból po operacji oraz długi okres gojenia (do 6 tygodni), co jednak towarzyszy również innym metodom operacyjnym stosowanym we wspomnianym wskazaniu.
Powikłania
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Milligan ETC, Morgan CN, Jones LE et al.: Surgical anatomy of the anal canal and operative treatment of haemorrhoids. Lancet 1937; 1: 1119-1124. 2. Mitra A, Yadav A, Mehta N et al.: Complicated Perianal Sepsis. Indian J Surg 2015 Dec; 77 (suppl. 3): 769-773. Epub 2013 Nov 5. 3. Lohsiriwat V: Treatment of hemorrhoids: A coloproctologist’s view. World J Gastroenterol 2015 Aug 21; 21(31): 9245-9252. doi:10.3748/wjg.v21.i31.9245. 4. Argov S, Levandovsky O, Yarhi D: Milligan-Morgan hemorrhoidectomy under local anesthesia – an old operation that stood the test of time. A single-team experience with 2,280 operations. Int J Colorectal Dis 2012 Jul; 27(7): 981-985. 5. Porrett LJ, Porrett JK, Ho YH: Documented complications of staple hemorrhoidopexy: a systematic review. Int Surg 2015 Jan; 100(1): 44-57. doi:10.9738/INTSURG-D-13-00173.1. 6. Pescatori M: Closed vs. open hemorrhoidectomy: associated sphincterotomy and postoperative bleeding. Dis Colon Rectum 2000; 43: 1174-1175. 7. Akhmedova EV: Results of an acute thrombosis of hemorrhoidal nodes treatment. Klin Khir 2015 Sep; 9: 54-55. 8. Reboa G, Gipponi M, Rattaro A et al.: Residual Prolapse in Patients with III-IV Degree Haemorrhoids Undergoing Stapled Haemorrhoidopexy with CPH34 HV: Results of an Italian Multicentric Clinical Study. Surg Res Pract 2014: 710128. doi:10.1155/2014/710128. Epub 2014 Jun 15. 9. Shaikh AR, Dalwani AG, Soomro N: An evaluation of Milligan-Morgan and Ferguson procedures for haemorrhoidectomy at Liaquat University Hospital Jamshoro, Hyderabad, Pakistan. Pak J Med Sci 2013 Jan-Mar; 29(1): 122-127. 10. Bhatti MI, Sajid MS, Baig MK: Milligan-Morgan (Open) Versus Ferguson Haemorrhoidectomy (Closed): A Systematic Review and Meta-Analysis of Published Randomized, Controlled Trials. World J Surg 2016 Jan 26. 11. Gençosmanoğlu R, Sad O, Koç D, Inceoğlu R: Hemorrhoidectomy: open or closed technique? A prospective, randomized clinical trial. Dis Colon Rectum 2002 Jan; 45(1): 70-75. 12. Majeed S, Naqvi SR, Tariq M, Ali MA: Comparison of open and closed techniques of haemorrhoidectomy in terms of post-operative complications. J Ayub Med Coll Abbottabad 2015 Oct-Dec; 27(4): 791-793. 13. Graviè JF, Lehur PA, Huten N et al.: Stapled Hemorrhoidopexy Versus Milligan-Morgan Hemorrhoidectomy A Prospective, Randomized, Multicenter Trial With 2-Year Postoperative Follow Up. Ann Surg 2005 Jul; 242(1): 29-35. 14. Towliat Kashani SM, Mehrvarz S, Mousavi Naeini SM, Erfanian R: Milligan-Morgan Hemorrhoidectomy vs Stapled Hemorrhoidopexy. Trauma Mon 2012 Jan; 16(4): 175-177. 15. Panarese A, Pironi D, Vendettuoli M et al.: Stapled and conventional Milligan-Morgan haemorrhoidectomy: different solutions for different targets. Int J Colorectal Dis 2012 Apr; 27(4): 483-487. 16. Ganio E, Altomare DF, Milito G et al.: Long-term outcome of a multicentre randomized clinical trial of stapled haemorrhoidopexy versus Milligan-Morgan haemorrhoidectomy. Br J Surg 2007 Aug; 94(8): 1033-1037. 17. Onur Gülseren M, Dinc T, Özer V et al.: Randomized Controlled Trial Comparing the Effects of Vessel Sealing Device and Milligan Morgan Technique on Postoperative Pain Perception after Hemorrhoidectomy. Dig Surg 2015; 32(4): 258-261. 18. Sakr MF: LigaSure versus Milligan-Morgan hemorrhoidectomy: a prospective randomized clinical trial. Tech Coloproctol 2010 Mar; 14(1): 13-17. 19. Schreckenbach T, El Youzouri H, Bechstein WO, Habbe N: Proctologic surgery done by residents – Complications preprogrammed? J Visc Surg 2016 Jan 25. 20. Ruiz-Tovar J, Duran M, Alias D et al.: Reduction of postoperative pain and improvement of patients’ comfort after Milligan-Morgan hemorrhoidectomy using topical application of vitamin E ointment. Int J Colorectal Dis 2015 Dec 29 [Epub ahead of print]. 21. Shiau JM, Su HP, Chen HS et al.: Use of a topical anesthetic cream (EMLA) to reduce pain after hemorrhoidectomy. Reg Anesth Pain Med 2008 Jan-Feb; 33(1): 30-35. 22. Solorio-López S, Palomares-Chacón UR, Guerrero-Tarín JE et al.: Efficacy of metronidazole versus placebo in pain control after hemorrhoidectomy. Results of a controlled clinical trial. Rev Esp Enferm Dig 2015 Nov; 107(11): 681-685. doi:10.17235/reed.2015.3926/2015. 23. Ma-Mu-Ti-Jiang A ba-bai-ke-re, Huang H-G, Re W-N et al.: How we can improve patients’ comfort after Milligan-Morgan open haemorrhoidectomy. World J Gastroenterol 2011 Mar 21; 17(11): 1448-1456. 24. Haas E, Onel E, Miller H et al.: A double-blind, randomized, active-controlled study for post-hemorrhoidectomy pain management with liposome bupivacaine, a novel local analgesic formulation. Am Surg 2012 May; 78(5): 574-581. 25. Baptista JF, Gomez RS, Paulo DN et al.: Epidural anesthesia with ropivacaine with or without clonidine and postoperative pain in hemorrhoidectomies. Acta Cir Bras 2014 Mar; 29(3): 201-208. doi:10.1590/S0102-86502014000300009. 26. Bansal H, Jenaw RK, Mandia R, Yadav R: How to do open hemorrhoidectomy under local anesthesia and its comparison with spinal anesthesia. Indian J Surg 2012 Aug; 74(4): 330-333. doi:10.1007/s12262-012-0438-3. Epub 2012 Apr 5.


