Piotr Zając
Trampoliny – czy są bezpieczne? Skoki na batucie jako przyczyna urazów narządu ruchu w materiale dziecięcego oddziału urazowo-ortopedycznego
Trampolines – are they safe? Bouncing on a trampoline as a cause of locomotor system injuries in materials from a paediatric orthopaedics and trauma unit
Oddział Urazowo-Ortopedyczny, Świętokrzyskie Centrum Pediatrii, Wojewódzki Szpital Zespolony w Kielcach
Summary
Introduction. Skilful marketing and accessible prices are main causes of popularity of garden trampolines. Increasingly often the improper and unwise use of them leads to severe injuries of the locomotor system.
Aim. An analysis of the above-mentioned injuries in children using materials of the Orthopaedics and Trauma Unit.
Material and methods. Using the hospital IT system emergency admittances were analysed for the years 2016-2017. A selected group of patients was evaluated in terms of epidemiology and treatment methods.
Results. Treatment was provided to 41 patients (21 boys, 20 girls), aged 2 to 16 years (mean age: 7.3 years). 85.4% of the admitted patients used the trampoline together with other children, 70.7% children bounced on the trampoline unsupervised by adults.
Upper limb injuries represented 82.9% (34 children) of all cases, the majority of injuries involved the elbow joint and the forearm. Supracondylar humerus fractures and fractures of the shaft of both forearm bones were most frequently diagnosed.
Lower limb injuries represented 17.1% (7 children) of all cases, related to the knee joint and ankle area, the most frequently diagnosed injuries were distal tibia and fibula fractures.
Twenty eight (68.3%) children required surgical treatment, and 13 (31.7%) patients received conservative treatment.
Conclusions. There are a growing number of children with locomotor system injuries related to playing on a trampoline and requiring hospitalisation and surgical interventions. Own experience and quoted references allow formulating principles reducing the risk of injury, including prohibiting the youngest children to play, reduction of the simultaneous use of a trampoline by more than one child, and a requirement of a constant supervision.

Wstęp
Wynaleziona w 1936 roku przez akrobatę cyrkowego George'a Nissena trampolina z biegiem czasu stawała się przyrządem gimnastycznym coraz częściej używanym w rekreacji i sporcie. Zwieńczenie tego trendu miało miejsce w 2000 roku w Sydney – skoki na trampolinie stały się wówczas dyscypliną olimpijską. Ich zalety – rozwój gibkości i zwinności, poprawa poczucia przestrzennego własnego ciała, stymulacja czucia głębokiego – spowodowały, że bywają one stosowane w treningu pilotów i astronautów. Trampolin używają jednak nie tylko profesjonaliści. Umiejętny marketing i przystępne ceny spowodowały w ostatnich latach ogromną popularność trampolin ogrodowych, co zaowocowało lawinowym wzrostem liczby amatorów używających tego sprzętu. Nieumiejętne i niekiedy nierozsądne wykorzystywanie trampolin prowadzi coraz częściej do powstawania poważnych i ciężkich urazów narządu ruchu, które przekraczają możliwości ambulatoryjnego zaopatrzenia i wymagają leczenia stacjonarnego. Dotyczy to zwłaszcza populacji dziecięcej, dla której urazy stanowią podstawową przyczynę zgłoszeń do Szpitalnych Oddziałów Ratunkowych i Izb Przyjęć.
Cel pracy
Celem pracy była analiza poważnych i ciężkich urazów narządu ruchu u dzieci związanych z zabawą na trampolinie w materiale Oddziału Urazowo-Ortopedycznego Świętokrzyskiego Centrum Pediatrii Wojewódzkiego Szpitala Zespolonego w Kielcach oraz próba zdefiniowania zwięzłych zaleceń profilaktycznych, zmniejszających ryzyko wystąpienia urazu.
Materiał i metody
Korzystając z używanego systemu informatycznego Esculap, przeanalizowano przyjęcia na Oddział w trybie ostrym w latach 2016-2017. Wydzieloną grupę pacjentów z urazami związanymi z używaniem trampoliny oceniono epidemiologicznie oraz pod kątem stosowanych metod i czasu leczenia.
Wyniki
W latach 2016-2017 z powodu ostrych urazów przyjęto 1154 pacjentów, wśród których 41 chorych (21 chłopców, 20 dziewcząt) w wieku od 2. do 16. roku życia (średnia wieku 7,3 roku) wymagało stacjonarnego leczenia z powodu urazów związanych z zabawą na trampolinie, co stanowi 3,6% wszystkich przyjętych. Po upadkach jednopoziomowych (25,6%), upadkach z wysokości (7,8%), upadkach z roweru (7,8%), urazach piłkarskich (7,8%), ranach (6,6%) i wypadkach komunikacyjnych (4,0%) trampolina stanowiła siódmą pod względem częstości występowania przyczynę ostrych przyjęć. Trzydziestu pięciu przyjętych pacjentów (85,4%) używało trampoliny jednocześnie z innymi dziećmi, 29 skakało na trampolinie bez opieki rodziców (70,7%).
W najmłodszej grupie wiekowej (1.-5. rok życia) znalazło się 9 dzieci (22%). Dominowali pacjenci między 6. a 10. rokiem życia (25 dzieci – 61%), w najstarszej grupie (od 11. roku życia) leczono 7 dzieci (17%). Najwięcej urazów stwierdzono u pacjentów w 6. roku życia (13 dzieci) (ryc. 1).
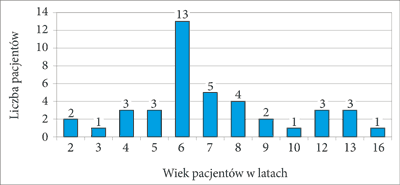
Ryc. 1. Liczba przyjętych pacjentów w zależności od wieku
Charakterystyczną liniową zależność liczby urazów od pory roku ze szczytem w miesiącach letnich przedstawiono na rycinie 2.

Ryc. 2. Liczba przyjętych pacjentów w kolejnych miesiącach roku
Urazy kończyny górnej stanowiły 82,9% wszystkich leczonych (34 dzieci w wieku od 2. do 13. roku życia, średnia wieku 6,9 roku). W grupie tej złamania dotyczyły przeważnie dominującej prawej kończyny (20 dzieci – 58,8%). Urazom kończyny górnej najczęściej ulegały dzieci w wieku od 6 do 10 lat (20 dzieci – 58,8%). Większość urazów dotyczyło okolicy stawu łokciowego (22 dzieci – 64,7%), w tej podgrupie najczęściej stwierdzano złamania nadkłykciowe kości ramiennej (10 dzieci). Kolejnym pod względem częstości występowania typem urazu kończyny górnej były złamania trzonów obu kości przedramienia (9 dzieci – 26,5%). Sporadycznie występowały złamania przynasady bliższej lub trzonu kości ramiennej (2 dzieci – 5,9%) oraz uszkodzenia okolicy nadgarstka (1 dziecko – 2,9%). Szczegóły przedstawiono w tabeli 1.
Tab. 1. Rodzaje urazów kończyny górnej spowodowanych skokami na batucie
| Rodzaj urazu kończyny górnej | Liczba pacjentów z podziałem na grupy wiekowe |
1.-5. r.ż.
(9 dzieci) | 6.-10. r.ż.
(20 dzieci) | > 10. r.ż.
(5 dzieci) |
| złamanie nadkłykciowe kości ramiennej | 6 | 4 | – |
| złamanie trzonów obu kości przedramienia (w tym 2 złamania otwarte I°) | 1 | 6 | 2 |
| złamanie bocznej części kłykcia kości ramiennej | – | 3 | – |
| złamanie nadkłykcia przyśrodkowego kości ramiennej | – | 1 | 2 |
| złamanie szyjki kości promieniowej | – | 2 | – |
| złamanie szyjki kości ramiennej | – | 1 | – |
| złamanie trzonu kości ramiennej | – | 1 | – |
| złamanie wyrostka łokciowego i szyjki kości promieniowej | 1 | – | – |
| złamanie wieloodłamowe trzonu kości łokciowej i szyjki kości promieniowej | – | 1 | – |
| złamanie trzonu kości łokciowej ze zwichnięciem głowy kości promieniowej (Di Montegio) | 1 | – | – |
| złamanie przynasad dalszych obu kości przedramienia | – | 1 | – |
| złamanie wyrostka łokciowego i szyjki kości promieniowej lewej, złamanie nadkłykcia przyśrodkowego kości ramiennej prawej | – | – | 1 |
Spośród 34 dzieci z uszkodzeniami kończyny górnej jedynie 7 było leczonych zachowawczo. Większość (27 dzieci – 79,4% tej grupy) wymagała leczenia operacyjnego. Szczegóły przedstawiono w tabeli 2.
Tab. 2. Metody leczenia pacjentów z uszkodzeniem kończyny górnej
| Sposoby leczenia pacjentów z uszkodzeniem kończyny górnej | Liczba pacjentów |
| repozycja zamknięta, unieruchomienie gipsowe | 7 |
| repozycja zamknięta ze stabilizacją przezskórną drutami Kirschnera, opatrunek gipsowy | 12 |
| repozycja otwarta ze stabilizacją drutami Kirschnera, opatrunek gipsowy | 10 |
| stabilne zespolenie śródszpikowe prętami elastycznymi (ESIN) | 5 |
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Chalmers DJ, Hume PA, Wilson BD: Trampolines in New Zealand: A decade of injuries. Br J Sports Med 1994; 28(4): 234-238.
2. Smith GA: Injuries to Children in the United States Related to Trampolines, 1990-1995: A National Epidemic. Pediatrics 1998; 101(3 Pt 1): 406-412.
3. Leonard H, Joffe AR: Children presenting to a Canadian hospital with trampoline related cervical spine injuries. J Paediatr Child Health 2009; 14(2): 84-88.
4. American Academy of Pediatrics: Committee on Injury and Poison Prevention and Committee on Sports Medicine and Fitness. Trampolines at home, school, and recreational centers. Pediatrics 1999; 103(5 Pt 1): 1053-1056.
5. Linakis JG, Mello MJ, Machan J et al.: Emergency Department Visits for Pediatric Trampoline-Related Injuries: An Update. Acad Emerg Med 2007; 14(6): 539-544.
6. Bierbaum M, Curtis K, Mitchell R: Incidence and cost of hospitalisation of children with injuries from playground equipment falls in New South Wales, Australia. J Paediatr Child Health 2018; 54(5): 556-562.
7. Ashby K, Pointer S, Eager D, Day L: Australian trampoline injury patterns and trends. Aust N Z J Public Health 2015; 39(5): 491-494.
8. Joshia MS, Macleana M, Stevensb C: Accident frequency and unrealistic optimism: Children’s assessment of risk. Accid Anal Prev 2018; 111: 142-146.
9. Wootton M, Harris D: Trampolining injuries presenting to a children’s emergency department. Emerg Med J 2009; 26(10): 728-731.
10. Klimek P, Juen D, Stranzinger E et al.: Trampoline related injuries in children: risk factors and radiographic findings. World J Pediatr 2013; 9(2): 169-174.
11. Choi ES, Hong JH, Sim JA: Distinct features of trampoline-related orthopedic injuries in children aged under 6 years. Injury 2018; 49(2): 443-446.
12. Beno S, Ackery A, Colaco K, Boutis K: Parental knowledge of trampoline safety in children. Acad Pediatr 2018; 18(2): 166-171.
13. Arkink EB, van der Plas A, Sneep RW, Reijnierse M: Bilateral trampoline fracture of the proximal tibia in a child. Radiol Case Rep 2017; 12(4): 798-800.
14. Mulligan C, Adams S, Brown J: Paediatric injury from indoor trampoline centres. Inj Prev 2017; 23(5): 352-354.
15. Sharwood LN, Adams S, Blaszkow T et al.: Increasing injuries as trampoline parks expand within Australia: a call for mandatory standards. Aust N Z J Public Health 2018; 42(2): 153-156.
16. Kasmire K, Rogers S, Sturm J: Trampoline Park and Home Trampoline Injuries. Pediatrics 2016; 138(3): e20161236.
17. Rao DP, McFaull SR, Cheesman J et al.: The ups and downs of trampolines: Injuries associated with backyard trampolines and trampoline parks. Paediatrics & Child Health 2019; 24(1): e19-e25.


