*Dariusz Góra1, Natalia Figura2, Marcin Gregor3, Marta Olszar4
Epidemiologia wybranych chorób nowotworowych wśród dzieci i młodzieży w województwie śląskim w latach 2010-2019
Epidemiology of selected diseases cancer in children and adolescents in the Silesian Voivodeship in 2010-2019
1Wydział Nauk o Zdrowiu, Uniwersytet Medyczny w Białymstoku
Dziekan Wydziału: prof. dr hab. n. med. Sławomir J. Terlikowski
2Oddział Neonatologiczny, Szpital Powiatowy w Żywcu
Kierownik Oddziału: lek. med. Irena Erecińska-Siwy
3Oddział Otorynolaryngologiczny, Szpital w Tychach
Kierownik Oddziału: lek. med. Piotr Karczmarczyk
4Poradnia Lekarska Pierściec
Kierownik Przychodni: lek. med. Ewa Rozmus
Summary
Introduction. The causes of malignant neoplasms occurring in both children and adolescents remain unknown, however epidemiological and genetic studies allow a partial elucidation of the origin of these tumors. In the first year of life, neuroblastoma, nephroblastoma and retinoblastoma are the most common. Between the ages of 2 and 5, acute lymphoblastic leukemia is at its peak. Brain tumors are most common in children under 5 years of age. On the other hand, adolescents aged 10-14 years suffer from lymphomas and bone tumors.
Aim. The aim of the article is to discuss the epidemiology of selected neoplastic diseases (morbidity and hospitalization) in children and adolescents from the Silesian Voivodeship in 2010-2019. The article includes: lymphocytic leukemia (C91), myeloid leukemia (C92), cancer of the brain and central nervous system (D43) and non-Hodgkin’s lymphoma (C82-85).
Material and methods. In March 2021, data on the incidence and hospitalization (absolute numbers) of selected neoplastic diseases among children and adolescents from 0 to 19 years of age (divided into age groups: under 1, 1 to 4, 5 to 14 and 15 up to 19 years of age) from the Silesian Voivodeship. These data concern the years 2010-2019 and come from the National Health Fund ? Silesian Branch in Katowice. Then, figures were prepared that illustrate the morbidity and hospitalization of the diseases in question.
Results. In the age group between 5 and 14 years of age, the incidence of lymphocytic leukemia increased between 2010 and 2013 and amounted to 30 in 2010 and 39 in 2013, respectively. The variable nature of hospitalization for myeloid leukemia was reported in the group of children between the ages of 1 and 4. life. The highest (6) was recorded in 2016, and the lowest (1) in 2012 and 2013. Among children and adolescents between 15 and 19 years of age, the lowest (2) incidence of brain and central nervous system tumors was in 2011, In 2012-2014, the incidence was 7 cases per year, and from 2015 to 2019, the nature of the incidence increased and amounted to 8 in 2015 and 19 in 2019, respectively.
Conclusions. One of the reasons adversely affecting the diagnostic and therapeutic process is the rarity of these diseases in the pediatric population, which makes it difficult for GPs to acquire their own professional experience in a short time. The second diagnostic difficulty is the different histological structure of neoplasms in children and adolescents, which determines a different clinical symptomatology, so that the medical experience acquired in the treatment of the adult population cannot be transferred to pediatric patients. However, despite the enormous advances in medicine, they are still one of the leading causes of death among patients under the age of 16, accounting for about 16% of all causes of death in this age group.

Wstęp
Przyczyny nowotworów złośliwych występujących zarówno u dzieci, jak i u młodzieży pozostają nieznane, jednakże badania epidemiologiczne i genetyczne umożliwiają częściowe wyjaśnienie pochodzenia tych nowotworów. Głównymi czynnikami, które zwiększają ryzyko powstawania nowotworów wśród omawianej populacji, są osobniczo specyficzne zwiększone predyspozycje do choroby nowotworowej, a także niektóre zespoły chorobowe, takie jak: wrodzone niedobory odporności, przewlekła choroba zapalna jelit, polipowatość jelit, oraz czynniki rakotwórcze znane z indukowania nowotworów u osób dorosłych. Choroba nowotworowa dotyczy przede wszystkim osób w wieku dojrzałym i starszym, dlatego też nowotwory u dzieci i młodzieży występują rzadziej niż u dorosłych. Rodzaj i rozkład wiekowy nowotworów u dzieci i młodzieży różnią się od rodzaju i rozkładu nowotworów w populacji dorosłych (1). Niektóre nowotwory występują częściej w poszczególnych przedziałach wiekowych. W 1. roku życia przeważają nerwiak zarodkowy, nerczak zarodkowy i siatkówczak. Pomiędzy 2. a 5. rokiem życia przypada szczyt zachorowań ostrej białaczki limfoblastycznej. Guzy mózgu występują najczęściej u dzieci poniżej 5. roku życia. Natomiast na chłoniaki i guzy kości zapada przede wszystkim młodzież w wieku 10-14 lat (2). W krajach europejskich odnotowuje się każdego roku około 15 tys. nowych przypadków zachorowań na nowotwory złośliwe wśród dzieci do 14. roku życia, a wśród młodzieży i młodych dorosłych w wieku od 15 do 24 lat odnotowuje się dodatkowo 20 tys. nowych zachorowań. Liczba dzieci, które przebyły leczenie choroby nowotworowej, wynosi około 10 tys. Z każdym rokiem liczba tych dzieci będzie się zwiększać dzięki temu, że medycyna potrafi wyleczyć większość z nich. Jest to o tyle ważne, że dzieci te w przyszłości będą wymagały kompleksowego monitorowania pod kątem ewentualnego nawrotu choroby oraz tzw. późnych następstw (3). Prawdopodobieństwo zachorowania na schorzenia onkologiczne wśród dzieci i młodzieży w wieku 1-15 lat waha się od 1:600 do 1:450 badanych. Wiadomo też, że dzieci stanowią jedynie 0,5% wśród nowych zachorowań na chorobę nowotworową w Polsce, zatem tylko 1:200 pacjentów onkologicznych stanowią dzieci i młodzież do 18. roku życia (2).
Cel pracy
Celem artykułu jest omówienie epidemiologii wybranych chorób nowotworowych (zachorowalność i hospitalizacja) dzieci i młodzieży z województwa śląskiego w latach 2010-2019. W artykule uwzględniono: białaczkę limfatyczną (C91), białaczkę szpikową (C92), nowotwór mózgu i ośrodkowego układu nerwowego (D43) oraz chłoniaki nieziarnicze (C82-85).
Materiał i metody
W marcu 2021 roku otrzymano dane o zachorowalności i hospitalizacji (liczby bezwzględne) wybranych chorób nowotworowych wśród dzieci i młodzieży od 0. do 19. roku życia (z podziałem na grupy wiekowe: poniżej 1. roku życia, 1.-4., 5.-14. i 15.-19. r.ż.) z województwa śląskiego. Dane te dotyczą lat 2010-2019 i pochodzą z Narodowego Funduszu Zdrowia – Śląskiego Oddziału w Katowicach. Następnie sporządzono ryciny, które ilustrują zachorowalność i hospitalizację omawianych chorób.
Wyniki i wnioski
W latach 2010, 2011 oraz w 2015 i 2019 wśród noworodków poniżej 1. roku życia występowały pojedyncze przypadki zachorowalności na białaczkę limfatyczną, natomiast w latach 2012-2014 oraz 2016-2018 nie odnotowano żadnej zachorowalności. Zmienny charakter zachorowalności odnotowano w grupie dzieci pomiędzy 1. a 4. rokiem życia. W latach 2010-2014 zachorowalność wzrastała i wynosiła 8 w 2010 roku i 14 w 2014 roku. W latach 2015-2019 zachorowalność malała i wynosiła odpowiednio 9 w 2015 roku i 1 w 2019 roku. W grupie wiekowej pomiędzy 5. a 14. rokiem życia zachorowalność wzrastała pomiędzy 2010 a 2013 roku i wynosiła odpowiednio 30 vs 39. Najmniejsza (26) liczba zachorowalności przypadała na lata w 2016 i 2018. Wśród dzieci i młodzieży pomiędzy 15. a 19. rokiem życia najniższą (9) zachorowalność odnotowano w 2016 roku, a najwyższą (19) w 2019 roku (ryc. 1).
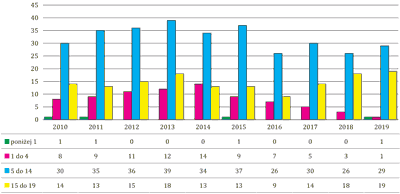
Ryc. 1. Dane z lat 2010-2019 dotyczące zachorowalności na białaczkę limfatyczną dzieci i młodzieży w wieku 0-19 lat (z podziałem na grupy wiekowe) w województwie śląskim. Źródło: opracowanie na podstawie danych z Narodowego Funduszu Zdrowia – Śląskiego Oddziału w Katowicach
Pojedyncze przypadki hospitalizacji na białaczkę limfatyczną wśród noworodków poniżej 1. roku życia odnotowano w 2010, 2011, 2015 i w 2019 roku, natomiast w latach 2012-2014 oraz w 2016-2018 nie odnotowano żadnej hospitalizacji. Wśród grupy wiekowej pomiędzy 1. a 4. rokiem życia najwyższa hospitalizacja występowała w 2014 roku (29), a najniższa (12) w 2016 roku. W grupie wiekowej pomiędzy 5. a 14. rokiem życia hospitalizacja w latach 2010-2016 wykazywała charakter malejący i wynosiła odpowiednio 72 i 37, a w latach 2017-2019 liczba hospitalizowanych pacjentów wzrastała odpowiednio od 42 do 52. Najniższą hospitalizację w grupie wiekowej wśród dzieci i młodzieży pomiędzy 15. a 19. rokiem życia odnotowano w 2010 roku (10), a najwyższą (19) w 2013 roku (ryc. 2).
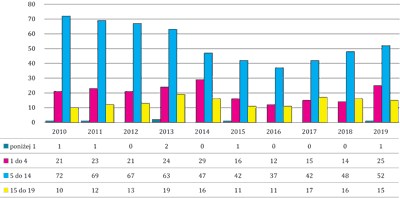
Ryc. 2. Dane z lat 2010-2019 dotyczące hospitalizacji z powodu białaczki limfatycznej dzieci i młodzieży w wieku 0-19 lat (z podziałem na grupy wiekowe) w województwie śląskim. Źródło: opracowanie na podstawie danych z Narodowego Funduszu Zdrowia – Śląskiego Oddziału w Katowicach
Ostre białaczki limfoblastyczne (ALL) są uznawane za białaczki wieku dziecięcego, ponieważ 80% wszystkich przypadków jest rozpoznawanych u dzieci, a tylko 20% u osób dorosłych, wśród których zachorowalność roczna wynosi 1-1,5 na 100 tys. populacji. Według danych pochodzących z rejestrów europejskich roczny wskaźnik zachorowalności na ALL i LBL (chłoniak limfoblastyczny) u osób dorosłych wynosi 1,28 na 100 tys. populacji i wykazuje znaczne zróżnicowanie związane z wiekiem (odpowiednio: 0,53, 1,0 i 1,45 dla populacji w wieku 45-54, 55-74 i 75-99 lat) (4). Liczba nowych zachorowań w populacji dzieci polskich wynosi 220-250 rocznie. Nowotwór ten stanowi heterogenną grupę chorób nowotworowych i cechuje się występowaniem niedojrzałych komórek limfoidalnych w szpiku kostnym, krwi oraz tworzących nacieki w różnych organach (5). Przyczyny pojawienia się ALL nie są do końca poznane. Do wielostopniowego procesu transformacji nowotworowej mogą się przyczyniać różne czynniki. Narażenie się na działanie niektórych substancji chemicznych, takich jak benzen i inne substancje zawarte m.in. w zanieczyszczonym powietrzu, wcześniejsze leczenie cytostatykami lub kontakt z promieniowaniem jonizującym zwiększają ryzyko wystąpienia białaczek. Wśród innych czynników, które mogą wpływać na ryzyko transformacji nowotworowej i wystąpienie ALL, wymienia się:
– czynniki genetyczne (< 5% ALL występuje w zespołach genetycznych, takich jak zespół Downa, zespół Klinefeltera, niedokrwistość Fanconiego czy zespół ataksja-teleangiektazja),
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Hełka M: Nowotwory złośliwe u dzieci i młodzieży na terenie województwa śląskiego. Rev ResCan Treat 2016; 2(1): 18-25.
2. Stachowicz-Stencel T, Krawczyk M, Balcerska A: Wczesna diagnostyka choroby nowotworowej u dzieci. For Med Rodz 2010; 4(6): 431-437.
3. Kowalczyk J: Wprowadzenie do onkologii i hematologii dziecięcej. Warszawa 2011.
4. Arber DA, Orazi A, Hasserjian R et al.: The 2016 revision to the World Health Organization classification of myeloid neoplasms and acute leukemia. Blood 2016; 127: 2391-2405.
5. Derwich K, Zając-Spychała O: Zaburzenia genetyczne w ostrej białaczce limfoblastycznej u dzieci i ich wykorzystanie w praktyce klinicznej. Hematol 2012; 3(3): 221-230.
6. Kaleta M, Zawitkowska J, Kowalczyk JR et al.: Perforacja jelit jako powikłanie chemioterapii ostrej białaczki limfoblastycznej u dzieci – opis dwóch przypadków. Acta Haematol Pol 2019; 50(1): 36-39.
7. Giebel S, Marks DI, Boissel N et al.: Hematopoietic stem cell transplantation for adults with Philadelphia chromosome-negative acute lymphoblastic leukemia in first remission: a position statement of the European Working Group for Adult Acute Lymphoblastic Leukemia (EWALL) and the Acute Leukemia Working Party of the European Society for Blood and Marrow Transplantation (EBMT). Bone Marrow Transplant 2019; 54: 798-809.
8. Matysiak M: Białaczka u dzieci. Pediatr Dypl 2014; 18(1): 23-26.
9. Bień E, Krawczyk M, Balcerska A: Guzy ośrodkowego układu nerwowego u dzieci – trudności diagnostyczne. For Med Rodz 2011; 5(1): 69-75.
10. Van Schoors M, De Paepe AL, Norga K et al.: Family Members Dealing With Childhood Cancer: A Study on the Role of Family Functioning and Cancer Appraisal Front. Psychol 2019; 10: 1405.
11. Styczyński J: Limfadenopatia u dzieci i dorosłych: zasady postępowania diagnostycznego. Acta Haematol Pol 2019; 50(3): 98-102.
12. Warzocha K, Lech-Marańda E: Diagnostyka i leczenie chłoniaków nieziarniczych. Post N Med 2011; 24(7): 567-576.
13. Kapała A, Mężyk E, Kowalczyk A et al.: Maska reumatologiczna chorób nowotworowych u dzieci – obserwacje własne. For Reumatol 2016; 2(3): 130-135.
14. Zatoński W, Wojciechowska U, Didkowska J: Nowotwory złośliwe w Polsce w 2012 roku, Krajowy Rejestr Nowotworów, Centrum Onkologii – Instytut im. Marii Skłodowskiej-Curie, Warszawa 2014.


