Ginekomastia jest to palpacyjnie wyczuwalny, łagodny rozrost tkanki gruczołowej sutka u mężczyzny (1). Wyczuwalna tkanka gruczołowa może dotyczyć jednego lub obu sutków i zwykle umiejscowiona jest koncentrycznie w okolicy zabrodawkowej. Przybiera formę spoistego guzka, czasem bolesnego przy dotyku lub może mieć strukturę podobną do piersi kobiecej, jeśli dochodzi również do przerostu tkanki tłuszczowej i zrębowej. Nadwrażliwość na dotyk występuje zwykle w początkowym okresie powiększania się piersi i dotyczy około 40% pacjentów (2, 3). Rzadkim zjawiskiem jest występowanie wycieku z brodawek sutkowych.
Brodawki sutkowe, ich otoczki i zawiązki gruczołów sutkowych są obecne u osobników obu płci. Powstają z ektodermy około 7 tygodnia życia płodowego. Pod wpływem matczynych hormonów, przechodzących przez łożysko, u noworodków obu płci można zaobserwować przejściowy rozwój gruczołów piersiowych. Mogą one wydzielać niewielkie ilości mleka (4). Po kilku tygodniach części wydzielnicze gruczołów zanikają i pozostają w takim stadium do pokwitania.
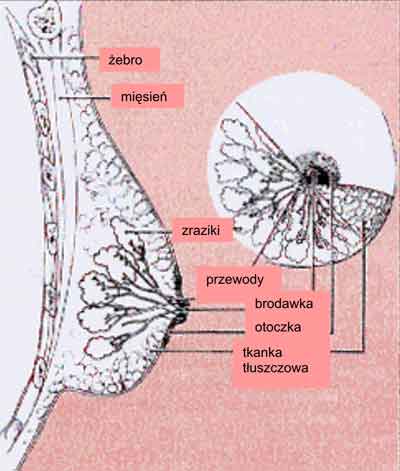
U dziewcząt w okresie dojrzewania płciowego dochodzi do powiększenia gruczołu sutkowego pod wpływem hormonów płciowych. Estrogeny prowadzą do proliferacji tkanki gruczołowej, zaś progesteron jest niezbędny w jej różnicowaniu (5-8). Powstaje 15-25 promieniście ułożonych zrazików. Każdy z nich jest oddzielnym gruczołem pęcherzykowym, wysłanym nabłonkiem jednowarstwowym. Zraziki składają się z licznych rozgałęzionych przewodów mlecznych, z jednej strony zakończonych pęcherzykami wydzielniczymi, z drugiej zaś łączących się w duże przewody mlekonośne. Przewody rozszerzają się w zatoki mleczne w okolicy zabrodawkowej, a następnie uchodzą na brodawce sutkowej (ryc. 1). Zasadniczą część gruczołu sutkowego, poza okresem ciąży i laktacji, stanowi jego zrąb, czyli tkanka tłuszczowa i łączna (4).
Ryc. 1. Schemat budowy gruczołu piersiowego.
Za: www.laparoscopy.com/pleatman/images/breast.gif
U osobników męskich gruczoł sutkowy znajduje się pod hamującym wpływem męskich hormonów płciowych, głównie testosteronu pozostając w stanie szczątkowym (8-10). Pod wpływem różnych czynników u chłopców lub mężczyzn może dochodzić do rozwoju gruczołów piersiowych, czyli ginekomastii.
Pod względem histologicznym wyróżnia się dwa stadia ginekomastii, zależne głównie od czasu jej trwania. W pierwszym okresie rozwoju gruczołów piersiowych następuje proliferacja zrębu i nabłonka gruczołowego przewodów. Przewody ulegają wydłużaniu, podziałom i poszerzeniu. Może towarzyszyć temu obrzęk zrębu oraz ból piersi (mastodynia). Jest to faza aktywna lub „kwitnąca”, która zwykle trwa 6-12 miesięcy. Zmiany mogą wycofać się pod wpływem leczenia, zaprzestania przyjmowania leków wywołujących ginekomastię lub powrotu równowagi hormonalnej. Z czasem stopniowo dochodzi do włóknienia i szkliwienia (hialinizacji) zrębu. Ustaje proliferacja nabłonka przewodów, zmniejsza się liczba przewodów, dochodzi do zaniku tkanki gruczołowej. W tym okresie ustępuje tkliwość gruczołów piersiowych, mogą pozostać utrwalone zmiany włókniste (11-13).
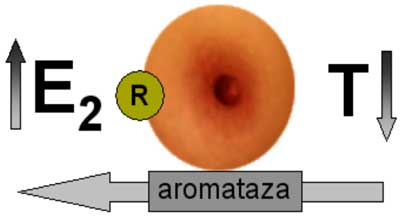
Ginekomastia może być objawem wielu łagodnych i złośliwych chorób. Uważa się, że prowadzą one do zachwiania równowagi pomiędzy działaniem estrogenów i androgenów na tkankę gruczołową sutka, na korzyść estrogenów (ryc. 2).
Ryc. 2. Schemat patogenezy ginekomastii.
T – testosteron, E2 – estradiol, (r) – receptor estrogenowy
Brak równowagi między estrogenami i androgenami może wynikać ze zmniejszonego wytwarzania lub działania testosteronu, albo zwiększonego wytwarzania lub działania estrogenów (3, 14, 15). Szczegółowo przyczyny ginekomastii przedstawiono w tabeli 1.
Tabela 1. Przyczyny ginekomastii.
Hipogonadyzm męski, cechujący się obniżonym poziomem testosteronu, jest częstą przyczyną ginekomastii. Może on mieć charakter pierwotny, jeśli wrodzone lub nabyte uszkodzenie dotyczy jąder. Wtórny hipogonadyzm przebiega z obniżonym stężeniem gonadotropin. Wynika z patologii dotyczących przysadki i podwzgórza lub bywa uwarunkowany genetycznie, jak np. zespół Kallmana (16-18). Rzadziej do niedoboru testosteronu prowadzą wrodzone zaburzenia jego syntezy (19, 20). Zmniejszone działanie testosteronu, przy jego prawidłowym lub nawet podwyższonym stężeniu, może być związane z zaburzoną funkcją receptora androgenowego (21).
Nadmiar estrogenów w surowicy zdarza się stosunkowo rzadko, natomiast uważa się, że może dochodzić do wzrostu stężenia estrogenów obwodowo, w obrębie tkanek, w tym tkanki sutka (14). Do zwiększonej konwersji androgenów do estrogenów prowadzą procesy fizjologiczne, takie jak starzenie (22, 23) lub patologiczne, które wynikają ze zwiększonej aktywności aromatazy. Stan taki obserwuje się w otyłości. Wzrasta wówczas ilość tkanki tłuszczowej, w której jest aktywna aromataza (22). Zwiększona aktywność aromatazy występuje również w niektórych chorobach nowotworowych (24-32), w zespołach uwarunkowanych genetycznie (33-38), nadczynności tarczycy (39) i prawdopodobnie może przyczyniać się do ginekomastii idiopatycznej (40, 41). Wzrost stężenia estrogenów w surowicy może również wiązać się z ich spożyciem lub wchłanianiem się przez skórę (42-46).
Istnieją także hipotezy zakładające, że u niektórych mężczyzn może dochodzić do nasilonego działania prawidłowych stężeń estrogenów. Mogłoby to być spowodowane wrodzoną nadwrażliwością tkanki gruczołowej piersi na działanie estrogenów (3).
W regulacji wzrostu i różnicowania tkanek sutka, poza hormonami płciowymi, biorą prawdopodobnie udział również inne hormony i czynniki wzrostowe. W tkankach sutka pobranych od mężczyzn z ginekomastią, stwierdzano poza receptorami dla estrogenów, progesteronu i androgenów (47-52), również receptory dla prolaktyny (PRL), hormonu wzrostu (GH), hormonu luteinizującego (LH) i gonadotropiny kosmówkowej (hCG) (8, 53, 54). Obserwowano też zwiększoną proliferację tkanki gruczołowej piersi i rozwój ginekomastii pod wpływem GH (55, 56).
Prolaktyna, kortyzol i tyroksyna wpływają na rozwój ginekomastii w sposób pośredni. Hiperprolaktynemia i hiperkortyzolemia prowadzą do hipogonadyzmu (57, 58). Nadmierne stężenia PRL zaburzają pulsacyjne wydzielania podwzgórzowego GnRH, hamują wydzielanie gonadotropin, a w konsekwencji obniżają produkcję testosteronu (16). Tyroksyna poza nasilaniem aromatyzacji, zwiększa także stężenie białka wiążącego hormony płciowe (SHBG), przez co zmniejsza pulę wolnego testosteronu (14, 59). Stężenie wolnego testosteronu jest również obniżone w pierwotnej niedoczynności tarczycy (60), dlatego zarówno nadczynność, jak i niedoczynność tarczycy mogą prowadzić do ginekomastii.
Poza zaburzeniami endokrynologicznymi, ginekomastię obserwuje się w różnych chorobach przewlekłych, takich jak marskość wątroby, niewydolność nerek, zakażenie HIV oraz w chorobach neurologicznych (61-65).
W praktyce klinicznej częstą przyczyną ginekomastii jest stosowanie różnorodnych leków i używek m.in. wpływających na równowagę hormonalną androgenów i estrogenów. W tabeli 2 wymieniono substancje, które mogą wywoływać ginekomastię i ich prawdopodobne mechanizmy działania (3, 56, 66-88).
Tabela 2. Leki i inne substancje wywołujące ginekomastię.
Częstość występowania ginekomastii szacuje się na około 30% populacji dorosłych mężczyzn (11, 89-94). Może wystąpić w każdym wieku, lecz w okresie noworodkowym, dojrzewania płciowego i starzenia przemijające powiększenie gruczołów piersiowych dotyczy nawet 69% badanych (3, 91, 95-99).
Ginekomastia u noworodków występuje w pierwszych tygodniach życia. Większość ma wyczuwalne gruczoły piersiowe, a około 30-40% jawną ginekomastię, czasem z laktacją. Jest to zależne od wpływu na płód, w czasie ciąży, matczynych i łożyskowych estrogenów. Zwykle mija bez powikłań (3, 100).
Kolejny szczyt występowania ginekomastii przypada średnio na 13-14 rok życia. Jest to powszechny problem, dotyczący nawet 65% dojrzewających chłopców, związany ze zmianami hormonalnymi towarzyszącymi pokwitaniu. W ponad 90% przypadków ustępuje samoistnie, średnio w ciągu 1-1,5 roku (95-97). Podejrzewa się, że główną rolę odgrywa zaburzenie równowagi między estrogenami i androgenami. Wzrost stężeń gonadotropin w wieku pokwitania może stymulować komórki Leydiga do nadmiernego wydzielania w pierwszej kolejności estrogenów i ich prekursorów w stosunku do testosteronu. Dochodzi do przewagi estrogenów, których poziom zaczyna wzrastać i osiąga wartości typowe dla dorosłych mężczyzn wcześniej, niż poziom testosteronu (3, 14, 96). Niedobór androgenów nadnerczowych, takich jak androstendion i siarczan dehydroepiandrosteronu, lub ich nadmierna obwodowa konwersja do estrogenów, również mogą sprzyjać rozwojowi przemijającej ginekomastii w wieku dojrzewania (98). Istnieją też doniesienia o niższym stężeniu wolnego testosteronu u chłopców, u których rozwija się ginekomastia (97).
Trzecią grupą narażoną na częste występowanie powiększenia gruczołów piersiowych są mężczyźni po 50 roku życia (14, 95). W tym wieku szczególnie często przyczynami ginekomastii są hipogonadyzm związany z wiekiem (tzw. andropauza), zażywane leki, otyłość i schorzenia ogólnoustrojowe. Zwiększa się również produkcja estrogenów związana ze zwiększającą się wraz z wiekiem aktywnością aromatazy (22, 23).
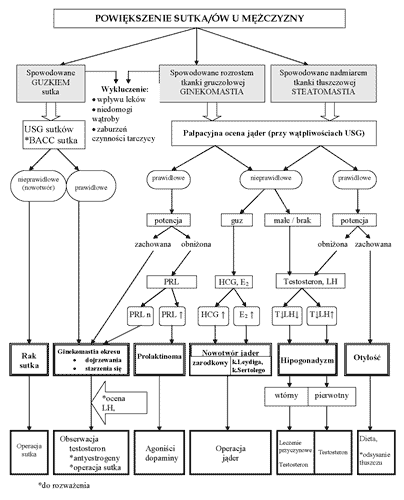
Standardy postępowania w ginekomastii przyjęte przez Polskie Towarzystwo Endokrynologiczne przedstawiono na rycinie 4 (101). W czasie badania pacjenta z ginekomastią bardzo istotne jest dokładne zebranie wywiadów dotyczących stosowanych leków, spożycia alkoholu, chorób przewlekłych, objawów niewydolności nerek lub wątroby, zaburzeń czynności tarczycy oraz osłabienia popędu płciowego i zaburzeń erekcji (3, 101). Należy zbadać palpacyjnie gruczoły piersiowe i jądra, ocenić drugorzędowe cechy płciowe – proporcje ciała, stan owłosienia płciowego oraz ocenić stopień otyłości. W przypadkach ginekomastii jednostronnej, jeśli istnieje podejrzenie zmiany ogniskowej lub są trudności w jednoznacznym rozpoznaniu ginekomastii bardzo przydatne jest badanie ultrasonograficzne (102-104). Rzadziej wykonuje się mammografię, która jest badaniem bardzo czułym w wykrywaniu raka piersi i w związku z tym polecana głównie u starszych mężczyzn z takim podejrzeniem klinicznym (105, 106).
Ryc. 4. Algorytm postępowania w ginekomastii i procedury diagnostyczne i terapeutyczne.
Za: Zgliczyński W. Ginekomastia. [W]: Standardy Endokrynologii (Zgliczyński S, Zgliczyński W. red.), Studio Pin, 2002: 113-115
Ginekomastię najczęściej należy różnicować ze steatomastią, zwaną też lipomastią. Jest to łagodne powiększenie sutków spowodowane nadmiernym odkładaniem tkanki tłuszczowej. Występuje zwykle u otyłych mężczyzn. W badaniu klinicznym pierś ma bardziej miękką konsystencję. Badanie ultrasonograficzne lub mammograficzne potwierdzi obecność wyłącznie tkanki tłuszczowej.
1. Zgliczyński W: Ginekomastia. [W]: XII Jesienna Szkoła Endokrynologii 2006; 105-107.
2. Braunstein GD: Gynecomastia. [W]: Basic & Clinical Endocrinology (Greenspan FS, Gardner DG, red), 6th Edition, McGraw-Hill, 2001; 446-448.
3. Braunstein GD: Gynecomastia. N. Engl. J. Med., 1993; 328: 490-495.
4. Sawicki W: Gruczoł sutkowy. [W]: Histologia. PZWL 1997; 503-506.
5. Jakubik J: Najczęstsze choroby i zaburzenia rozwojowe piersi u dzieci i młodych kobiet. Współcz. Onkol., 2004; 8, 6: 288-295.
6. Russo J, Russo IH: Development of the human breast. Maturitas, 2004; 49, 1: 2-15.
7. Couse JF, Korach KS: Estrogen Receptor Null Mice: What Have We Learned and Where Will They Lead Us? Endocr. Rev., 1999; 20: 358-417.
8. Li X, Warri A, et al.: Mammary gland development in transgenic male mice expressing human P450 aromatase. Endocrinology, 2002; 143, 10: 4074-83.
9. Gilbert SF: The mechanisms of breast development. [W]: Developmental Biology, 7th Edition, Sinauer Associates, 2003.
10. Kratochwil K, Schwartz P: Tissue interaction in androgen response of embryonic mammary rudiment of mouse: identification of target tissue for testosterone. Proc. Natl. Acad. Sci. USA, 1976; 73, 11: 4041-4044.
11. Griffin JE, Wilson JD: Abnormalities in estrogen metabolism. [W]: Williams Textbook of Endocrinology, 10th Edition, Saunders 2003; 741-746.
12. Kono S, et al.: Immunohistochemical study of the relationship between Ki-67 labeling index of proliferating cells of gynecomastia, histological phase and duration of disease. Pathol. Int. 2006; 56, 11: 655-658.
13. Michels LG, et al.: Radiography of gynecomastia and other disorders of the male breast. Radiology 1977; 122, 1: 117-122.
14. Braunstein GD: Aromatase and gynecomastia. Endocrine-Related Cancer 1999; 6: 315-324.
15. Ismail AAA, Barth JH: Endocrinology of gynecomastia. Ann. Clin. Biochem., 2001; 38: 596-607.
16. Bhasin S, Jameson JL: Disorders of the testes and male reproductive system. W: Harrison´s Principles of Internal Medicine, 16th Edition; McGraw-Hill 2005; 2185-2197.
17. Braunstein GD: Jądra. [W]: Endokrynologia ogólna i kliniczna. Greenspan FS, Gardner DG. Wyd. I pol. (Lewiński A. red), Czelej, Lublin 2004; 453-485.
18. Zgliczyński W, Stopińska-Głuszak U: Hipogonadyzm u mężczyzn. [W]: Standardy Endokrynologii (Zgliczyński S, Zgliczyński W. red.), Studio Pin, 2002; 109-111.
19. Simard J, et al.: Molecular basis of congenital adrenal hyperplasia due to 3 beta-hydroxysteroid dehydrogenase deficiency. Mol. Endocrinol., 1993; 7: 716-728.
20. Castro-Magana M, et al.: Male hypogonadism with gynecomastia caused by late-onset deficiency of testicular 17-ketosteroid reductase. N. Engl. J. Med., 1993; 328, 18: 1297-1301.
21. Jenster G, et al.: Molecular basis of androgen insensitivity. Steroids 1996; 61, 4: 172-175.
22. Cleland WH, et al.: Effects of aging and obesity on aromatase activity of human adipose cells. J. Clin. Endocrinol. Metab., 1985; 60: 174-177.
23. Bulun SE, Simpson ER: Competitive RT-PCR analysis indicates levels of aromatase cytochrome P450 transcripts in adipose tissue of buttocks, thighs, and abdomen of women increase with advancing age. J. Clin. Endocrinol. Metab., 1994; 78: 428-432.
24. Bulun SE, et al.: Endocrine disorders associated with inappropriately high aromatase expression. J. Steroid. Biochem. Mol. Biol., 1997; 61, 3-6: 133-139.
25. Coen P, et al.: An aromatase-producing sex-cord tumor resulting in prepubertal gynecomastia. N. Engl. J. Med., 1991; 324, 5: 334-335.
26. Duparc C, et al.: An oestrogen-producing seminoma responsible for gynaecomastia. Horm. Metab. Res., 2003; 35, 5: 324-329.
27. Berensztein E, et al.: Testicular steroid biosynthesis in a boy with a large cell calcifying Sertoli cell tumor producing prepubertal gynecomastia. Steroids 1995; 60, 2: 220-225.
28. Watanabe T, et al.: Estrogen secreting adrenal adenocarcinoma in an 18-month-old boy: aromatase activity, protein expression, mRNA and utilization of gonadal type promoter. Endocr. J. 2000; 47, 6: 723-730.
29. Fukai N, et al.: A case of estrogen-secreting adrenocortical carcinoma with subclinical Cushing´s Syndrome. Endocr. J. 2006; 53, 2: 237-245.
30. Agarwal VR, et al.: Molecular basis of severe gynecomastia associated with aromatase expression in a fibrolamellar hepatocellular carcinoma. J. Clin. Endocrinol. Metab., 1998; 83, 5): 1797-1800.
31. Yaturu S, et al.: Gynecomastia attributable to human chorionic gonadotropin-secreting giant cell carcinoma of lung. Endocr. Pract., 2003; 9, 3: 233-235.
32. Santen RJ, et al.: Marked heterogeneity of aromatase activity in human malignant melanoma tissue. Eur. J. Cancer Clin. Oncol., 1988; 24, 12: 1811-1816.
33. Berkovitz GD, et al.: Familial gynecomastia with increased extraglandular aromatization of plasma carbon19-steroids. J. Clin. Invest., 1985; 75: 1763-1769.
34. Leiberman E, Zachmann M: Familial adrenal feminization probably due to increased steroid aromatization. Horm. Res., 1992; 37, 3: 96-102.
35. Stratakis CA, et al.: The aromatase excess syndrome is associated with feminization of both sexes and autosomal dominant transmission of aberrant P450 aromatase gene transcription. J. Clin. Endocrinol. Metab., 1998; 83: 1348-1357.
36. Shozu M, et al.: Estrogen excess associated with novel gain-of-function mutations affecting the aromatase gene. N. Engl. J. Med., 2003; 348: 1855-1865.
37. Martin RM, et al.: Familial hyperestrogenism in both sexes: clinical, hormonal, and molecular studies of two siblings. J. Clin. Endocrinol. Metab., 2003; 88, 7: 3027-3034.
38. Binder G, et al.: Dominant transmission of prepubertal gynecomastia due to serum estrone excess: hormonal, biochemical, and genetic analysis in a large kindred. J. Clin. Endocrinol. Metab., 2005; 90, 1: 484-92.
39. Southren AL, et al.: The conversion of androgens to estrogens in hyperthyroidism. J. Clin. Endocrinol. Metab., 1974; 38, 2: 207-214.
40. Bulard J, et al.: Increased aromatase activity in pubic skin fibroblasts from patients with isolated gynecomastia. J. Clin. Endocrinol. Metab., 1987; 64, 3: 618-623.
41. Irahara N, et al.: Possible involvement of aromatase overexpression induced by cyclo-oxygenase-2 in the pathogenesis of idiopathic gynecomastia. Endocr. Res., 2005; 31, 3: 219-227.
42. Fara GM, et al.: Epidemic of breast enlargement in an Italian school. Lancet 1979; 2, 8137: 295-297.
43. Kimball AM, et al.: Gynaecomastia among children in Bahrain. Lancet 1981; 1, 8221: 671-672.
44. Felner EI, White PC: Prepubertal gynecomastia: indirect exposure to estrogen cream. Pediatrics 2000; 105, 4: E55.
45. Gottswinter JM, et al.: Gynecomastia caused by estrogen containing hair lotion. J. Endocrinol. Invest., 1984; 7, 4: 383-386.
46. DiRaimondo CV, et al.: Gynecomastia from exposure to vaginal estrogen cream. N. Engl. J. Med., 1980; 302, 19: 1089-1090.
47. Sasano H, et al.: Aromatase and steroid receptors in gynecomastia and male breast carcinoma: an immunohistochemical study. J. Clin. Endocrinol. Metab. 1996; 81, 8: 3063-3067.
48. Pensler JM, et al.: Estrogen and progesterone receptors in gynecomastia. Plast. Reconstr. Surg. 2000; 106, 5: 1011-1013.
49. Calzada L, et al.: Measurement of androgen and estrogen receptors in breast tissue from subjects with anabolic steroid-dependent gynecomastia. Life Sci 2001; 69, 13: 1465-1469.
50. Pacheco MM, et al.: Steroid hormone receptors in male breast diseases. Anticancer Res., 1986; 6, 5: 1013-1017.
51. Bicikova M, et al.: Estrogen receptors in male gynecomastia. Endocrinol. Exp., 1989; 23, 3: 213-216.
52. Lee KO, et al.: Oestrogen and progesterone receptors in men with bilateral or unilateral pubertal macromastia. Clin Endocrinol (Oxf) 1990; 32, 1: 101-105.
53. Mertani HC, et al.: Cellular expression of growth hormone and prolactin receptors in human breast disorders. Int. J. Cancer 1998; 79, 2: 202-211.
54. Carlson HE, et al.: Presence of luteinizing hormone/human chorionic gonadotropin receptors in male breast tissues. J. Clin. Endocrinol. Metab., 2004; 89, 8: 4119-4123.
55. Mertani HC, et al.: Growth hormone treatment induces mammary gland hyperplasia in aging primates. Nat. Med., 1997; 3, 10: 1141-4.
56. Malozowski S, Stadel BV: Prepubertal gynecomastia during growth hormone therapy. J. Pediatr., 1995; 126, 4: 659-661.
57. Carter JN, et al.: Prolactin-screening tumors and hypogonadism in 22 men. N. Engl. J. Med., 1978; 299, 16: 847-852.
58. Baranowska B, et al.: Different hypogonadism mechanism in men and women suffering from Cushing´s disease. Endokrynol. Pol., 1981; 32, 2: 125-135.
59. Kidd GS, et al.: The hypothalamic-pituitary-testicular-axis in thyrotoxicosis. J. Clin. Endocrinol. Metab., 1979; 48: 798-802.
60. Meikle AW: The interrelationships between thyroid dysfunction and hypogonadism in men and boys. Thyroid 2004; 14 Suppl. 1: S17-25.
61. Cavanaugh J, et al.: Gynecomastia and cirrhosis of the liver. Arch. Intern. Med., 1990; 150, 3: 563-565.
62. Lindsay RM, et al.: Gynaecomastia in chronic renal failure. BMJ. 1967;4:779-780.
63. Pantanowitz L, Connolly JL: Pathology of the breast associated with HIV/AIDS. Breast J. 2002; 8, 4: 234-243.
64. Sperfeld AD, et al.: X-linked bulbospinal neuronopathy: Kennedy disease. Arch. Neurol., 2002; 59, 12: 1921-1926.
65. Heruti RJ, et al.: Gynecomastia following spinal cord disorder. Arch. Phys. Med. Rehabil., 1997; 78, 5: 534-537.
66. Thompson DF, Carter JR: Drug-induced gynecomastia. Pharmacotherapy 1993; 13, 1: 37-45.
67. Stoffer SS, et al.: Digoxin and abnormal serum hormone levels. JAMA 1973; 225, 13: 1643-1644.
68. Dobs A, Darkes MJ: Incidence and management of gynecomastia in men treated for prostate cancer. J. Urol., 2005; 174, 5: 1737-1742.
69. Burgues S, Calderon MD: Subcutaneous self-administration of highly purified follicle stimulating hormone and human chorionic gonadotrophin for the treatment of male hypogonadotrophic hypogonadism. Spanish Collaborative Group on Male Hypogonadotropic Hypogonadism. Hum. Reprod., 1997; 12, 5: 980-986.
70. Grosso DS, et al.: Ketoconazole inhibition of testicular secretion of testosterone and displacement of steroid hormones from serum transport proteins. Antimicrob Agents Chemother 1983; 23, 2: 207-212.
71. Fagan TC, et al.: Metronidazole-induced gynecomastia. JAMA 1985; 254, 22: 3217.
72. Aguirre MA, et al.: Gynecomastia and sexual impotence associated with methotrexate treatment. J. Rheumatol., 2002; 29, 8: 1793-1794.
73. Higano CS: Side effects of androgen deprivation therapy: monitoring and minimizing toxicity. Urology. 2003; 61, 2 Suppl. 1: 32-8.
74. Brogden RN, Clissold SP: Flutamide. A preliminary review of its pharmacodynamic and pharmacokinetic properties, and therapeutic efficacy in advanced prostatic cancer. Drugs 1989; 38, 2: 185-203.
75. Tay MH, et al.: Finasteride and bicalutamide as primary hormonal therapy in patients with advanced adenocarcinoma of the prostate. Ann. Oncol., 2004; 15, 6: 974-978.
76. Galbraith RA, Michnovicz JJ: The effects of cimetidine on the oxidative metabolism of estradiol. N. Engl. J. Med., 1989; 321, 5: 269-274.
77. Garcia Rodriguez LA, Jick H: Risk of gynaecomastia associated with cimetidine, omeprazole, and other antiulcer drugs. BMJ 1994; 308, 6927: 503-506.
78. Santucci L, et al.: Gynecomastia during omeprazole therapy. N. Engl. J. Med., 1991; 324, 9: 635.
79. Wu FC, et al.: Effects of testosterone enanthate in normal men: experience from a multicenter contraceptive efficacy study. World Health Organization Task Force on Methods for the Regulation of Male Fertility. Fertil Steril 1996; 65, 3: 626-636.
80. O´Sullivan AJ, et al.: Anabolic-androgenic steroids: medical assessment of present, past and potential users. Med. J. Aust., 2000; 173, 6: 323-327.
81. Pitt B, et al.: The effect of spironolactone on morbidity and mortality in patients with severe heart failure. Randomized Aldactone Evaluation Study Investigators. N. Engl. J. Med., 1999; 341, 10: 709-717.
82. Rose LI, et al.: Pathophysiology of spironolactone-induced gynecomastia. Ann. Intern. Med., 1977; 87, 4: 398-403.
83. Mosenkis A, Townsend RR: Gynecomastia and antihypertensive therapy. J. Clin. Hypertens (Greenwich) 2004; 6, 8: 469-470.
84. Marken PA, et al.: Management of psychotropic-induced hyperprolactinemia. Clin. Pharm., 1992; 11, 10: 851-856.
85. Rahim S, et al.: A case-control study of gynecomastia in HIV-1-infected patients receiving HAART. AIDS Read 2004; 14, 1: 23-4, 29-32, 35-40.
86. Nakamura Y, et al.: Gynaecomastia induced by angiotensin converting enzyme inhibitor. BMJ 1990; 300, 6723: 54.1.
87. Harmon J, Aliapoulios MA: Gynecomastia in marijuana users. N. Engl. J. Med., 1972; 287: 936.
88. Noth RH, Walter RM Jr. The effects of alcohol on the endocrine system. Med. Clin. North. Am., 1984; 68, 1: 133-146.
89. Carlson HE. Gynecomastia. N. Engl. J. Med., 1980; 303: 795-799.
90. Nuttall FQ: Gynecomastia as a physical finding in normal men. J. Clin. Endocrinol. Metab., 1979; 48: 338-340.
91. Niewoehner CB, Nuttall FQ: Gynecomastia in a hospitalized male population. Am. J. Med. 1984; 77: 633-638.
92. Williams MJ: Gynecomastia: its incidence, recognition and host characterization in 447 autopsy cases. Am. J. Med., 1963; 34: 103-112.
93. Zgliczyński W, Widłak J: Ginekomastia. Pol. Tyg. Lek., 1989; 2-24; 44, 49-52: 973-976.
94. Czajka I, Zgliczyński W: Ginekomastia – patogeneza, rozpoznawanie i leczenie. Endokrynol. Pol., 2005; 56, 3: 269-277.
95. Nydick M, et al.: Gynecomastia in adolescent boys JAMA 1961; 178: 449-454.
96. Lee PA: The relationship of concentrations of serum hormones to pubertal gynecomastia. J. Pediatr., 1975; 86: 212-215.
97. Biro FM, et al.: Hormonal studies and physical maturation in adolescent Gynecomastia. J. Pediatr., 1990; 116: 450-455.
98. Moore DC, et al.: Hormonal changes during puberty: V. Transient pubertal gynecomastia: abnormal androgen-estrogen ratios. J. Clin. Endocrinol. Metab., 1984; 58, 3: 492-499.
99. Einav-Bachar R, et al.: Prepubertal gynaecomastia: aetiology, course and outcome. Clin. Endocrinol. (Oxf) 2004; 61, 1: 55-60.
100. Schmidt IM, et al.: Gender difference in breast tissue size in infancy: correlation with serum estradiol. Pediatr. Res., 2002; 52, 5: 682-686.
101. Zgliczyński W. Ginekomastia. [W]: Standardy Endokrynologii (Zgliczyński S, Zgliczyński W. red.), Studio Pin, 2002: 113-115.
102. Zgliczyński W: Co ultrasonografista powinien wiedzieć o ginekomastii? Ultrasonografia 2006; 27: 9-13.
103. Caruso G, et al.: High-frequency ultrasound in the study of male breast palpable masses. Radiol. Med., (Torino) 2004; 108, 3: 185-193.
104. Garcia CJ, et al.: Breast US in children and adolescents. Radiographics 2000; 20, 6: 1605-1612.
105. Evans GF, et al.: The diagnostic accuracy of mammography in the evaluation of male breast disease. Am. J. Surg., 2001; 181, 2: 96-100.
106. Cooper RA, et al.: Mammography in men. Radiology 1994; 191, 3: 651-656.
107. Gunhan-Bilgen I, et al.: Male breast disease: clinical, mammographic, and ultrasonographic features. Eur. J. Radiol., 2002; 43, 3: 246-255.
108. Kruś S, et al.: Guzy sutka. [W]: Patomorfologia kliniczna (Kruś S, Skrzypek-Fakhoury E. ed.) PZWL 1996: 725.
109. Westenend PJ, Jobse C: Evaluation of fine-needle aspiration cytology of breast masses in males. Cancer 2002; 96, 2: 101-104.
110. Weiss JR, et al.: Epidemiology of male breast cancer. Cancer Epidemiol. Biomarkers Prev., 2005; 14, 1: 20-6.
111. Large DM, Anderson DC: Twenty-four hour profiles of circulating androgens and oestrogens in male puberty with and without gynaecomastia. Clin. Endocrinol. (Oxf). 1979; 11, 5: 505-21.
112. Ersoz H, et al.: Causes of gynaecomastia in young adult males and factors associated with idiopathic gynaecomastia. Int. J. Androl., 2002; 25, 5: 312-316.
113. Rajendran KG, et al.: Steroid biosynthetic potential of gynaecomastic tissue in man. Horm. Res., 1975; 6, 5-6: 329-35.
114. Jameel JK, et al.: Gynaecomastia and the plant product „Tribulis terrestris”. Breast 2004; 13, 5: 428-430.
115. Gray SL, et al.: Mycotoxins in root extracts of American and Asian ginseng bind estrogen receptors alpha and beta. Exp. Biol. Med., (Maywood) 2004; 229, 6: 560-568.
116. Brody SA, Loriaux DL: Epidemic of gynecomastia among haitian refugees: exposure to an environmental antiandrogen. Endocr. Pract., 2003; 9, 5: 370-375.
117. Moringa H, et al.: A benzimidazole fungicide, benomyl, and its metabolite, carbendazim, induce aromatase activity in a human ovarian granulose-like tumor cell line (KGN). Endocrinology 2004; 145, 4: 1860-1869.
118. Dundar B, et al.: Leptin levels in boys with pubertal gynecomastia. J. Pediatr. Endocrinol. Metab., 2005; 18, 10: 929-934.
119. Zitzmann M, et al.: X-chromosome inactivation patterns and androgen receptor functionality influence phenotype and social characteristics as well as pharmacogenetics of testosterone therapy in Klinefelter patients. J. Clin. Endocrinol. Metab., 2004; 89: 6208-6217.
120. Grino PB, et al.: A mutation of the androgen receptor associated with partial androgen resistance, familial gynecomastia, and fertility. J. Clin. Endocrinol. Metab., 1988; 66: 754-761.
121. Braunstein GD: Gynecomastia. W: Encyclopedia of Endocrine Diseases. (Luciano Martini ed), Elsevier Science & Technology Books 2004; 422-425.
122. Fruhstorfer BH, Malata CM: A systematic approach to the surgical treatment of gynaecomastia. Br. J. Plast. Surg., 2003; 56, 3: 237-246.
123. Rohrich RJ, et al.: Classification and management of gynecomastia: defining the role of ultrasound-assisted liposuction. Plast. Reconstr. Surg., 2003; 111, 2: 909-923; discussion 924-5.
124. Steele SR, et al.: Gynecomastia: complications of the subcutaneous mastectomy. Am. Surg., 2002; 68, 2: 210-213.
125. Widmark A, et al.: Does prophylactic breast irradiation prevent antiandrogen-induced gynecomastia? Evaluation of 253 patients in the randomized Scandinavian trial SPCG-7/SFUO-3. Urology 2003; 61, 1: 145-151.
126. Volpi R, et al.: Extraprostatic complications of testosterone replacement therapy. J. Endocrinol. Invest., 2005; 28, 11 Suppl. Proceedings: 75-7.
127. Swerdloff RS, Wang C: Dihydrotestosterone: a rationale for its use as a non-aromatizable androgen replacement therapeutic agent. Baillieres Clin. Endocrinol. Metab., 1998; 12, 3: 501-506.
128. Kuhn J-M, et al.: Studies on the treatment of idiopathic gynaecomastia with percutaneous dihydrotestosterone. Clin. Endocrinol., (Oxf) 1983; 19: 513-520.
129. Eberle AJ, et al.: Treatment of persistent pubertal gynecomastia with dihydrotestosterone heptanoate. J. Pediatr., 1986; 109, 1: 144-9.
130. Ting AC, et al.: Comparison of tamoxifen with danazol in the management of idiopathic gynecomastia. Am. Surg., 2000; 66:38-40.
131. Jones DJ, et al.: A comparison of danazol and placebo in the treatment of adult idiopathic gynaecomastia: results of a prospective study in 55 patients. Ann. R. Coll. Surg. Engl., 1990; 72: 296-8.
132. Buckle R: Danazol therapy in gynaecomastia; recent experience and indications for therapy. Postgrad. Med. J., 1979; 55 Suppl. 5: 71-78.
133. LeRoith D, et al.: The effect of clomiphene citrate on pubertal gynaecomastia. Acta. Endocrinol. (Copenh). 1980; 95, 2: 177-80.
134. Plourde PV, et al.: Clomiphene in the treatment of adolescent gynecomastia. Clinical and endocrine studies. Am. J. Dis. Child., 1983; 137, 11: 1080-2.
135. Mandava U, et al.: Aromatase overexpression transgenic mice model: cell type specific expression and use of letrozole to abrogate mammary hyperplasia without affecting normal physiology. J. Steroid. Biochem. Mol. Biol., 2001; 79, 1-5: 27-34.
136. Li X, et al.: Multiple structural and functional abnormalities in the p450 aromatase expressing transgenic male mice are ameliorated by a p450 aromatase inhibitor. Am. J. Pathol., 2004; 164, 3: 1039-1048.
137. Rhoden EC, Morgentaler A: Treatment of testosterone-induced gynecomastia with the aromatase inhibitor, anastrozol. Int. J. Impot. Res., 2004; 16, 1: 95-97.
138. Riepe FG, et al.: Treatment of pubertal gynecomastia with the specific aromatase inhibitor anastrozole. Horm. Res., 2004; 62, 3: 113-118.
139. Plourde PV, et al.: Safety and efficacy of anastrozol for the treatment of pubertal gynecomastia: a randomized, double-blind, placebo-controlled trial. J. Clin. Endocrinol. Metab., 2004; 89, 9: 4428-4433.
140. Boccardo F, et al.: Evaluation of tamoxifen and anastrozole in the prevention of gynecomastia and breast pain induced by bicalutamide monotherapy of prostate cancer. J. Clin. Oncol., 2005; 23, 4: 808-815.
141. Hanavadi S, et al.: The role of tamoxifen in the management of gynaecomastia. Breast 2006; 15, 2: 276-280.
142. Khan HN, et al.: Management of physiological gynaecomastia with tamoxifen. Breast 2004; 13, 1: 61-65.
143. McDermott MT, et al.: Tamoxifen therapy for painful idiopathic gynecomastia. South Med. J., 1990; 83, 11: 1283-1285.
144. Alagaratnam TT: Idiopathic gynecomastia treated with tamoxifen: a preliminary report. Clin. Ther., 1987; 9, 5: 483-487.
145. Parker LN, et al.: Treatment of gynecomastia with tamoxifen: a double-blind crossover study. Metabolism 1986; 35, 8: 705-708.
146. Lawrence SE, et al.: Beneficial effects of raloxifene and tamoxifen in the treatment of pubertal gynecomastia. J. Pediatr., 2004; 145, 1: 71-76.