© Borgis - Postępy Nauk Medycznych 3/2008, s. 211-218
*Małgorzata Godziejewska-Zawada
Postępy w rozpoznawaniu i leczeniu cukrzycy typu 2
Progress in diagnosis and therapy of type 2 diabetes
Klinika Endokrynologii Centrum Medycznego Kształcenia Podyplomowego w Warszawie
Kierownik Kliniki Endokrynologii: prof. CMKP dr hab. med. Wojciech Zgliczyński
Streszczenie
Cukrzyca typu 2 jest rosnącym problemem klinicznym u osób w każdym wieku. Wpływa na to wiele czynników, między innymi starzenie się populacji oraz zmiany stylu życia, w tym zmiana nawyków żywieniowych oraz łatwa dostępność pokarmów bogatych w tłuszcz i węglowodany proste. Najlepsze wyniki daje zapobieganie cukrzycy poprzez wdrożenie terapii niefarmakologicznej (diety i wysiłku fizycznego) u osób z zaburzeniami gospodarki węglowodanowej. Niezbędne jest też dbanie o wczesne wykrycie choroby – u osób z czynnikami ryzyka miażdżycy (otyłość, dyslipidemia, nadciśnienie tętnicze) stężenie glukozy na czczo powinno być badane raz w roku. Jeżeli już dojdzie do rozwinięcia się cukrzycy, należy dążyć do jak najlepszego wyrównania glikemii, gdyż takie postępowanie pozwala na zapobieganie powikłaniom typowym dla tej choroby. Ścisłe wyrównywanie glikemii zmniejsza także częstość powikłań ze strony układu krążenia. Należy pamiętać o postępującym charakterze cukrzycy typu 2 i odpowiednim stopniowaniu terapii przez dołączenie nowych leków lub zwiększanie dawek leków już stosowanych. W obu typach cukrzycy niezbędna jest systematyczna samokontrola glikemii oraz wykonywanie raz w roku badania narządu wzroku i badań laboratoryjnych oceniających poziom lipidów i czynność nerek. Usprawnieniem terapii są leki o przedłużonym uwalnianiu, analogi insuliny oraz, być może wkrótce, nowe sposoby podawania insuliny. Być może w niedalekiej przyszłości będą dostępne w Polsce leki łączone, które ułatwią przestrzeganie zaleceń lekarskich.
Summary
Type 2 diabetes is the rising clinical problem in every age. Aging and life style changes are important factors in the rapid worldwide rise of prevalence of type 2 diabetes. The best results in preventing diabetes can be achieved by behavioral therapy (exercises and diet) in prediabetes state. Very important is early diagnosis. In persons with risk factors of atherosclerosis (obesity, dyslipidemia, hypertension) fasting plasma glucose should be measured once a year. After diagnosis the plasma glucose levels should be as close to a normal range as possible because it allows to prevent or slow the progression of complications.
Tight control lowers the risk of microvascular and macrovascular complications. We should remember about the progressive character of type 2 diabetes and of the need of graduate the therapy by adding other drugs or increasing the dose of using drugs. In type 2 diabetes very important is also the glucose self monitoring and eye fund control as well as laboratory testing for lipid and creatinine levels once a year. The facilitation of therapy are drugs of modified releasing, insulin analogs, pumps, new ways of insulin delivery and combine drugs, which improve compliance.

Wprowadzenie
Na całym świecie, we wszystkich grupach wiekowych, wzrasta częstość występowania cukrzycy typu 2. Uważa się, że do roku 2025 liczba osób z cukrzycą wzrośnie do ponad 300 milionów. Wzrost ten ma związek ze zmianami stylu życia wszystkich społeczeństw oraz ze starzeniem się populacji. Duża liczba chorych na cukrzycę stanowi wyzwanie dla lekarzy, a jednocześnie znacznie zwiększa wydatki opieki zdrowotnej i ubezpieczycieli, przy czym koszty leczenia powikłań cukrzycy wielokrotnie przekraczają koszty leczenia samej choroby. Wczesne wykrycie i intensywne leczenie od samego początku choroby pozwala zapobiec powikłaniom, lub znacznie odsunąć je w czasie. Niezbędne jest więc doskonalenie wiedzy, dotyczącej nowych wytycznych terapii i nowych leków.
Badania przesiewowe i rozpoznawanie cukrzycy
Wyjątkowe znaczenie w zapobieganiu powikłaniom ma wczesne rozpoznawanie i szybkie wdrożenie leczenia oraz taki sposób terapii, który pozwala na uzyskanie wartości glikemii, lipidów i ciśnienia tętniczego krwi jak najbardziej zbliżonych do wartości u osób zdrowych. Ponieważ cukrzyca typu 2 występuje u coraz młodszych osób, także u dzieci i młodzieży, to niezbędna jest znajomość czynników ryzyka skłaniających do wykonania badań przesiewowych u osób poniżej 45 roku życia. Jak wiadomo z wytycznych Polskiego Towarzystwa Diabetologicznego (PTD) i innych, jeżeli nie ma czynników ryzyka to badania przesiewowe wykonujemy u osób powyżej 45 roku życia raz na 3 lata. Jeżeli stwierdzamy czynniki ryzyka (tab. 1) to badanie przesiewowe w kierunku cukrzycy wykonujemy raz w roku niezależnie od wieku (1).
Tabela 1. Badania przesiewowe.
Badania przesiewowe wykonujemy co 3 lata u osób powyżej 45 roku życia, natomiast u osób z wymienionymi poniżej czynnikami ryzyka 1 x w roku, niezależnie od wieku:
– z nadwagą (BMI> 25 kg/m2);
– z cukrzycą w rodzinie (rodzice, rodzeństwo);
– mało aktywnych fizycznie;
– z grup środowiskowych lub etnicznych częściej narażonych na cukrzycę
– z nieprawidłową glikemią na czczo lub nieprawidłową tolerancją glukozy;
– z przebytą cukrzycą ciężarnych;
– u kobiet, które urodziły dziecko> 4 kg;
– z nadciśnieniem tętniczym (≥140/90 mm Hg);
– z hiperlipidemią (HDL<40 mg/dl i/lub TG>250 mg/dl)
– z zespołem policystycznych jajników;
– z chorobą układu sercowo-naczyniowego.
Zgodnie z zaleceniami PTD, jako badanie przesiewowe może służyć stężenie glukozy na czczo oraz test doustnego obciążenia glukozą (OGTT). Warto pamiętać, że te dwa badania wskazują na różne patologie. Nieprawidłowa glikemia na czczo bardziej zależy od upośledzenia podstawowego wydzielania insuliny i oporności glukoneogenezy na działanie insuliny, natomiast nieprawidłowa tolerancja glukozy bardziej zależy od upośledzenia drugiej fazy wydzielania insuliny oraz obwodowej oporności na insulinę (2). Ponadto badanie stężenia glukozy na czczo, zalecane jako badanie przesiewowe przez American Diabetes Association (ADA), jako prostsze i tańsze, dużo lepiej ukazuje zaburzenia gospodarki węglowodanowej u ludzi młodych i otyłych, natomiast OGTT z oznaczeniem glukozy w 2-giej godzinie testu lepiej ukazuje zaburzenia u ludzi starszych i stosunkowo szczupłych. To właśnie wzrost glikemii poposiłkowej jest przyczyną dużego odsetka nie rozpoznanej cukrzycy u osób w podeszłym wieku (3). Dlatego u osoby w starszym wieku z kilkoma czynnikami ryzyka cukrzycy (tab. 1) warto rozważyć wykonanie OGTT, nawet wtedy, gdy stężenie glukozy na czczo jest prawidłowe.
Od 1999 roku nie zmieniły się kryteria rozpoznawania cukrzycy. Cukrzycę możemy rozpoznać na trzy sposoby: 1. Przy charakterystycznych objawach cukrzycy (wzmożone pragnienie, wielomocz, niewyjaśnione chudnięcie) stężenie glukozy w plazmie jest większe lub równe 200 mg/dl (11,1 mmol/l); 2. Stężenie glukozy na czczo przynajmniej dwukrotnie jest większe lub równe 126 mg/dl (7,0 mmol/l) oraz 3. Stężenie glukozy w 2-giej godzinie OGTT jest większe lub równe 200 mg/dl (11,1 mmol/l). Ostatnio coraz większą wagę przykłada się też do rozpoznawania wcześniejszych zaburzeń gospodarki węglowodanowej czyli stanu przedcukrzycowego. Za stan przedcukrzycowy uważamy nieprawidłową glikemię na czczo (stężenie glukozy na czczo między 100 a 125 mg/dl) i nieprawidłową tolerancję glukozy (stężenie glukozy w 2-giej godzinie OGTT 140-199 mg/dl) (1). Stan przedcukrzycowy wiąże się ze zwiększonym ryzykiem chorób układu sercowo-naczyniowego, a poza tym, wykrycie zaburzeń gospodarki węglowodanowej w tym stadium umożliwia wczesną interwencję behawioralną, która może zapobiec cukrzycy lub przynajmniej odroczyć ją w czasie. W wielu krajach dopuszcza się stosowanie leków w stadium przedcukrzycowym, w tym metforminy i akarbozy. W Polsce zgodnie z zaleceniami PTD w stadium przedcukrzycowym wskazane jest stosowanie terapii behawioralnej ukierunkowanej na zmianę stylu życia i diety.
Klasyfikacja cukrzycy i genetyczne uwarunkowania cukrzycy
Zgodnie z wytycznymi WHO cukrzycę dzielimy na cztery typy etiologiczne: typ 1, typ 2, inne swoiste typy cukrzycy i cukrzycę ciążową. Wszystkie podstawowe typy etiologiczne mogą mieć różne stadia kliniczne od normoglikemii, przez stan przedcukrzycowy do cukrzycy, która nie wymaga stosowania insuliny do wyrównania, wymaga stosowania insuliny do wyrównania lub wymaga stosowania insuliny do przeżycia.
Do najbardziej interesujących odkryć w ostatnich latach doszło w innych swoistych typach cukrzycy. Do tego typu zaliczamy wszystkie te rodzaje cukrzycy, których etiologia została poznana. Znacząco poszerzyło się zwłaszcza spektrum zaburzeń, które zaliczamy do genetycznych defektów komórek beta. Do tej grupy należą monogenowe formy cukrzycy, które prowadzą do zaburzeń w wydzielaniu insuliny i które przebiegają zazwyczaj podobnie do wielogenowej cukrzycy typu 2. Charakteryzują się one dominującym autosomalnym dziedziczeniem oraz początkiem cukrzycy zazwyczaj w II lub III dekadzie życia, najczęściej bez znaczącej nadwagi lub otyłości. W zależności od defektu genetycznego przebieg choroby może być różny: od łagodnego, w leczeniu którego wystarcza zazwyczaj sama dieta lub niewielkie dawki pochodnych sulfonylomocznika (np. MODY 2, spowodowana defektem genu dla glukokinazy), do postępującego, wymagającego w stosunkowo krótkim czasie stosowania insuliny (np. w MODY 1, spowodowana defektem genu dla czynnika jądrowego hepatocytów HNF-4 α).
Od czasu ogłoszenia nowego podziału cukrzycy w 1999 roku do tej grupy chorób dołączono kolejne typy, w tym: MODY 6 (gen NEUROD1) (4), MODY 7 (gen KLF11) (5), MODY 8 (gen CEL) (6) oraz przetrwała cukrzyca noworodkowa (geny KCJN11 i SUR1) (7).
Właśnie ta ostatnia postać cukrzycy stała się wręcz spektakularnym sukcesem farmakogenetyki. Cukrzyca noworodkowa jest rozpoznawana w pierwszych 6 miesiącach życia. Zazwyczaj są to nowe mutacje, ale w około 10% stwierdza się dziedziczenie o typie autosomalnym dominującym. W 2004 roku stwierdzono, że aktywująca mutacja w genie KCNJ11 kodującym podjednostkę Kir6.2 receptora dla pochodnych sulfonylomocznika może powodować ten typ cukrzycy (7). Przetrwała cukrzyca noworodkowa nie jest chorobą jednorodną. Około 20% pacjentów ma charakterystyczne zmiany neurologiczne, typowo opóźnienie rozwoju, czasem padaczkę i zmiany dysmorficzne określane jako zespół DEND (developmental delay, epilepsy and neonatal diabetes). Osoby z tym zespołem mają cięższe mutacje, takie jak Q52R, V59G oraz I296V. Istnieją formy pośrednie bez padaczki i z mniej nasilonymi objawami neurologicznymi, a także fenotyp podobny do cukrzycy typu MODY. Najlżejszą postacią jest cukrzyca noworodkowa związana z polimorfizmem E23K w sekwencji nukleotydów genu Kir6.2. Opisano również cukrzycę noworodkową jako skutek mutacji genu ABCC8 kodującego podjednostkę SUR1. Zmiana genetyczna w podjednostce ATP-zależnego kanału potasowego powoduje prawie całkowity brak wydzielania insuliny. Uznano, że pochodne sulfonylomocznika, które działają na kanał potasowy mogą być skuteczne u osób z cukrzycą noworodkową. Dotychczas wszystkie osoby z tą postacią cukrzycy były leczone insuliną. Próby leczenia pochodnymi sulfonylomocznika zamiast insuliną były udane. W wielu przypadkach nie tylko można było odstawić insulinę, ale poprawiało się wyrównanie cukrzycy oraz częściowo ustępowały zaburzenia neurologiczne (8). W Polsce badania nad zaburzeniami genetycznymi w tym i innych typach cukrzycy oraz nad nowym sposobem leczenia osób z cukrzycą noworodkową prowadzi docent Maciej Małecki w Klinice Diabetologii UJ.
Typowa cukrzyca typu 2 jest chorobą wielogenową, w której rozwoju, poza czynnikami genetycznymi, biorą udział czynniki środowiskowe. Obecnie uważa się, że część genów odpowiedzialnych za cukrzycę typu 2 może się uczynniać pod wpływem czynników środowiskowych. Aby doszło do ujawnienia się cukrzycy typu 2 muszą współdziałać dwa czynniki – insulinooporność i zaburzenia wydzielania insuliny. Tak więc geny odpowiedzialne za rozwój choroby można pogrupować na te, które warunkują insulinooporność oraz na takie, które odpowiadają za zaburzenia w wydzielaniu insuliny. Ogrom genów kandydatów utrudnia znacząco wykrycie istotnych związków danego genu z chorobą.
Mimo to w 2006 roku Grant i współpracownicy wykryli nowy gen TCF7L2 (Transcription Factor 7 like 2) znamiennie związany z występowaniem cukrzycy typu 2. Warianty genu TCF7L2 zwiększają ryzyko rozwoju cukrzycy typu 2 przez znaczne upośledzenie wydzielania insuliny (9). Następne doniesienia potwierdziły związek TCF7L2z cukrzycą typu 2. Jednak wykrycie genu warunkującego zaburzenia w wydzielaniu insuliny jest tylko pierwszym krokiem, w kierunku ustalenia genów biorących udział w rozwoju cukrzycy typu 2. Zadanie to jest bardzo trudne, ze względu na różnorodność genetyczną i możliwość wpływu różnych genów na rozwój cukrzycy w różnych populacjach.
Leczenie cukrzycy
Leczenie cukrzycy zależy od wielu czynników. W leczeniu cukrzycy typu 1 stosuje się intensywną, czynnościową insulinoterapię lub pompę insulinową. W leczeniu cukrzycy typu 2 stosujemy, poza dietą i wysiłkiem fizycznym doustne leki przeciwcukrzycowe z różnych grup, a w przypadku niewystarczającego wyrównania cukrzycy podczas terapii doustnej – insulinę. Jednak stosowanie leków i insuliny to bardzo ważny, ale nie jedyny element terapii. Niezależnie od typu cukrzycy niezbędna jest edukacja pacjenta, która pozwoli uświadomić mu, że cierpi na chorobę przewlekłą i umożliwi uzyskać wiedzę, jak sobie z taką chorobą radzić. Dodatkowo pacjent powinien wiedzieć, że leczenie cukrzycy polega nie tylko na obniżaniu glikemii, ale obejmuje również utrzymywanie prawidłowego ciśnienia tętniczego i lipidów. Bez uświadomienia pacjentowi konieczności systematycznej kontroli stężeń glukozy, hemoglobiny glikowanej, lipidów, czynności nerek i stanu narządu wzroku nie będziemy mogli liczyć na jego współpracę.
Zasady leczenia cukrzycy typu 2 zgodnie z zasadami PTD 2007 polegają na zmianie stylu życia i diety oraz, jeżeli ten sposób terapii nie jest wystarczający, na podawaniu doustnych leków przeciwcukrzycowych. Ponieważ cukrzyca typu 2 jest chorobą postępującą, pacjenci wymagają podawania coraz większych dawek leków i coraz większej liczby leków, a zwykle po 8-12 latach zachodzi konieczność stosowania insuliny do wyrównania. Ta konieczność intensyfikacji leczenia wynika z postępującej utraty funkcji komórek beta, co po wielu latach trwania choroby może prowadzić do bezwzględnego niedoboru insuliny.
W 2006 roku grupa ekspertów z American Diabetes Association (ADA) i European Association for the Study of Diabetes (EASD), a później w 2007 roku także wytyczne ADA podały nowe zasady leczenia cukrzycy typu 2. Zgodnie z tymi wytycznymi od samego początku, jednocześnie ze zmianami stylu życia należy wprowadzać do leczenia u wszystkich chorych, którzy nie mają przeciwwskazań, metforminę. Jeżeli to leczenie pierwszego rzutu nie spowoduje osiągnięcia docelowych wartości glikemii i hemoglobiny glikowanej A1C, to należy przejść do następnego etapu i dołączyć do leczenia: 1. insulinę (metoda najskuteczniejsza), 2. pochodną sulfonylomocznika (metoda najtańsza) lub 3. glitazon (metoda pozwalająca na uniknięcie hipoglikemii). Kolejne etapy leczenia prowadzimy w zależności od tego, którą metodę zastosowaliśmy jako leczenie drugiego rzutu (ryc. 1), pamiętając, że jeżeli leczeniem drugiego rzutu była insulina intensyfikujemy insulinoterpię nie rezygnując z metforminy (10).
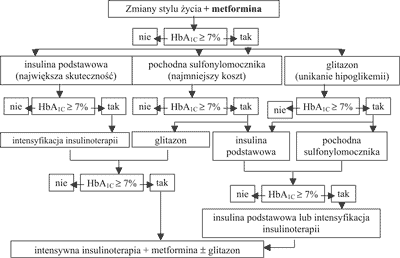
Ryc. 1. Zalecenia ADA i EASD, 2006.
Inhibitory α-glukozydazy i glinidy nie zostały włączone do algorytmu. Mogą być jednak odpowiednim sposobem leczenia dla wybranych pacjentów.
Kontrola HbA1C co 3-6 miesięcy, aż do uzyskania wartości docelowych, następnie co 6 miesięcy.
Uzasadnieniem wczesnego wdrażania do leczenia cukrzycy typu 2 farmakoterapii jest mała skuteczność postępowania behawioralnego oraz tzw. pamięć metaboliczna. Dane epidemiologiczne i badania prospektywne, w tym badanie EDIC (badanie obserwacyjne, będące kontynuacją badania DCCT) potwierdziły długotrwały wpływ wczesnego wyrównania metabolicznego na wyniki kliniczne (11). To zjawisko zostało nazwane pamięcią metaboliczną. Potencjalnym mechanizmem powstawania tej pamięci jest nieenzymatyczna glikacja komórkowych białek i lipidów oraz nadmiar reaktywnego tlenu i azotu, w szczególności powstający na poziomie glikowanych białek mitochondrialnych. Wczesne intensywne leczenie cukrzycy typu 1 i typu 2 być może pozwoli na zapobieganie, a przynajmniej opóźnienie powstawania zarówno mikroangiopatii, jak i makroangiopatii (12, 13).
Doustne leki przeciwcukrzycowe
W leczeniu można stosować doustne leki przeciwcukrzycowe z różnych grup: zmniejszające insulinooporność wątrobową, obwodową, hamujące wchłanianie węglowodanów z przewodu pokarmowego oraz pobudzające wydzielanie insuliny. Zasadą leczenia farmakologicznego jest łączne stosowanie leków z różnych grup oraz uwzględnienie progresywnego charakteru choroby i konieczność stopniowej intensyfikacji terapii, w zależności od wyników stężeń glukozy i hemoglobiny glikowanej.
Metformina
Metformina jest obecnie jedyną pochodną biguanidów dopuszczoną do stosowania w leczeniu cukrzycy. Jest szczególnie przydatna u osób ze znaczną nadwagą lub otyłością, ponieważ obniża stężenie glukozy bez zwiększania wydzielania insuliny. Badanie UKPDS wykazało, że w porównaniu z innymi lekami przeciwcukrzycowymi, stosowanie metformiony u chorych na cukrzycę typu 2 z nadwagą zmniejsza względne ryzyko wszystkich powikłań cukrzycy o 32%, liczbę zgonów związanych z cukrzycą o 42%, całkowitą śmiertelność o 36% i częstość zawałów serca o 39% (14).
Metfomina zmniejsza wątrobową produkcję glukozy i zwiększa wiązanie glukozy w tkankach docelowych, co powoduje zmniejszenie insulinooporności i zapotrzebowania na insulinę. Uważa się, że lek ma dodatkowe działanie przeciwzapalne i kardioprotekcyjne – jak stwierdzono, korzystnie wpływa na lipidy i fibrynolizę oraz zmniejsza stężenie białka C-reaktywnego (CRP) u chorych na cukrzycę typu 2 (15).
Metformina ma dość liczne przeciwwskazania. Należą do nich: zastoinowa niewydolność serca wymagająca leczenia farmakologicznego, niewydolność oddechowa, ostry zespół wieńcowy i zawał serca, niewydolność nerek (kreatynina ≥1,5 mg/dl u mężczyzn i ≥1,4 mg/dl u kobiet lub klirens kreatyniny <60 ml/min.), niewydolność wątroby, śpiączka hiperglikemiczna lub kwasica ketonowa, nadwrażliwość na lek, sepsa lub inne ostre choroby związane ze zmniejszoną perfuzją tkanek oraz stosowanie jodowych środków kontrastowych. Poza tym podręcznik Joslina podaje, że przeciwwskazaniem do stosownia metforminy jest wiek ≥80 roku życia, z wykluczeniem tych osób, u których klirens kreatyniny wykazuje prawidłową funkcję nerek (16). Jeżeli u chorych leczonych metforminą planowane jest badanie z zastosowaniem kontrastu jodowego, lek należy odstawić na 24-48 godzin przed badaniem i wdrożyć ponownie do leczenia 24-48 godziny po wykonaniu badania (16).
Metformina jest dostępna w tabletkach po 0,5, 0,85 g i 1,0 g. Maksymalne dawki to 2,0 do 3,0 g/dobę, w dawkach podzielonych 2-4 razy na dobę. Zwiększenie dawki z 2,0 do 3,0 g/dobę tylko nieznacznie poprawia wyrównanie cukrzycy. Stosowanie metfominy wiąże się z objawami niepożądanymi głównie ze strony przewodu pokarmowego. Może wystąpić metaliczny smak w ustach (nieprzyjemne uczucie przemija z czasem, warto o nim uprzedzić pacjentów) i inne objawy ze strony przewodu pokarmowego, w tym biegunka, która czasem uniemożliwia kontynuowanie terapii. Z tego powodu w wielu krajach zaleca się rozpoczynanie leczenia od małych dawek (500 mg raz lub dwa razy dziennie) i ich stopniowe zwiększanie. Takie postępowanie pozwala na zmniejszenie działań niepożądanych oraz na ustalenie dobrze tolerowanej dawki (17).
Każdy pacjent z cukrzycą typu 2 przed włączeniem do leczenia metforminy wymaga wykonania badań pod kątem schorzeń stanowiących przeciwwskazanie do jej stosowania.
Pochodne sulfonylomocznika
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Zalecenia kliniczne dotyczące postępowania u chorych na cukrzycę 2007. Diabetologia kliniczna i doświadczalna. 2007. 7 suppl. A.
2. Meyer C, et al.: Different mechanisms for impaired fasting glucose and impaired postprandial glucose tolerance in humans. Diabetes Care. 2006; 29:1909-1914.
3. DECODE Study Group. Age- and sex-specific prevalences of diabetes and impaired glucose regulation in 13 European cohorts. Diabetes Care 2003; 26:37-47.
4. Malecki MT, et al.: Mutations in NEUROD1 are associated with the development of type 2 diabetes mellitus. Nature Genet. 1999; 23: 323-328.
5. Neve B, et al.: Role of transcription factor KLF11 and its diabetes associated gene variants in pancreatic beta cell function. Proc. Nat. Acad. Sci., 2005; 102: 4807-4812.
6. Raeder H, et al.: Mutations in the CEL VNTR cause a syndrome of diabetes and pancreatic exocrine dysfunction. Nature Genetic., 2006; 38: 54-62.
7. Gloyn AL, et al.: Large-scale association studies of variants in genes encoding the pancreatic beta-cell KATP channel subunit Kir6.2 (KCJN11) and SUR1 (ABCC8) confirm that the KCJN11 E23K variants is associated with type 2 diabetes. Diabetes. 2003; 52:568-572.
8. Grant SF, et al.: Variant of transcription factor 7-like 2 (TCF7L2) gene confers risk of type 2 diabetes. Nat Genet. 2006; 38, 3: 320-3.
9. Skupień J, Małecki M: Rozbudowanie podziału cukrzycy - nowe podtypy i możliwości lecznicze. Diabetologia Praktyczna. 2007, 8, 1: 1-12.
10. ADA guideliness 2007. Diabetes Care, January 2007, supplement.
11. The Diabetes Control and Complication Trial/ Epidemiology of Diabetes Interventions an Complications (DCCT/EDIC) Study Research Group. Intensive Diabetes Treatment and Cardiovascular Disease in Patients with Type 1 Diabetes Mellitus. N. Engl. J Med., 2005; 353, 25: 2643-2653.
12. Niskanen Leo: Metabolic memory and the occurrence of diabetic late complications. JAMA. 2003; 290: 2159-2167.
13. LeRoith D, et al.: Metabolic memory in diabetes-focus on insulin. Diabetes/Metabolism Research and Reviews. 2004; 21, 2: 85-90.
14. UK Prospective Diabetes Study Group: Effect of intensive blood-glucose control with metformin on complications in overweight patients with type 2 diabetes (UKPDS34). Lancet 1998; 352: 854-865.
15. Drzewoski J: Farmakologiczno-kliniczne podstawy warunkujące wykorzystanie metfominy jako leku pierwszego rzutu w leczeniu cukrzycy typu 2. Medycyna Metaboliczna. 2004; 2: 79-81.
16. Lebovitz M: Management of Hyperglycemia with Oral Antihyperglycemic Agents in Type 2 Diabetes. in C. Harold E Ronald Kahn M.D., George L. King editors. Joslin´s Diabetes Mellitus. 14th ed. Boston. Lippincott Williams & Wilkins. 2005. p. 698-700.
17. Zalecenia kliniczne dotyczące postępowania u chorych na cukrzycę 2007. Diabetologia praktyczna. 2006. 7 suppl. A. p A25.
18. Black C, et al.: Meglitinide analogues for type 2 diabetes mellitus. Cochrane Database Syst Rev., 2007; 18, 2: CD004654.
19. Servey JT: Alpha-glucosidase inhibitors may reduce the risk of type 2 diabetes. Am. Fam. Physician., 2007; 76, 3: 374-5.
20. Tamura Y, et al.: Postprandial reactive hypoglycemia in an oldest-old patient effectively treated with low-dose acarbose. Endocr. J., 2006; 53, 6: 767-71.
21. Nissen SE, Wolski K: Effect of Rosiglitazone on the Risk of Myocardial Infarction and Death from Cardiovascular Causes. N. Engl. J. Med., 2007; 356, 24: 2457-2471.
22. Home PD, et al.: for the RECORD Study Group. Rosiglitazone Evaluated for Cardiovascular Outcomes. An. Interim. Analysis. N. Engl. J. Med., 2007; 357, 1: 28-38.
23. Rosen C J: The Rosiglitazone Story Lessons from an FDA Advisory Committee Meeting. N. Engl. J. Med., 2007; 357, 9: 844-846.
24. Bailey C: Learning from tesaglitazar. Diabetes and vascular Disease Research. 2007; 4, 3: 161-162.
25. Crepaldi G, et al.: Dipeptidyl peptidase 4 (DPP-4) inhibitors and their role in Type 2 diabetes management. J. Endocrinol. Invest., 2007; 30, 7: 610-4.
26. Stephens JW, Bain SC: Safety and adverse effects associated with GLP-1 analogues. Expert. Opin. Drug. Saf., 2007; 6, 4: 417-22.
27. Leichter SB., Thomas S: Combination medications in diabetes care: an opportunity that merits more attention. Clinical Diabetes 2003, 21; 4: 175-178.
28. Hirsch IB: Insulin Analogues. N. Engl. J. Med., 2005. 352, 2: 174-183.

