© Borgis - Nowa Stomatologia 3/2009, s. 90-94
*Renata Stawicka-Wychowańska, Renata Górska
Wpływ leczenia periodontologicznego na parametry przyzębia u pacjentów z zapaleniem przyzębia oraz z zapaleniem przyzębia i współistniejącą cukrzycą typu 2
Influence of periodontal treatment on periodontal state in patients with periodontitis and periodontitis and coexisting diabetes mellitus
Zakład Chorób Błony Śluzowej Przyzębia w Warszawie
Kierownik Zakładu: prof. dr hab. n. med. Renata Górska

Wstęp
Badania przeprowadzone w ostatnich latach wykazały, że choroba przyzębia powstaje w wyniku interakcji pomiędzy bakteriami znajdującymi się w płytce nazębnej a tkankami gospodarza. U zdrowych osób zachowana zostaje równowaga pomiędzy działającymi na tkanki przyzębia drobnoustrojami płytki nazębnej a mechanizmami obronnymi tkanek. Choroba przyzębia rozwija się w wyniku zakłócenia tej równowagi, gdy mechanizmy obronne ulegają upośledzeniu lub wzrasta liczba drobnoustrojów chorobotwórczych. Rozwój choroby przyzębia nie przebiega liniowo, w trakcie jej przebiegu możemy zaobserwować okresy zaostrzeń i progresji, odpowiadające okresowym zmianom pomiędzy mikroflorą a odpowiedzią gospodarza i wynikającymi z tego epizodami niszczenia tkanek przyzębia. Ponadto na system obronny gospodarza mają wpływ takie czynniki, jak: genotyp, wiek, choroby ogólne oraz czynniki środowiskowe, takie jak nikotynizm czy stres.
Cukrzyca typu 2 jest schorzeniem mającym istotny wpływ na rozwój i przebieg zapalenia przyzębia. U osób chorych na cukrzycę zmiany w przyzębiu są bardziej zaawansowane i mają większy zasięg. W badaniach przeprowadzonych u Indian Pima, we wszystkich grupach wiekowych wykazano zwiększoną częstość wystęowania zapalenia przyzębia (1). Ponadto zaobserwowano korelację pomiędzy zaawansowaniem cukrzycy, wiekiem pacjentów oraz obecnością kamienia naddziąsłowego a nasileniem występowania i zaawansowaniem zapalenia przyzębia. U pacjentów z cukrzycą typu 2 ryzyko wystąpienia chorób przyzębia jest 2,6 razy większe niż u osób zdrowych (4).
Nadal poszukuje się związku pomiędzy cukrzycą a zapaleniem przyzębia. Wiadomo, że pomiędzy tymi dwiema jednostkami chorobowymi istnieje ścisła, dwukierunkowa zależność. Jednak mechanizmy oddziaływania obu schorzeń na siebie nie zostały dotąd szczegółowo wyjaśnione.
Cel pracy
Wobec dyskutowanego od wielu lat związku pomiędzy zapaleniem przyzębia a cukrzycą typu 2 celem niniejszej pracy była ocena wpływu leczenia periodontologicznego na stan tkanek przyzębia u pacjentów z chorobą przyzębia oraz chorobą przyzębia i współistniejącą cukrzycą.
Materiał i metody
Do badań włączono 62 osoby, które w latach 2003-2007 korzystały z opieki periodontologicznej Zakładu Chorób Błony Śluzowej i Przyzębia Instytutu Stomatologii Akademii Medycznej w Warszawie. Grupę badaną stanowiły 22 osoby z zapaleniem przyzębia (grupa 1) oraz 40 osób z cukrzycą typu 2 i zapaleniem przyzębia (grupa 2). Do badań nie zakwalifikowano osób palących tytoń.
W grupie pacjentów z zapaleniem przyzębia (Gr. 1) średni wiek wynosił 45 lat, w grupie pacjentów z zapaleniem przyzębia i cukrzycą (Gr. 2) średni wiek wynosił 64 lata.
Podczas pierwszej wizyty lekarskiej, kwalifikującej do badań, zbierano od pacjentów dokładny wywiad dotyczący:
– wieku pacjenta
– chorób przebytych i obecnych oraz przyjmowanych leków
– występowania cukrzycy typu 2 i czasu trwania choroby
– występowania zapalenia przyzębia
– przyczyny utraty zębów
– przebiegu dotychczasowego leczenia periodontologicznego.
W dniu badania u pacjentów z grupy z zapaleniem przyzębia (grupa 1) oraz z zapaleniem przyzębia i cukrzycą (grupa 2) przeprowadzano badanie periodontologiczne, oceniając:
– liczbę zębów
– wskaźnik płytki [%]
– wskaźnik krwawienia [%]
– głębokość kieszonek przyzębnych [mm]
– stopień utraty przyczepu łącznotkankowego [mm].
Następnie przeprowadzono leczenie periodontologiczne, które obejmowało skalinng nad- i poddziąsłowy oraz polerowanie powierzchni korzeni.
Po trzech miesiącach ponownie oceniano:
– liczbę zębów
– wskaźnik płytki [%]
– wskaźnik krwawienia [%]
– głębokość kieszonek przyzębnych [mm]
– stopień utraty przyczepu łącznotkankowego [mm].
Wyniki dla poszczególnych grup porównywano testem t-Studenta, przyjmując wartość p=0,05 jako graniczną dla wyników różniących się istotnie statystycznie, oraz p=0,10 dla tendencji do różnienia się.
Wyniki
Porównując średnie wartości poszczególnych badanych parametrów przed i po leczeniu, zaobserwowano statystycznie istotną różnicę dotyczącą wskaźnika płytki i wskaźnika krwawienia w grupie pacjentów z zapaleniem przyzębia oraz różnicę dotyczącą wskaźnika płytki w grupie pacjentów z zapaleniem przyzębia i cukrzycą.
Porównanie wartości średniego wskaźnika płytki w badanych grupach przed i po leczeniu wykazało, że maleje on w większym stopniu w grupie z zapaleniem przyzębia niż w grupie z zapaleniem przyzębia i cukrzycą. Zmiana w grupie z zapaleniem przyzębia szczególnie nasilona jest przy wartościach wyjściowych przekraczających 50%. Przy wartości wskaźnika płytki przed leczeniem osiągającej 100% po leczeniu uzyskano wynik o połowę mniejszy – ok. 50%. Przy mniejszych wartościach poniżej 40% nie wykazano zmiany badanego parametru po leczeniu. W grupie z zapaleniem przyzębia i cukrzycą wskaźnik płytki po leczeniu malał równomiernie w zakresie wszystkich wyjściowych wartości. U pacjentów, u których wskaźnik płytki przed leczeniem wynosił 100%, po leczeniu uzyskano wskaźnik o wartości ok. 70% – o 20% wyższy niż w grupie z zapaleniem przyzębia (ryc. 1).
Tabela 1. Wyniki porównania parametrów klinicznych przyzębia przed i po leczeniu za pomocą testu Studenta.
| | średnia | +/- | błąd | t-Studenta | średnia zmiana | +/- | błąd | t-Studenta |
| Gr. 1 |
| PI | przed | 69,45 | +/- | 4,23 | | | | | |
| po | 43,70 | +/- | 3,50 | 4,69 | 25,74 | +/- | 4,37 | 5,89 |
| BI | przed | 55,00 | +/- | 6,10 | | | | | |
| po | 36,39 | +/- | 5,16 | 2,33 | 18,61 | +/- | 3,52 | 5,28 |
| PD | przed | 2,35 | +/- | 0,19 | | | | | |
| po | 2,15 | +/- | 0,10 | 0,93 | 0,20 | +/- | 0,11 | 1,83 |
| maxPD | przed | 6,14 | +/- | 0,43 | | | | | |
| po | 5,41 | +/- | 0,33 | 1,34 | 0,73 | +/- | 0,29 | 2,52 |
| CAL | przed | 2,94 | +/- | 0,36 | | | | | |
| po | 2,79 | +/- | 0,31 | 0,30 | 0,15 | +/- | 0,15 | 0,94 |
| Gr. 2 |
| PI | przed | 88,74 | +/- | 2,27 | | | | | |
| po | 60,18 | +/- | 3,76 | 6,50 | 28,56 | +/- | 3,36 | 8,50 |
| BI | przed | 69,71 | +/- | 4,29 | | | | | |
| po | 64,60 | +/- | 4,49 | 0,82 | 5,11 | +/- | 2,02 | 2,53 |
| PD | przed | 3,08 | +/- | 0,19 | | | | | |
| po | 2,85 | +/- | 0,17 | 0,91 | 0,23 | +/- | 0,05 | 4,46 |
| maxPD | przed | 5,27 | +/- | 0,42 | | | | | |
| po | 5,06 | +/- | 0,33 | 0,40 | 0,21 | +/- | 0,10 | 2,03 |
| CAL | przed | 4,29 | +/- | 0,41 | | | | | |
| po | 4,03 | +/- | 0,39 | 0,46 | 0,26 | | 0,06 | 4,45 |
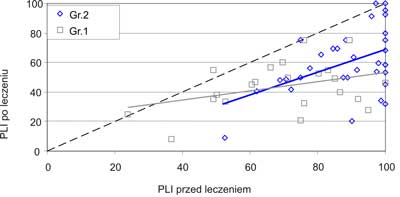
Ryc. 1. Zmiana średniego wskaźnika płytki po leczeniu.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
otrzymano: 2009-07-16
zaakceptowano do druku: 2009-07-28
Adres do korespondencji:
1. Ainamo J, Lathinen A, Uitto VJ: Rapid periodontal destruction in adult humans with poorly controlled diabetes. A raport of 2 cases. J Clin Periodontol 1990; 17(1): 22-28.
2. Alpagot T et al.: Cervical fluid elastase levels in relation to periodontitis and metabolic control of diabetes. J Periodontal Res 2001; 36(3): 169-174.
3. Navarro-Sanchez AB, Faria-Almeida R, Bascones-Martinez A: Effect of non-surgical periodontal therapy on clinical and immunological response and glycaemic control in type 2 diabetic patients with moderate periodontitis. J Clin Periodontol 2007; 34: 835-843.
4. Benveniste R, BiXler D, Conneally PM: Periodontal disease in diabetics. J Periodontol 1967; 38(4): 271-279.
5. Hara K, Imagawa Y, Araya S: Carbohydrate in pus and exudates from gingival pockets. Including investigation with regard to relationship of blood sugar level to glucose concentration in gingival pocket fluid of periodontitis associated with diabetes mellitus. Bull Tokyo Med Dent Univ 1965; 12(3): 325-339.
Nowa Stomatologia 3/2009Strona internetowa
czasopisma Nowa Stomatologia
