© Borgis - Postępy Nauk Medycznych 9/2008, s. 578-581
*Jerzy Ziołkowski, Marta Krawiec, Marek Kulus, Teresa Bielecka
Trudności diagnozowania gruźlicy dziecięcej
Difficulties in Diagnostics of Tuberculosis in Children
Klinika Pneumonologii i Alergologii Wieku Dziecięcego I Katedry Pediatrii Warszawskiego Uniwersytetu Medycznego
Kierownik Kliniki: prof. dr hab. med. Marek Kulus
Streszczenie
Gruźlica pierwotna u dzieci obecnie jest inna niż dawniej. Kliniczny przebieg jest zdecydowanie łagodniejszy, a ostre postacie występują sporadycznie. Gruźlica węzłowo-płucna bardzo rzadko przebiega z powikłaniami. Rozpoznanie lokalizacji pozapłucnych jest nadal dość trudne, zdecydowanie częściej w tych przypadkach występuje gruźlica utajona. W ostatnich dekadach obserwowano wzrost odsetka postaci utajonych gruźlicy u dzieci. Rozpoznanie gruźlicy pierwotnej jest bardzo trudne, ale nie wolno o tej chorobie zapominać.
Summary
Primary tuberculosis is nowadays different than years ago. The clinical course is definitely milder. Acute forms of TB occur sporadically. Complications of pulmonary nodular TB are rarely observed. The diagnostics of extrapulmonary localisation remains difficult, especially that in those cases latent forms of TB are more common. In the last decades an increase in the percentage of latent TB in children was noticed. Making the diagnosis of primary TB is very difficult, but it needs considering in certain cases.

Mamy XXI wiek a gruźlica u dzieci stanowi 10% ogółu przypadków tej choroby, a w niektórych rejonach świata, tj. Południowa Afryka, region Zachodniego Pacyfiku, Rosja – aż 40% (1). Co prawda dane statystyczne pokazują zdecydowane zmniejszanie się liczby zachorowań na tę chorobę, zwłaszcza u dzieci. I tak, zgodnie z danymi Zakładu Epidemiologii Instytutu Gruźlicy i Chorób Płuc w Warszawie, w 2005 r. w Polsce zgłoszono 99, a w 2006 – 69 przypadków gruźlicy u dzieci (2). Niemniej tzw. roczny wskaźnik ryzyka zakażenia u dzieci wynosi 2% i nie zmienił się od 30 lat (3).
Wyróżnia się gruźlicę czynną i gruźlicę utajoną. Przypadki gruźlicy utajonej nie podlegają w Polsce rejestracji. Na całym świecie obserwuje się wzrost liczby dzieci, u których rozpoznaje się właśnie gruźlicę utajoną (1, 4). Analiza materiału własnego Kliniki z ostatnich trzech dziesięcioleci także wykazała wzrost liczby dzieci, u których rozpoznano gruźlicę utajoną (4). I tak:
– w latach 1973-1982 gruźlicę utajoną rozpoznano u 58 dzieci,
– w latach 1983-1992 – u 66 dzieci,
– a w latach 1993-2002 – u 127 dzieci.
Kryteria rozpoznawania gruźlicy u dzieci od wielu lat nie zmieniły się, ale rozpoznanie gruźlicy - co obserwuje się od 25-20 lat - jest bardzo trudne, a nawet (jak to określa Bezers) „skrajnie trudne” (5). Corrigan i Paton uważają, że „rozpoznanie gruźlicy pierwotnej jest wyzwaniem, a objawy, jeśli występują, są niecharakterystyczne” (6).
Znaczenie gruźlicy dziecięcej na świecie nie zostało jednoznacznie określone, zarówno z powodu trudności w potwierdzeniu rozpoznania, jak i ze względu na to, że nie stanowi ważnego ogniwa w dochodzeniu epidemiologicznym (7, 8, 9). Zdecydowanie mniej zachorowań na gruźlicę (a może rozpoznań?) powoduje fakt, że dziecko chore na gruźlicę odgrywa małą rolę w transmisji zakażenia, co doprowadziło do sytuacji mniejszego zainteresowania epidemiologów i pediatrów tą chorobą. Również gruźlica pierwotna rozpoznawana w okresie ostatnich 15-20 lat zdecydowanie różni się od gruźlicy obserwowanej w latach wcześniejszych, co dodatkowo utrudnia postawienie prawidłowego rozpoznania (4, 8).
Przebieg kliniczny gruźlicy pierwotnej rozpoznawanej obecnie najczęściej jest skryty, skąpy w objawy podmiotowe i przedmiotowe. Często mogą one sugerować inną chorobę układu oddechowego (7, 8, 9). Stan ogólny dzieci najczęściej jest dobry. Podczas 30 lat obserwacji dzieci hospitalizowanych w Klinice (badanie własne) stan ciężki rozpoznano u 67 dzieci spośród 421 leczonych w okresie 1973-1992, a stan dobry u 157 spośród 236 leczonych w latach 1993-2002 r. (4).
Gruźlica węzłowo-płucna najczęściej przebiega łagodnie. W dziesięcioleciu 1993-2002 (badania własne) nie rozpoznano ani rozdęcia ani niedodmy w przebiegu tej postaci (4, 9). Ostre krwiopochodne lub odoskrzelo-pochodne postacie gruźlicy u dzieci obecnie rozpoznawane są rzadko (7). Niewątpliwie jest to zasługa właściwie prowadzonych szczepień BCG w Polsce. Liczbę dzieci hospitalizowanych w Klinice z rozpoznaniem ostrych postaci choroby przedstawia tabela 1 (badania własne) (4).
Tabela 1. Dzieci hospitalizowane w Klinice Pneumonologii i Alergologii Wieku Dziecięcego z rozpoznaniem ostrej postaci gruźlicy.
| 1973-1982 | 1983-1992 | 1993-2002 | Łącznie |
| Gruźlica uogólniona | 15 | 3 | 4 | 22 |
| Zapalenie opon mózgowo-rdzeniowych | 16 | 11 | 5 | 32 |
| Gruźlica prosowata | 3 | 1 | 5 | 9 |
| Serowate zapalenie płuc | 6 | 3 | 1 | 10 |
| Ogółem | 40 | 18 | 15 | 73 |
W ostrych postaciach gruźlicy pierwotnej objawy kliniczne bywają niewspółmierne do rozległości zmian w płucach stwierdzanych badaniami obrazowymi (7, 8).Objawy toksyczno-septyczne występują niezwykle rzadko, stan ogólny dzieci najczęściej jest średni lub dość dobry, co nie ułatwia rozpoznania (4, 5, 9). W gruźlicy prosowatej płuc badaniem bakteriologicznym można stwierdzić Mycobacterium tuberculosis w płynie mózgowo-rdzeniowym przy braku objawów neurologicznych (4, 8).
Czas ustalenia prawidłowego rozpoznania wynosi od 4 do 30 dni wg Barr, Chaulk, Donald (7, 9) lub – jak wykazały badania własne – 4-18 dni (4).
Gruźlica pozapłucna stanowi 12% wszystkich postaci gruźlicy pierwotnej. Lokalizacje pozapłucne gruźlicy u dzieci obecnie są często nierozpoznawane. Czas na ustalenie prawidłowego rozpoznania wykazuje dużą rozpiętość, wg Mehty od 4 tygodni do roku (10), a wg Ziołkowskiego od 4 do 53 tygodni (4).
Przebieg kliniczny gruźlicy pozapłucnej:
– bywa skryty, podstępny, ale łagodny,
– często są to zakażenia nawracające lub przewlekające się,
– objawy bywają niezwiązane z zajętym układem,
– charakteryzuje się współistnieniem zakażenia nieswoistego i swoistego (najczęściej w wysiękowych zapaleniach opłucnej).
W ciągu ostatnich 15-20 lat na świecie i również w Polsce obserwuje się tendencję wzrostową liczby dzieci, u których rozpoznaje się gruźlicę utajoną(2, 4).
Rozpoznanie i następnie leczenie gruźlicy utajonej (chemioprofilaktyka INH przez 6 miesięcy lub - zgodnie z zaleceniami British Thoracic Society - INH + RMP przez 3 miesiące) ma znaczenie przede wszystkim u dzieci (7, 11, 12) i dlatego ustalenie właściwego rozpoznania jest istotne. O rozpoznaniu decyduje odczyn tuberkulinowy (OT Mtx) zakażeniowy, jak i ustalenie styczności z osobą chorą. Objawy podmiotowe poprzedzające rozpoznanie są niecharakterystyczne i na pewno nie ułatwiają rozpoznania (ryc. 1).
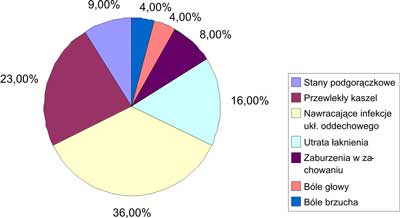
Ryc. 1. Objawy podmiotowe poprzedzające rozpoznanie zakażenia prątkiem zjadliwym.
Badanie obrazowe – zwłaszcza zdjęcie radiologiczne klatki piersiowej - odgrywają ważną rolę w rozpoznawaniu, ale nie są to badania swoiste, ponieważ wiele chorób układu oddechowego może dawać podobne objawy radiologiczne (11, 12).
Aktualnie najczęściej badanie RTG klatki piersiowej wykazują:
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Annesi Maesano J, Golsuk A, Viegi G: Respiratory epidemiology in Europe, ERS–Monograph 2000; 15: 67-92.
2. Szczuka J: Gruźlica i choroby układu oddechowego w Polsce w 2006 r. Instytut Gruźlicy i Chorób Płuc, Warszawa 2007.
3. Borgfoff M: Annual risk of tuberculosis – time for an update. Bull. WHO 2002; 80: 501-502.
4. Ziołkowski J: Zmiana obrazu gruźlicy pierwotnej u dzieci. Akademia Medyczna, Warszawa 2006.
5. Bezers N: Case finding in children with adults in the house with tb. Inter J Tuberc Lung. Dis. 2003; 7: 1013-1015.
6. Corrigan DL, Paton JU: Div of Developm. Med, Glasgow, Breathe 2007, 3, 351-363.
7. Donald PR: Childhood tuberculosis: the hidden epidemic. Inst J Tuberc Lung Dis. 2004; 8: 627-629.
8. Wells CD, Nelson LJ: New international efforts in childhood tuberculosis. Inter J Tuberc Lung Dis. 2004; 8: 630-635.
9. Donald P.R.: Childhood tuberculosis. Curr Opin. In Pulm. Med. 2000, 3, 187-193.
10. Mehta JB, et al.: Epidemiology of extrapulmonary tuberculosis. Chest 1991; 5: 1134-1137.
11. Hesseling AC, et al.: A critical review of diagnosis approaches used in the diagnosis of childhood tuberculosis. Inter J Tuberc Lung Dis. 2002; 6: 1038-1046.
12. ATS. Diagnostic standards and classification of tuberculosis in adults and children. Am J Respir Care Med. 2000; 161: 1376-1395.
13. Majewska-Zalewska H: Gruźlica wieku rozwojowego. Kl Ped. 1999; 6: 337-342.
14. Ceglecka-Tomaszewska K, Ziołkowski J, Nowosadko D: Gruźlica u dzieci hospitalizowanych w Klinice w latach 1986-1987. Pediatr Pol. 1991; LXVI: 35-39.
15. Donald PR Children and tuberculosis: protecting the next generation. Lancet 1999; 353: 1001-1002.
16. Marais BJ, et al.: The natural history of childhood intra–thoracic tuberculosis: a critical review of literature from the pre-chemotherapy era. Inter J Tuberc Lung Dis. 2004; 8: 392-403.

