© Borgis - Postępy Nauk Medycznych 2/2012, s. 156-163
*Mariusz Puszczewicz, Grażyna Białkowska-Puszczewicz, Dominik Majewski
Znaczenie autoprzeciwciał w rozpoznaniu chorób reumatycznych**
Implications of the autoantibodies in the diagnosis of rheumatic diseases
Katedra i Klinika Reumatologii i Chorób Wewnętrzych Uniwersytetu Medycznego im. Karola Marcinkowskiego w Poznaniu
Kierownik Katedry i Kliniki: dr hab. med. Mariusz Puszczewicz
Streszczenie
Choroby reumatyczne to różnorodna pod względem objawów klinicznych grupa schorzeń, w patogenezie których istotną rolę odgrywają procesy autimmunologiczne. Ich przejawem jest między innymi obecność autoprzeciwciał w płynach ustrojowych, a w szczególności w surowicy krwi. W pracy przedstawiono znaczenie poszczególnych autoprzeciwciał w rozpozniu chorób reumatycznych. Omówiono głównie udział przeciwciał przeciwjądrowych w diagnostyce chorób reumatycznych. Ponadto przedstawiono rolę innych autoprzeciwciał, w tym przeciw cyklicznie cytrulinowanemu peptydowi i czynnikowi reumatoidalnemu w rozpoznaniu reumatoidalnego zapalenia stawów, przeciwciał przeciw fosfolipidom w rozpoznaniu zespołu antyfosfolipidowego oraz przeciwciał przeciw cytoplazmie granulocytów obojętnochłonnych (ANCA) dla diagnozy zapaleń naczyń.
Summary
Rheumatic diseases are diverse in terms of clinical signs of a group of conditions in the pathogenesis of which play an important role of autimmunologic processes. Their expression is, inter alia, the presence of autoantibodies in body fluids, especially blood serum. The paper presents the importance of individual diagnosis autoantibodies in rheumatic diseases. Discussed mainly involved autoantibodies in the diagnosis of rheumatic diseases. In addition, presents the role of other autoantibodies, including anti-cyclic citrullinated peptide antibodies and rheumatoid factor in the diagnosis of rheumatoid arthritis, antibodies to phospholipids in the diagnosis of antiphospholipid syndrome and antibodies to neutrophil cytoplasm (ANCA) for the diagnosis of vasculitis.

Wstęp
Choroby reumatyczne to różnorodna grupa chorób charakteryzujących się przewlekłym procesem zapalnym zwykle o podłożu autoimmunologicznym. W rozpoznaniu chorób reumatycznych poza cechami klinicznymi, wykorzystuje się obecność autoprzeciwciał w surowicy krwi chorych.
Zidentyfikowano ponad 150 autoantygenów, przeciwko którym w chorobach reumatycznych wytwarzane są autoprzeciwciała. Autoantygenem może być każda substancja składowa błony komórkowej, cytoplazmy czy jądra komórkowego.
Nie do końca poznano rolę autoprzeciwciał w patogenezie poszczególnych jednostek chorobowych. W praktyce klinicznej najczęściej wykorzystuje się badania na obecność przeciwciał przeciwjądrowych, przeciwciał przeciw cytoplazmie granulocytów obojętnochłonnych, czynnika reumatoidalnego, przeciwciał przeciw cyklicznemu cytrulinowanemu peptydowi. Badania autoprzeciwciał wykorzystuje się przy rozpoznawaniu i różnicowaniu chorób reumatycznych oraz określaniu rokowania (1, 2).
Autoprzeciwciała w przebiegu chorób reumatycznych
Czynnik reumatoidalny (RF)
Czynnik reumatoidalny jest to autoprzeciwciało skierowane przeciwko domenie CH2 i CH3 regionu Fc immunoglobuliny klasy G (IgG). Występuje najczęściej (85%) w klasie IgM, może jednak być obecny w klasie IgG, IgA lub IgE. Obecność czynnika reumatoidalnego ocenia sie przy użyciu odczynu Waalera-Rosego (3) (ryc. 1), metodą nefelometryczną lub metodą ELISA (ryc. 2). W odczynie Waalera-Rosego ocenia się RF w klasie IgM. Natomiast w metodzie nefelometrycznej i ELISA ocenia się obecność RF w klasach IgG, IgM, IgA. Zakres wartości prawidłowych zależy od metody badania.
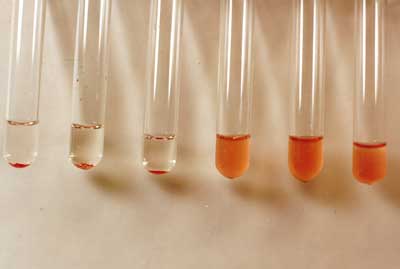
Ryc. 1. Odczyn Waalera i Rosego.
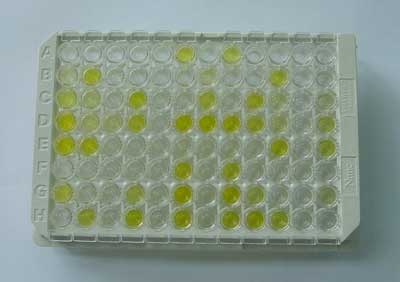
Ryc. 2. Metoda ELISA (płytka titracyjna).
Przydatność kliniczna
Obecność czynnika reumatoidalnego nie upoważnia do rozpoznania reumatoidalnego zapalenia stawów (rzs). Występuje on u 80-85% chorych na rzs, a także w innych chorobach tkanki łącznej, z tego powodu jego swoistość jest niska. U 70% chorych na rzs obecność czynnika reumatoidalnego stwierdza się na początku choroby, natomiast u 10-15% pojawia się on w ciągu 2 lat jej trwania. Czynnik reumatoidalny najwcześniej pojawia się w płynie stawowym, później dopiero w surowicy krwi. Jego miano koreluje z aktywnością choroby i jest czynnikiem prognozującym jej przebieg. Czynnik reumatoidalny w niskim mianie można wykazać u 1-2% zdrowej populacji. Częstość jego występowania wzrasta z wiekiem i tak pomiędzy 20. a 60. rokiem życia jest on obecny u 2-4% osób, między 60. a 70. rokiem życia u 5%, natomiast u osób powyżej 70. roku życia u 10-25% populacji. Czynnika reumatoidalnego klasy IgM nie stwierdza się u chorych na zapalenie stawów z zajęciem stawów kręgosłupa („spondyloartropatie seronegatywne”).
Przeciwciała przeciw cyklicznie cytrulinowanemu peptydowi (a-CCP)
Przeciwciała przeciw cyklicznie cytrulinowanemu peptydowi są to autoprzeciwciała swoiście reagujące z determinantami antygenowymi zawierającymi cytrulinę, która powstała w wyniku potranslacyjnej modyfikacji reszt argininy przez dezaminazę peptydyloargininową. Przeciwciała a-CCP ocenia się metodą ELISA.
Przydatność kliniczna
Czułość przeciwciał a-CCP wynosi 48%, specyficzność 98% dla rozpoznania reumatoidalnego zapalenia stawów. Przeciwciała te uważane są za serologiczny marker wczesnej postaci rzs, szczególnie u osób z obecnym czynnikiem reumatoidalnym IgM. Przeciwciała a-CCP obserwuje się u 70% chorych z serologicznie dodatnią postacią rzs i u 33% z serologicznie ujemną. Mogą pojawić się na szereg lat przed wystąpieniem objawów stawowych. Przeciwciała a-CCP posiadają większą specyficzność niż czynnik reumatoidalny (anti-CCP – 97%, RF-62%).
Przeciwciała przeciwjądrowe (ANA – Antinuclear antibodies)
Przeciwciała przeciwjądrowe są autoprzeciwciałami reagującymi ze stałymi i rozpuszczalnymi (ENA – Extractable Nuclear Antigen) antygenami jądra komórkowego. Immunofluorescencja pośrednia jest najczęściej używaną metodą do ich oceny. Służy ona do określenia miana ANA (norma do 1/20) oraz typu fluorescencji jąder komórkowych. Jako źródła antygenów używane są skrawki wątroby szczura, linia komórkowa HEp-2 (Human Epithelial cell), HEp-2000, a także Crithidium luciliae oraz granulocyty obojętnochłonne. Wykorzystując linię komórkową HEp-2 można wyodrębnić pięć podstawowych typów fluorescencji jądra komórkowego: typ homogenny (ryc. 3), obwodowy, jąderkowy (ryc. 4), plamisty (ryc. 5) oraz centromerowy (ryc. 6). Fluorescencję homogenną obserwuje się głównie u chorych na toczeń rumieniowaty układowy, jąderkową u chorych na twardzinę układową, centromerową fluorescencję w zespole CREST (Calcinosis, Raynaud phenomenon, Esophagus, Sclerodactylia, Teleangiectasie). Jednak najczęściej stwierdzanym typem fluorescencji jest plamiste „świecenie” jąder komórkowych. Nie jest ono swoiste dla żadnej z układowych chorób tkanki łącznej, wykazuje jedynie obecność przeciwciał przeciwjądrowych.
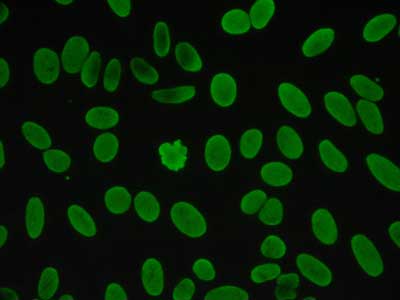
Ryc. 3. Hemogenny typ fluorescencji jądra komórkowego.
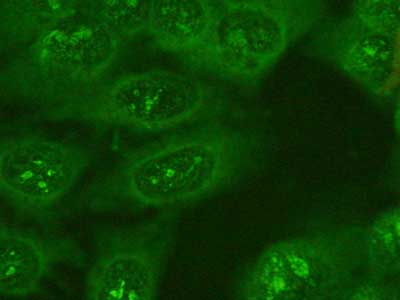
Ryc. 4. Jąderkowy typ fluorescencji jądra komórkowego.
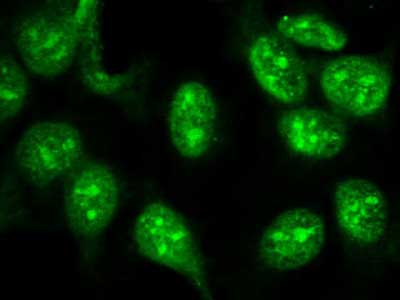
Ryc. 5. Plamisty typ fluorescencji jądra komórkowego.
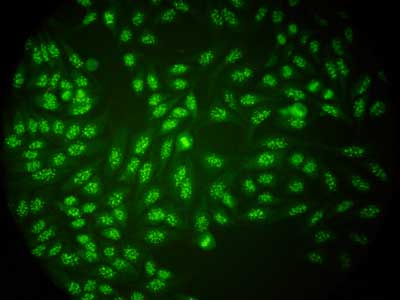
Ryc. 6. Centromerowy typ fluorescencji jądra komórkowego.
W przypadku stwierdzenia plamistego typu fluorescencji lub gdy nie stwierdza się ANA, a objawy kliniczne wskazują na układową chorobę tkanki łącznej, należy wówczas określić obecność przeciwciał przeciw rozpuszczalnym antygenom jądra komórkowego. Do tego celu służy metoda ELISA, podwójnej dyfuzji w żelu oraz Immuno blot (ryc. 7). Przeciwciałami reagującymi z ENA o znaczeniu klinicznym są przeciwciała przeciw Sm, przeciw RNP, przeciw SS-A/Ro, przeciw SS-B/La, przeciw Scl-70, przeciw Jo-1, przeciw PM/Scl i inne (tab. 1).
Tabela 1. Przeciwciała przeciw rozpuszczalnym antygenom jądra komórkowego.
| Nazwa |
Antygen |
Jednostka chorobowa |
| Sm (Smith) | Kompleks rybonukleoproteinowy | Toczeń rumieniowaty układowy |
| SS-A (Ro) | Kompleks maocząsteczkowego RNA i dwóch białek o ciężarze cząsteczkowym 52 i 60 kDa | Zespół suchości
Toczeń rumieniowaty układowy
Toczeń noworodków |
| SS-B (La) | Fosfoproteina o ciężarze cząsteczkowym 48 kDa wspomagająca RNA-polimeraze III | Zespół suchości
Toczeń rumieniowaty układowy |
| Scl-70 | DNA-topoizomeraza I | Twardzina układowa |
| RNP | Kompleks białek i małocząsteczkowy RNA o dużej zawartości urydyny | Mieszana choroba tkanki łącznej |
| Jo-1 | Syntetaza histydylowa-tRNA | Zapalenie wielomięśniowe |
| Pm/Scl | Kompleks 16 polipeptydów o ciężarze cząsteczkowym od 20 do 110 kDa zlokalizowany w jąderku | Zespół nakładania (Zapalenie wielomięśniowe/Zapalenie
skórnomięśniowe)
Twardzina układowa |
| Mi-2 | Kompleks białkowy składający się z 5 białek
o ciężarze cząsteczkowym od 30 do 220 kDa | Zapalenie skórnomięśniowe |

Ryc. 7. Metoda Immunoblot.
Przeciwciała przeciw Sm – reagują swoiście ze splicesomalnym małym jądrowym RNP, szczególnie podjednostką B,B` i podjednostką D. Występują u około 15-30% chorych na toczeń rumieniowaty układowy, stanowiąc swoisty marker tej choroby.
Przeciwciała przeciw RNP – reagują swoiście z U1 snRNP oraz białkami 70 kD, A (33kD), a także C (20 kD). W wysokim mianie przeciwciała przeciw RNP występują u 100% chorych na mieszaną chorobę tkanki łącznej i 10% chorych na toczeń rumieniowaty układowy, wspólnie z przeciwciałami przeciw Sm.
Przeciwciała przeciw SS-A/Ro – antygenem jest kompleks małocząsteczkowego RNA i dwóch białek o ciężarze cząsteczkowym 52 i 60 kDa. Przeciwciała te w tradycyjnej metodzie immunofluorescencji pośredniej nie powodują świecenia jąder komórkowych. Są one odpowiedzialne za tak zwany toczeń rumieniowaty układowy seronegatywnie. W tych przypadkach, aby wykazać przeciwciała przeciw SS-A, należy wykorzystać linię komórkową HEp-2000 lub posłużyć się metodą ELISA. Przeciwciała przeciw SS-A występują u około 30% chorych na toczeń rumieniowaty układowy, są one odpowiedzialne za rumień na skórze twarzy oraz za całkowity blok serca u matek noworodków, posiadających tego typu przeciwciała. Ponadto przeciwciała te wspólnie z przeciwciałami przeciw SS-B występują u chorych na zespół suchości.
Przeciwciała przeciw SS-B/La – antygenem jest fosfoproteina przeciwjądrowa o masie cząsteczkowej 48 kD. Występują one u 80% chorych na zespół suchości i u około 15% chorych na toczeń układowy, a ich obecność związana jest z późnym początkiem choroby.
Przeciwciała przeciw Scl-70 – reagują swoiście z katalitycznym, karboksylowym zakończeniem topoizomerazy I DNA. Występują u około 70% chorych na twardzinę układową. Uważa się, że są odpowiedzialne za uogólnione stwardnienie skóry, zmiany włókniste w tkance płucnej oraz zajęcie serca w przebiegu choroby.
Przeciwciała przeciw Jo-1 – antygenem dla tych przeciwciał jest syntetaza histydylo-tRNA. Występują one u 30% chorych z zapaleniem wielomięśniowym, a ich obecność związana jest ze zmianami śródmiąższowymi płuc oraz z zapaleniem stawów.
Wykorzystując jako źródło antygenów pierwotniaka Crithidium luciliae, można wykazać w metodzie immunofluorescencji pośredniej przeciwciała przeciw ds-DNA (dwuniciowym DNA) (ryc. 8). Są one swoistym markerem tocznia rumieniowatego układowego. Przeciwciała te występują u około 70% chorych. Ich miano koreluje z aktywnością choroby oraz odpowiedzią na zastosowane leczenie.

Ryc. 8. Przeciwciała przeciw dsDNA (źródło antygenu – Crithidum lucialle).
Przeciwciała przeciwjądrowe są istotnym wykładnikiem chorób o podłożu autoimmunologicznym. Ich obecność może być konieczna lub przydatna do rozpoznania choroby, może mieć znaczenie rokownicze oraz może być bez znaczenia diagnostycznego.
Przeciwciała przeciwjądrowe stwierdza się u 5% zdrowej populacji, wiadomo również, że ich obecność wzrasta wraz z wiekiem badanych osób. Ponadto ciąża oraz leki, takie jak sole złota, salazopiryna, immunoglobuliny i.v. oraz blokery TNF-α mogą indukować produkcję przeciwciał przeciwjądrowych.
Przeciwciała przeciwfosfolipidowe
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Puszczewicz M: Badania serologiczne w chorobach reumatycznych. Tom Reumatologia [W:] Wielka Interna. M. Puszczewicz (red.), Medical Tribune, Warszawa 2010; 9.
2. Meyer O: Antinuclear antibodies. Rheumatology in Europe1994; 23: 108-111.
3. Waaler E: On the occurrence of a factor in human serum activating the specific agglutination of sheep red corpuscles. Acta Pathol Microbiol Scand 1940; 17: 172-188.
4. Aletaha D, Neogi T, Silman AJ et al.: 2010 Rheumatoid arthritis classification criteria. An American College of Rheumatology/European League Against Rheumatism Collaborative initiative. Arthritis Rheum 2010; 62: 2569-2581.
5. Wiik AS, van Venrooij WJ, Pruijn GJ et al.: All you wanted to know about anti – CCP but you were afraid to ask. Autoimmunity Rev 2010; 10: 90-93.
6. Routsias JG, Tzioufas AG: Sjögren Syndrome – study of autoantigens and antibodies. Clinic Rev Allerg Immunol 2007; 32: 238-251.
7. Witte T: Antifodrin antibodies in Sjögren Syndrome. Ann NY Acad Sci 2005; 1051: 235-239.








