© Borgis - Nowa Medycyna 2/2014, s. 61-67
*Tomasz Tatara, Dominik Olejniczak
Skuteczność kliniczna oraz profil bezpieczeństwa leków antycholinergicznych w zespole pęcherza nadreaktywnego – przegląd systematyczny
Clinical efficacy and safety profile of anticholinergic drugs in the treatment of overactive bladder – systematic review
Katedra i Zakład Zdrowia Publicznego, Warszawski Uniwersytet Medyczny
Kierownik Zakładu: dr n. med. Wojciech Boratyński
Summary
Introduction. Overactive bladder (OAB) is a condition in which there are urinary frequency, urgency, urinary incontinence, difficulty in emptying the bladder. The term overactive is used in the neurogenic and not neurogenic voiding disorders. In OAB pharmacological treatment anticholinergic drugs (ACH) are used.
Aim. Evaluation of clinical efficacy and safety profile of anticholinergic drugs in patients with OAB.
Material and methods. Evaluation of clinical efficacy based on the results of primary studies and secondary evidence found in the context of a systematic review. The following literature databases were searched systematically: Medline, Embase, Cochrane Library and others.
Results. Finally 4 publications, corresponding to the three clinical trials and one meta-analysis met the inclusion criteria for the efficacy analysis. ACH were significantly more effective than PLC in reducing OAB symptoms: 63% vs 22%. There has been no significant differences in the frequency of micturition between ACH vs PLC, the mean change in incontinence episodes in 24 hours was also similar between groups. The initial and maximum bladder capacity after use of tolterodine significantly increased by an average of 36.8 ml and 82.3 ml (p = 0.0402 and p < 0.0001). Average number of catheterizations within 24 hours after ACH treatment was characterized by a declining trend from 4.7 in 12 week to 4.4 at 12 month of observation.
Conclusions. OAB pharmacological treatment improves patients quality of life and reduce exposure to serious complications of the urinary tract. ACH including solifenacin, tolterodine and oxybutynin have proven efficacy in the treatment of OAB with relatively favorable safety profile. OAB pharmacological treatment brings economic benefits associated with a decrease in professional activity limitations of patients.

WSTĘP
Nadreaktywność pęcherza (ICD-10: N32.8) – inne, określone zaburzenia pęcherza moczowego; OAB (ang. overactive bladder) to stan, w którym występują: częstomocz, parcia naglące i nietrzymanie moczu typu parcia naglącego. Określenie nadreaktywność jest stosowane w przypadku neurogennych i nieneurogennych zaburzeń mikcji (1, 2).
OAB jest wynikiem wad wrodzonych, schorzeń oraz urazów układu nerwowego powodujących uszkodzenie ośrodków regulujących czynność pęcherza i cewki moczowej lub przerwanie ciągłości szlaków nerwowych. Zwykle rozpoznawany jest u dzieci po treningu czystościowym oraz przed okresem dojrzewania. Do najczęstszych przyczyn można zaliczyć: wady dysraficzne (przepuklina oponowo-rdzeniowa, tłuszczaka okolicy lędźwiowo-krzyżowej), zespół zakotwiczenia struny grzbietowej (ang. tethered cord syndrom), zapalenia, urazy, guzy rdzenia kręgowego oraz mózgu, mózgowe porażenie dziecięce, choroby demielinizacyjne, metaboliczne, chorobę Parkinsona, niedorozwój lub brak kości krzyżowej, operacje w obrębie miednicy małej (2, 3).
Wyróżnia się trzy zasadnicze objawy OAB: nietrzymanie moczu, trudności w opróżnianiu pęcherza i zaburzenia czucia pęcherzowego. Natomiast zmienność nasilenia, współwystępowanie objawów w różnych konstelacjach oraz obecność objawów towarzyszących powoduje, że każdy pacjent z OAB jest inny i wymaga specjalistycznej diagnostyki. Pacjenci mogą obserwować następujące dolegliwości: stały wyciek moczu z cewki, popuszczanie niewielkich ilości moczu co kilkanaście minut, opróżnianie się pęcherza moczowego co kilka godzin bez kontroli woli, brak lub osłabienie uczucia parcia na mocz, brak możliwości oddawania moczu po wyjęciu cewnika z pęcherza, stosowanie tłoczni brzusznej (parcie, napinanie się) w celu opróżnienia pęcherza (2, 3).
Epidemiologia
Urazy kręgosłupa i uszkodzenia rdzenia kręgowego w Polsce występują na poziomie 800-960 przypadków rocznie. Częstość OAB w zależności od wysokości poziomu uszkodzenia rdzenia może wynosić od 30% (odc. lędźwiowym) do 90% (odc. szyjny). W przypadku choroby Parkinsona odsetek osób, u których występują objawy OAB, waha się w dość szerokich granicach z powodu podeszłego wieku pacjentów, którym mogą towarzyszyć te objawy np. z powodu współistniejącego łagodnego rozrostu stercza lub innej przeszkody podpęcherzowej czy innych schorzeń. Częstość objawów OAB w zależności od wieku oceniono od 27% do 63,9%, w tym częstomoczu od 16% do 33%, parć naglących od 33% do 54% i nykturii > 65%. Częstość zaburzeń dysfunkcji pęcherza zaobserwowano w 57%, nadaktywność wypieracza (stwierdzone w badaniu urodynamicznym spontaniczne lub sprowokowane mimowolne skurcze wypieracza, występujące podczas fazy napełniania) od 45% do 93%. Stwardnienie rozsiane stwierdza się w Polsce u około 60 tys. pacjentów, czyli u około 150 na 100 tys. mieszkańców. U około 80% z nich stwierdza się różne postacie dysfunkcji pęcherza (1, 3-5).
Dane Narodowego Funduszu Zdrowia (NFZ) wskazują na łączną liczbę 329 954 (2011 rok) oraz 333 756 (2012 rok) pacjentów z chorobami neurologicznymi (w tym: choroba Parkinsona, stwardnienie rozsiane, krwotok podpajęczynówkowy, krwotok mózgowy, inne nieurazowe krwotoki mózgowe, zawał mózgu, udar nieokreślony jako krwotoczny lub zawałowy, rozszczep kręgosłupa, wrodzone wady rozwojowe kręgosłupa i klatki piersiowej kostnej) z możliwym OAB (6).
Leczenie farmakologiczne
Wykorzystuje się między innymi leki antycholinergiczne (ACH). Leki te blokują receptory muskarynowe znajdujące się w pęcherzu i w ten sposób hamują powstawanie skurczów mięśnia wypieracza (4, 5). Dostępne i refundowane w Polsce preparaty to: oksybutynina, tolterodyna i solifenacyna (tab. 1). Dodatkowo do sprzedaży na terenie RP dopuszczone są inne ACH: daryfenacyna, fesoterodyna, chlorek trospium (7).
Tabela 1. Leki antycholinergiczne stosowane w leczeniu zaburzeń dolnych dróg moczowych.
| Grupa | Substancja czynna | Dawkowanie/sposób podania | Uwagi |
| Leki antycholinergiczne | Oksybutynina (Ditropan, Driptane) | 2,5-5 mg, 2-6 x dziennie doustnie | Lek o mieszanym mechanizmie działania (antycholinergicznym i blokującym kanał wapniowy). Preparaty o długim czasie działania wywołują mniej objawów niepożądanych |
| Tolterodyna (Urimper, Uroflow) | 1-2 mg, 2 x dziennie | Antagonista receptorów cholinergicznych. Preparaty krótko i długo działające mają podobną skuteczność |
| Solifenacyna (Vesicare) | 5-10 mg, 1 x dziennie | Antagonista receptorów cholinergicznych, lek charakteryzujący się długim czasem półtrwania i selektywnością wobec pęcherza moczowego |
ACH nie powodują całkowitego wyleczenia nadreaktywności, stąd konieczność ich ciągłego lub okresowego stosowania. Leczenie pęcherza nadreaktywnego za pomocą ACH można rozpocząć bez wykonywania badania urodynamicznego, a jedynie po wykluczeniu infekcji dróg moczowych, zalegania moczu (> 100 ml) oraz zmian organicznych (np. guz pęcherza) w drogach moczowych. Dopiero gdy leczenie nie przynosi efektu należy skierować pacjenta na badanie urodynamiczne. Stosowanie ACH jest związane z występowaniem niepożądanych objawów atropinopodobnych, spowodowanych zablokowaniem receptorów muskarynowych w OUN, przewodzie pokarmowym oraz w układzie oddechowym. Te objawy to: suchość w jamie ustnej, zaburzenia widzenia, zaburzenia żołądkowo-jelitowe. Przeciwskazaniem do stosowania ACH są: jaskra z wąskim kątem przesączania oraz wrodzona męczliwość mięśni (myastenia gravis) (4, 5, 8).
Dane NFZ wskazują, że u około 57-61% pacjentów stosuje się ACH krócej niż 1 mies., natomiast terapię trwającą 10 mies. stosuje się u około 7,8-14% pacjentów, w zależności od zastosowanego preparatu (ryc. 1) (6).
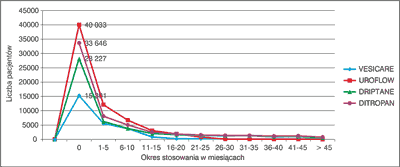
Ryc. 1. Liczba pacjentów (w okresie 2009-2012) według czasu przyjmowania leków antycholinergicznych – na podstawie danych NFZ.
CEL
Ocena skuteczność klinicznej oraz profilu bezpieczeństwa leków antycholinergicznych u pacjentów z OAB.
MATERIAŁ I METODY
Wyszukiwanie badań klinicznych dokonano w oparciu o szczegółowy protokół opracowany przed rozpoczęciem prac w ramach przeglądu systematycznego przeprowadzonego zgodnie z wytycznymi Cochrane Collaboration (9). Uwzględniono w nim kryteria włączenia badań do przeglądu, strategię wyszukiwania, sposób selekcji badań oraz planowaną metodykę przeprowadzenia analizy i syntezy danych.
Do analizy włączone zostały badania kliniczne spełniające kryteria dotyczące:
– populacji: pacjenci bez względu na wiek z dysfunkcją pęcherza moczowego (OAB);
– interwencji: ACH w tym oksybutynina, solifenacyna, tolterodyna;
– technologii alternatywnych (komparatorów): dowolne;
– metodyki: systematyczne, niesystematyczne opracowania wtórne danych pierwotnych; badania kliniczne z randomizacją/bez randomizacji; badania kliniczne z zaślepieniem/bez zaślepienia; badania kliniczne z grupą kontrolną/badania jednoramienne;
– punktów końcowych: skuteczność – ocena funkcji pęcherza (częstotliwości epizodów urologicznych w ciągu 24 godzin, poważne epizody w ciągu 24 godzin, częstość epizodów nietrzymania moczu w ciągu 24 godzin), parametry urodynamiczne (brak nadreaktywności wypieracza, stosunek zmiany objętości pęcherza i zmiany ciśnienia wypieracza, zmiana maksymalnej cystometrycznej objętości, zmiana maksymalnego ciśnienia wypieracza, liczba skurczów wypieracza, pojemność resztkowa), jakość życia; bezpieczeństwo – działania niepożądane (DN) ogółem, DN związane z leczeniem.
Przeszukano następujące źródła informacji medycznej w celu odnalezienia badań klinicznych pierwotnych/wtórnych (przeglądy, metaanalizy): Medline (przez PubMed), Embase, Biomed Central (przez PubMed), The Cochrane Library (Central), rejestry badań klinicznych (ClinicalTrials.gov), Centre for Reviews and Dissemination. Ostatniego przeszukania baz dokonano w dniach 16-18 grudnia 2013 roku.
W przypadku badań bez grup kontrolnych przeprowadzenie analizy statystycznej za pomocą parametrów względnych i bezwzględnych nie było możliwe. W badaniach z grupą kontrolną przedstawiano wyniki analizy statystycznej przeprowadzonej przez autorów badania (bazują one na danych pierwotnych i z tego względu stanowią wiarygodne źródło informacji). We wszystkich przypadkach analizowano dane dla najdłuższego dostępnego okresu obserwacji. Nie przeprowadzono metaanalizy, a wyniki każdego badania przedstawiono oddzielnie.
WYNIKI
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Szczeklik A (red.): Choroby wewnętrzne. Stan wiedzy na rok 2012. Medycyna Praktyczna, Kraków 2012. 2. Borkowski A (red.): Urologia. Podręcznik dla studentów medycyny. Wydaw. Lek. PZWL, Warszawa 2010. 3. Skobejko-Włodarska L: Nieneurogenne. Zaburzenia czynności dolnych dróg moczowych. Instytut „Pomnik – Centrum Zdrowia Dziecka”, Klinika Urologii Dziecięcej, Warszawa 2008. 4. Zajda J: Pacjent z neurogenną dysfunkcją pęcherza. Praktyka ambulatoryjna. Przegląd Urologiczny 2012; 1(71): 15. 5. Schröder A, Abrams P, Andersson KE et al.: European Association of Urology (EAU), Polskie Towarzystwo Urologiczne (PTU). Guidelines on Incontinence. Zasady postępowania u chorych z nietrzymaniem moczu. EAU, PTU 2010. 6. Pismo Narodowego Funduszu Zdrowia (NFZ) z dn. 20.05.2013, znak NFZ/CF/2013/073/0152/W/12747/ALA, zawierające dane dotyczące liczby pacjentów z chorobami neurologicznymi z możliwym OAB oraz liczby pacjentów stosujących leki antycholinergiczne. NFZ, Warszawa 2013. 7. Ministerstwo Zdrowia (MZ): Załącznik do obwieszczenia Ministra Zdrowia z dnia 23 grudnia 2013 r. Wykaz refundowanych leków, środków spożywczych specjalnego przeznaczenia żywieniowego oraz wyrobów medycznych na dzień 1 stycznia 2014 r. MZ, Warszawa 2013. 8. Radziszewski P, Baranowski W, Nowak-Markwitz E et al.: Wytyczne Zespołu Ekspertów odnośnie postępowania diagnostyczno-terapeutycznego u kobiet z nietrzymaniem moczu i pęcherzem nadreaktywnym. Ginekol Pol 2010; 81: 789-793. 9. Higgins JPT, Green S: Cochrane Handbook for Systematic Reviews of Interventions Version 5.1.0 [updated March 2011]. The Cochrane Collaboration, 2011. 10. Madhuvrata P, Singh M, Hasafa Z et al.: Drugs for Adult Neurogenic Detrusor Overactivity: A Systematic Review and Meta-analysis. Eur Urol 2012; 62: 816-830. 11. Watanabe M, Yamanishi T, Honda M et al.: Efficacy of extended-release tolterodine for the treatment of neurogenic detrusor overactivity and/or low-compliance bladder. Int J Urol2010;17:931-936. 12. Reddy P, Borgstein NG, Nijman R et al: Long-term efficacy and safety of tolterodine in children with neurogenic detrusor overactivity. J Pediatr Urol 2008; 4: 428-433. 13. Horstmann M, Schaefer T, Aguilaret Y et al.: Neurogenic Bladder Treatment by Doubling the Recommended Antimuscarinic Dosage. Neurourology and Urodynamics 2006; 25: 441-445. 14. Pannek J, Blok B, Castro-Diaz D et al.: European Association of Urology (EAU). Guidelines on Neurogenic Lower Urinary Tract Dysfunction. EAU 2013. 15. Society of Obstetricians and Gynaecologists of Canada (SOGC). Clinical Practice Guideline. Treatments for Overactive Bladder: Focus on Pharmacotherapy. J Obstet Gynaecol Can 2012; 34(11): 1092-1101. 16. National Institute for Health and Care Excellence (NICE). Consults on updated treatment advice for millions of women suffering from urinary incontinence. NICE 2013. 17. National Clinical Guideline Centre (NCGC). Urinary incontinence in neurological disease: management of lower urinary tract dysfunction in neurological disease. Final guidance. NCGC 2012.


