Kinga Siewiorek1, Olga Siewiorek1, Piotr Kwast1, 2, *Lidia Zawadzka-Głos2
Adenotomia i adenotonsillotomia u dzieci poniżej 2. roku życia – analiza retrospektywna
Adenoidectomy and adenotonsillotomy in children less than 2 years of age – a retrospective analysis
1Student Research Club on Laryngology in the Department of Pediatric Otolaryngology, Medical University of Warsaw, Poland
Mentor of Research Club: Piotr Kwast, MD
2Department of Pediatric Otolaryngology, Medical University of Warsaw, Poland
Head of Department: Associate Professor Lidia Zawadzka-Głos, MD, PhD
Streszczenie
Wstęp. Funkcją migdałków podniebiennych i gardłowego jest udział w mechanizmach obronnych. Ciągła stymulacja antygenami powoduje przerost migdałków, który, w określonych przypadkach, może stanowić wskazanie do ich usunięcia.
Cel pracy. Celem pracy była analiza grupy dzieci poniżej 2. roku życia poddanych adenotomii lub adenotonsillotomii pod względem: zgłaszanych objawów, rodzaju wykonanego zabiegu, chorób współistniejących oraz niepożądanych objawów w pierwszej dobie po zabiegu.
Materiał i metody. Do badania włączono dzieci poniżej 2. roku życia, hospitalizowane w latach 2009-2016 w Klinince Otolaryngologii Dziecięcej Warszawskiego Uniwersytetu medycznego z powodu przerostu migdałków, u których wykonano zabieg operacyjny. Spośród wszystkich 5833 pacjentów z przerostem migdałka gardłowego i/lub podniebiennych, 60 (29 dziewczynek, 31 chłopców) spełniało kryteria badania. Oceniono zgłaszane objawy, choroby współistniejące, rodzaj zabiegu i niepożądane objawy w pierwszej dobie po operacji w poszczególnych grupach wiekowych.
Wyniki. U 38 pacjentów wykonano adenotomię, a u 22 adenotonsillotomię. U 26 dzieci współwystępowało wysiękowe zapalenie ucha środkowego leczone dodatkowo tympanocentezą lub drenażem wentylacyjnym. Pod względem zgłaszanych objawów oraz rodzaju wykonanego zabiegu nie odnotowano istotnych statystycznie różnic w grupach wiekowych. U trojga dzieci z chorobami towarzyszącymi wystąpiły niepożądane objawy w pierwszej dobie po zabiegu: spadki saturacji oraz gorączka.
Wnioski. Adenotomia i adenotonsillotomia z współistniejącą tympanocentezą lub tympanocentezą z drenażem jest względnie bezpieczna i skuteczna u dzieci poniżej 2. roku życia. Nie wykazano ewidentnej zależności między wiekiem dziecka a częstością wykonywania adenotomii w stosunku do adenotonsillotomii. Rodzice powinni być poinformowani o możliwości odrastania migdałków po niecałkowitym ich usunięciu.
Summary
Introduction. The function of the palatine and adenoid tonsils is to provide defence against respiratory and digestive pathogens. Continuous antigenic stimulation may lead to tonsillar hypertrophy, which can be an indication for their removal.
Aim. The purpose of this study was to analyse the symptoms, comorbidities, type of procedure and adverse effects after surgery in children less than 2 years of age who underwent adenoidectomy or adenotonsillotomy.
Material and methods. Children less than 2 years of age hospitalized in the years 2009-2016 in the Department of Pediatric Otolaryngology of the Medical University of Warsaw were included in the study. Among 5833 patients with tonsillar hypertrophy, 60 patients (29 girls, 31 boys) met the inclusion criteria. Reported symptoms, comorbidities, type of procedure, and adverse symptoms during the post-operative observation period were analysed in age subgroups.
Results. Adenoidectomy was performed in 38 cases, and adenotonsillotomy – in 22 cases. 26 children had concomitant otitis media with effusion treated with myringotomy with or without tympanostomy tube insertion. In regard to the symptoms and type of the procedure, the level of statistical significance was not reached. Drops in blood oxygen saturation and fever were observed postoperatively in three children with comorbid conditions.
Conclusions. Adenoidectomy and adenotonsillotomy with myringotomy with or without tympanostomy tube insertion are relatively safe and efficient procedures in children under 2 years of age. No evident correlation between the age of the child and the frequency of performing adenoidectomy in relation to adenotonsillotomy has been noted. Parents should be informed about the risk of regrowth and the possible need for a future reoperation.
Wstęp
Migdałki to część układu immunologicznego odpowiadająca za kształtowanie mechanizmów obronnych organizmu, szczególnie zaraz po urodzeniu, gdy dochodzi do pierwszego kontaktu z antygenami środowiskowymi (1). Zwiększona stymulacja patogenami, zwłaszcza w trakcie infekcji górnych dróg oddechowych, może skutkować w tym okresie powiększeniem rozmiarów migdałka gardłowego i migdałków podniebiennych, co z kolei może wpływać na prawidłowy rozwój dziecka (1). Aby nie doszło do poważnych następstw przerostu migdałków, należy rozważyć wskazania do ich usunięcia.
Cel pracy
Celem pracy była analiza grupy dzieci poniżej 2. roku życia poddanych adenotomii lub adenotonsillotomii pod względem zgłaszanych objawów, rodzaju wykonanego zabiegu, niepożądanych objawów w okresie pooperacyjnym oraz chorób współistniejących.
Materiał i metody
Do badania włączono dzieci poniżej 2. roku życia, operowane w Oddziale Otolaryngologii Dziecięcej Warszawskiego Uniwersytetu Medycznego w latach 2009-2016 z powodu przerostu migdałka gardłowego i/lub migdałków podniebiennych. Ze względu na wiek pacjentów podzielono na 2 grupy: od 6. do ≤ 18. miesiąca życia oraz od 18. do ≤ 24. miesiąca życia.
Oceniono częstość zgłaszanych objawów, rodzaj wykonywanych zabiegów w poszczególnych grupach wiekowych, a także choroby współistniejące i niepożądane objawy w trakcie pooperacyjnej obserwacji w Oddziale. Do oceny istotności statystycznej zastosowano dwustronny dokładny test Fishera.
Wyniki
Spośród 5833 pacjentów z przerostem migdałka gardłowego i/lub migdałków podniebiennych, hospitalizowanych w Oddziale Otolaryngologii Dziecięcej Warszawskiego Uniwersytetu Medycznego, 60 pacjentów (29 dziewczynek, 31 chłopców) spełniało kryteria badania. Liczba dzieci w grupach wiekowych od 6. do ≤ 18. miesiąca życia, oraz od 18. do ≤ 24. miesiąca życia wynosiła odpowiednio 21 i 39. U 38 pacjentów wykonano adenotomię, a u 22 adenotonsillotomię. Wśród starszych dzieci zabieg adenotonsillotomii był przeprowadzany częściej niż wśród młodszych, różnica ta jest jednak na granicy istotności statystycznej (tab. 1).
Tab. 1. Przerost migdałków. Rodzaj wykonanego zabiegu w zależności od wieku
| Rodzaj wykonanego zabiegu | Grupa wiekowa | p |
| od 6. do ≤ 24. m.ż. | od 18. do ≤ 24. m.ż. |
| N | % | N | % |
| Adenotomia | 17 | 80,95 | 21 | 53,85 | 0,05 |
| Adenotonsillotomia | 4 | 19,05 | 18 | 46,15 | 0,05 |
Najczęściej zgłaszanymi przez rodziców dolegliwościami u dzieci były: upośledzenie drożności nosa (N = 50), nawracające infekcje górnych dróg oddechowych (N = 46), chrapanie (N = 43), upośledzenie słuchu (N = 26), bezdechy (N = 20), katar (N = 13), nawracające zapalenia ucha środkowego (N = 8) i kaszel (N = 2) (ryc. 1). Nie odnotowano istotnych statystycznie różnic pomiędzy grupami wiekowymi.
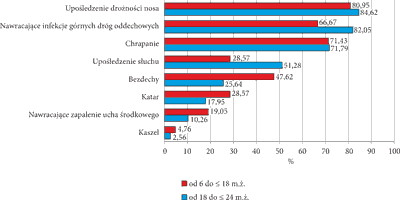
Ryc. 1. Procentowy udział zgłaszanych objawów w dwóch grupach wiekowych
Pięcioro dzieci miało schorzenia towarzyszące: zespół Downa, zespół Pierre’a Robina, opóźnienie psychoruchowe lub astmę. Niepożądane objawy podczas obserwacji dziecka po zabiegu w postaci spadków saturacji (N = 2) i gorączki (N = 1) pojawiły się wyłącznie w grupie chorych ze współistniejącymi obciążeniami.
U 26 dzieci (43,33%) poddanych adenotomii lub adenotonsillotomii miało zdiagnozowane wysiękowe zapalenie ucha środkowego. Wykonano u nich tympanocentezę, u 7 dodatkowo założono dreny wentylacyjne do błon bębenkowych. Nie zaobserwowano statystycznie istotnych różnic między grupami wiekowymi w zakresie towarzyszącego wysiękowego zapalenia ucha środkowego (tab. 2).
Tab. 2. Wysiękowe zapalenie ucha środkowego. Rodzaj wykonanego zabiegu w zależności od wieku
| Rodzaj wykonanego zabiegu | Grupa wiekowa | p |
| od 6. do ≤ 18. m.ż. | od 18. do ≤ 24 m.ż. |
| N | % | N | % |
| Tympanocenteza bez drenażu | 6 | 28,57 | 13 | 33,33 | 0,78 |
| Tympanocenteza z drenażem | 1 | 4,76 | 6 | 15,38 | 0,40 |
Dyskusja
Wraz z wiekiem zmienia się anatomia i funkcja migdałków. Po urodzeniu we wnętrzu grudek chłonnych migdałków powstają tzw. aktywne centra namnażania, które biorą udział w kształtowaniu mechanizmów obronnych ustroju. Mechanizmy te wykształcają się w początkowych latach życia, natomiast zwiększenie tempa proliferacji centrów namnażania, pociągające za sobą zwiększenie masy i rozmiarów migdałków, zachodzi w dalszym etapie życia (2). Skutkuje to zmianą profilu przeciwciał i rodzajem produkowanych limfocytów oraz przerostem tkanki chłonnej gardła, szczególnie zaznaczonym w wieku przedszkolnym i wczesnoszkolnym (3, 4). W przypadku hipertrofii migdałków skutkującej wystąpieniem objawów patologicznych konieczne staje się podjęcie leczenia, w tym chirurgicznego (5).
Leczenie chirurgiczne przerostu migdałków opiera się na wykonaniu zabiegu adenotomii (przycięciu migdałka gardłowego) oraz tonsillotomii (przycięciu migdałków podniebiennych) wykonywanych w znieczuleniu ogólnym (5).
Tonsillektomia, czyli całkowite wyłuszczenie migdałków podniebiennych, nie jest stosowane rutynowo przy prostym przeroście migdałków. Zgodnie z wytycznymi Polskiego Towarzystwa Otolaryngologów Chirurgów Głowy i Szyi (5), tonsillektomia rekomendowana jest w przypadku przewlekłego przerostowego zapalenia migdałków podniebiennych spowodowanego chorobami odogniskowymi albo nawracającymi infekcjami górnych dróg oddechowych przy podwyższonych odczynach zapalnych i/lub dodatnich wynikach wymazów. Dodatkowo zabieg ten należy rozważyć u dzieci powyżej dziesiątego roku życia z bezdechami lub zaburzeniami rozwoju ogólnego (5). Tonsillotomia zalecana jest u młodszych pacjentów (5). Wytyczne te nie regulują jednak postępowania w przypadku przerostu migdałka gardłowego. W przypadku wysiękowego zapalenia ucha środkowego rekomendowana jest adenotomia z tympanocentezą (5, 6). Udokumentowano pozytywny wpływ tej metody na zmniejszenie wysięku trwającego powyżej trzech miesięcy oraz na poprawę słuchu (6).
Zagadnienia związane z kwalifikacją do adenotomii i adenotonsillotomii nie są sztywno określone w wytycznych. W praktyce klinicznej stosuje się zebranie dokładnego wywiadu oraz badanie przedmiotowe, wykonuje się fiberoskopię lub badania obrazowe. W krajach zachodnich dużą wagę przykłada się do wykonywania badania polisomnograficznego (PSG) w celu potwierdzenia obecności obturacyjnych bezdechów w czasie snu oraz dla obiektywnej oceny skuteczności operacji (7). W warunkach polskich dostępność do polisomnografii jest jednak niewielka, co uniemożliwia stosowanie tego badania rutynowo przy podejrzeniu zaburzeń oddychania w trakcie snu na podłożu przerostu migdałków (8).
W naszej praktyce klinicznej kwalifikacja do zabiegu operacyjnego adenotomii lub adenotonsillotomii opiera się na danych z wywiadu obejmujących objawy zaburzonej drożności nosa, oddychania wyłącznie lub głównie przez usta, chrapania, nawracających infekcji górnych dróg oddechowych oraz ostrych zapaleń ucha środkowego, pogorszenia słuchu, badaniu przedmiotowym z uwzględnieniem wielkości migdałków podniebiennych, drożności nosa, wad zgryzu, budowy i ruchomości podniebienia miękkiego, obecności wysięku w jamach bębenkowych oraz wyniku zdjecia radiologicznego bocznego celowanego na nosogardło lub fiberoskopii nosogardła. Pacjenci z podejrzeniem wysiękowego zapalenia ucha środkowego mają wykonywaną tympanometrię w celu potwierdzenia rozpoznania. Część pacjentów przed kwalifikacją lub w trakcie oczekiwania na zabieg operacyjny otrzymuje leczenie zachowawcze w postaci glikokortykosteroidów donosowych lub leków przeciwhistaminowych przy współistniejącej lub podejrzewanej alergii.
Dodatkowym aspektem, który należy brać pod uwagę w trakcie kwalifikacji dziecka do zabiegu operacyjnego, jest ryzyko związane ze znieczuleniem ogólnym. Coraz częściej podnoszona jest kwestia wpływu znieczulenia ogólnego u małych dzieci na ich dalszy rozwój psychiczny. Komunikat amerykańskiej Agencji ds. Żywności i Leków (FDA) z 2016 roku (9) zaleca ograniczenie znieczuleń ogólnych u dzieci do 3. roku życia. Pojedyncze, krótkie znieczulenie ogólne nie powinno mieć negatywnego wpływu na rozwój dziecka, jednak decyzja o konieczności znieczulenia powinna być podejmowana z uwzględnieniem spodziewanych korzyści z zabiegu operacyjnego (9). Dzieci z przerostem migdałka gardłowego ze współistniejącym zaburzeniem drożności nosa lub wysiękowym zapaleniem ucha środkowego i niedosłuchem odniosą spodziewaną korzyść z zabiegu operacyjnego także w kontekście przyszłego prawidłowego rozwoju psychicznego. Każdy przypadek kwalifikacji do zabiegu i znieczulenia powinien być rozpatrywany indywidualnie pod kątem bilansu potencjalnych korzyści i zagrożeń (9).
Najwięcej trudności związanych jest z kwalifikacją do zabiegu dzieci poniżej 2. roku życia (10). W materiale naszej Kliniki, grupę tę reprezentowało na przestrzeni ośmiu lat 60 dzieci, co stanowiło 1,03% wszystkich pacjentów z przerostem migdałków. Ze względu na mały odsetek pacjentów z tej grupy wiekowej szczegółowe badanie wskazań, bezpieczeństwa i skuteczności zabiegów w tym wieku jest często pomijane w literaturze. U najmłodszych dzieci polskie wytyczne dopuszczają przycinanie migdałków jedynie w wyjątkowych sytuacjach. Zalecenia amerykańskie odnoszą się z kolei wyłącznie do zabiegów całkowitego usunięcia, z pominięciem częściowej resekcji (11). Warto wyodrębnić grupę pacjentów poniżej 2. roku życia zważywszy na odmienne mechanizmy immunologiczne i nie w pełni wykształconą odporność w tym okresie (12).
Przez wiele lat tonsillektomia pozostawała najczęściej wykonywanym zabiegiem przy przeroście migdałków podniebiennych. Tonsillotomia, choć opisana po raz pierwszy w XIX wieku, dopiero na początku lat 90. XX wieku zaczęła stanowić alternatywę dla tonsillektomii (13). Coraz więcej jest doniesień o porównywalnej skuteczności obu technik w omawianej grupie pacjentów, zarówno pod względem jakości życia, zniesienia objawów obturacyjnego bezdechu sennego, jak i wyników PSG (14, 15).
Tonsillotomia jest procedurą bezpieczniejszą, z mniejszą częstością występowania powikłań (takich jak krwawienia okołooperacyjne, ból, odwodnienie). Umożliwia szybszy powrót do normalnej aktywności i diety oraz wiąże się z mniejszym zużyciem środków analgetycznych (13, 16).
Przed wykonaniem tonsillotomii należy poinformować pacjenta i rodziców o możliwości nawrotu objawów w postaci zapalenia migdałków czy nawracających infekcji gardła, skutkujących przerostem i koniecznością ponownej interwencji u, według różnych źródeł, od 0 do 6% dzieci (14). W dużym badaniu retrospektywnym z 2015 roku wykazano istotną korelację między młodym wiekiem a koniecznością reoperacji (17). W 5-letnim okresie obserwacji ryzyko reoperacji uwzględniające wiek dziecka w momencie wykonania pierwszego zabiegu wynosiło dla pacjentów dwuletnich ok. 30%, a dla pacjentów 12-miesięcznych – powyżej 50% (17). U dzieci po tonsillektomii odsetek reoperacji wynosił odpowiednio 5 i 10% (17).
W naszym badaniu niepożądane objawy w okresie pooperacyjnym wystąpiły wyłącznie u pacjentów z chorobami towarzyszącymi. Odnotowano dwa przypadki spadków saturacji do 70% oraz jeden przypadek gorączki. Wyniki te są porównywalne z uzyskanymi w amerykańskim badaniu z 2013 r. dotyczącym niemowląt poddanych operacjom na migdałkach, w którym korzystniejszy wynik zabiegu był obserwowany wśród pacjentów zdrowych niż z chorobami współistniejącymi (18).
Dokonując bilansu wad i zalet tonsillotomii względem tonsillektomii, autorzy pracy, podobnie jak inni badacze (19), sugerują kierować się zasadą, że im młodsze dziecko, tym ważniejszy jest korzystny przebieg pooperacyjny, kosztem zwiększonego prawdopodobieństwa odrostu migdałków. Tonsillektomię zaleca się dla pacjentów starszych, z nawracającymi anginami, chorobami odogniskowymi, ropniami okołomigdałkowymi oraz nowotworami – co również wpisuje się w aktualne trendy w literaturze (5, 20).
Wnioski
Dominującymi objawami przerostu migdałków w grupie dzieci do 2. roku życia jest zaburzenie drożności nosa oraz częste infekcje górnych dróg oddechowych. Upośledzenie słuchu i bezdechy obserwowane przez rodziców dotyczą połowy dzieci w tym wieku z przerostem układu chłonnego gardła. Choroby towarzyszące zwiększają ryzyko wystąpienia niepożądanych objawów w okresie obserwacji pooperacyjnej. Zabiegi adenotomii i adenotonsillotomii są rzadko wykonywane u dzieci poniżej 2. roku życia. Wycięcie samego migdaka gardłowego wykonywane jest częściej, niż razem z przycięciem migdałków podniebiennych. Różnica w częstości poszczególnych zabiegów w dwóch przedziałąch wiekowych w obręie naszej grupy jest na granicy istotności statystycznej, co wynika najprawdopodobniej z niewielkiej liczebności grup badanych.
Ze względu na odmienne mechanizmy immunologiczne w grupie pacjentów poniżej 2. roku życia niezbędne są precyzyjne wytyczne określające postępowanie diagnostyczno-terapeutyczne. Częściowe usunięcie migdałków z towarzyszącą paracentezą lub drenażem u dzieci z objawowym przerostem migdałków są względnie bezpieczne i skuteczne, co znajduje poparcie w wynikach badania i piśmiennictwie. U tak młodych dzieci decyzja o wykonaniu zabiegu operacyjnego w znieczuleniu ogólnym powinna być za każdym razem podejmowana indywidualnie, po rozważeniu potencjalnych korzyści i zagrożeń związanych z zabiegiem oraz znieczuleniem ogólnym. Na uwagę zasługuje ponadto możliwość odrastania migdałków przy niecałkowitym ich usunięciu, o czym rodzice powinni być uprzednio poinformowani.
Piśmiennictwo
1. Song AS, Tolisano AM, Cable BB et al.: Neurocognitive outcomes after pediatric adenotonsillectomy for obstructive sleep apnea: A systematic review and meta-analysis. Int J Pediatr Otorhinolaryngol 2016; 83: 205-210.
2. Isaacson G, Parikh T: Developmental anatomy of the tonsil and its implications for intracapsular tonsillectomy. Int J Pediatr Otorhinolaryngol 2008; 72: 89-96.
3. Jino L, Dong-Yeop C, Sang-Wook K et al.: Age-related differences in human palatine tonsillar B cell subsets and immunoglobulin isotypes. Clin Exp Med 2016; 16: 81-87.
4. Mattila PS, Tarkkanent J: Age-Associated Changes in the Cellular Composition of the Human Adenoid. Scand J Immunol 1997; 45: 423-427.
5. Polskie Towarzystwo Otolaryngologów, Chirurgów Głowy i Szyi: Zalecenia diagnostyczno-terapeutyczne dla wybranych jednostek chorobowych w otorynolaryngologii dziecięcej. Post Chir Głowy Szyi 2006; suppl. 1: 46-47.
6. Wallace IF, Berkman ND, Lohr KN et al.: Surgical treatments for otitis media with effusion: a systematic review. Pediatrics 2014; 133(2): 296-311.
7. Brietzke SE, Gallagher D: The effectiveness of tonsillectomy and adenoidectomy in the treatment of pediatric obstructive sleep apnea/hypopnea syndrome: A meta-analysis. Otolaryngol Head Neck Surg 2006; 134: 979-984.
8. Grygalewicz J, Jackowska T, Mazurkiewicz H et al.: Zaburzenia oddychania u dzieci chrapiących w czasie snu, w świetle badań polisomnograficznych. Post Nauk Med 2011; 24: 1032-1037.
9. FDA review results in new warnings about using general anesthesia and sedation drugs in young children and pregnant women; https://www.fda.gov/downloads/Drugs/DrugSafety/UCM533197.pdf.
10. Côtè V, Ruiz AG, Perkins J et al.: Characteristics of children under 2 years of age undergoing tonsillectomy for upper airway obstruction. Int J Pediatr Otorhinolaryngol 2015; 79: 903-908.
11. Baugh RF, Archer SM, Mitchell RB et al.: Clinical Practice Guideline: Tonsillectomy in Children. Otolaryngol Head Neck Surg 2011; 144(1S): 1-30.
12. Mrówka-Kata K, Namysłowski G, Mazur-Zielińska H et al.: Wskazania do usunięcia migdałków podniebiennych. Forum Med Rodz 2009; 3(2): 124-128.
13. Smith S: Tonsillotomy: An alternative surgical option to total tonsillectomy in children with obstructive sleep apnoea. Aust Fam Physician 2016; 45(12): 894.
14. Sathe N, Chinnadurai S, McPheeters M et al.: Comparative Effectiveness of Partial versus Total Tonsillectomy in Children: A Systematic Review. Otolaryngol Head Neck Surg 2016; 156(3): 456-463.
15. Mangiardi J, Graw-Panzer KD, Weedon J et al.: Polysomnograhy outcomes for partial intracapsular versus total tonsillectomy. Int J Pediatr Otorhinolaryngol 2010; 74(12): 1361-1366.
16. Acevedo JL, Shah RK, Brietzke SE: Systematic Review of Complications of Tonsillotomy versus Tonsillectomy. Otolaryngol Head Neck Surg 2012; 146(6): 871-879.
17. Odhagen E, Sunnergren O, Hemlin C et al.: Risk of reoperation after tonsillotomy versus tonsillectomy: a population-based cohort study. Eur Arch Otorhinolaryngol 2016; 273(10): 3263-3268.
18. Cheng J, Elden L: Outcomes in Children Under 12 Months of Age Undergoing Adenotonsillectomy for Sleep-Disordered Breathing. The Laryngoscope 2013; 123: 2281-2284.
19. Duarte V, Liu YF, Shapiro NL: Coblation Total Tonsillectomy and Adenoidectomy Versus Coblation Partial Intracapsular Tonsillectomy and Adenoidectomy in Children. Laryngoscope 2014; 124: 1959-1964.
20. Łapińska I, Zawadzka-Głos L, Iciek WM: Analiza kliniczna pacjentów poddanych leczeniu chirurgicznemu migdałków. Nowa Ped 2016; 1: 3-6.
