Agata Wasilewska, *Lidia Zawadzka-Głos
Nietypowa zmiana okolicy nadobojczykowej u 3-miesięcznej dziewczynki – opis przypadku
Unusual lesion of the right supraclavicular region in a 3 month old baby – case report
Klinika Otolaryngologii Dziecięcej, Warszawski Uniwersytet Medyczny
Kierownik Kliniki: dr hab. n. med. Lidia Zawadzka-Głos
Summary
BCG has been one of the most frequently performed vaccinations around the world. Adverse events following immunization (AEFI) are quite rare. The most common AEFI are local and include inflammatory changes in the vaccination injection side. Less commonly they affect local lymph nodes.
The aim of the study was to present a case of a three month old child with purulent inflammation of the right supraclavicular lymph node being an adverse event after BCG vaccination.
We present clinical course, additional test and microbiological tests results of the child. The paper discusses the diagnosis and therapeutic options of BCG-associated AEFI.
Diagnosis of AEFI was based on symptoms, clinical course and additional test results. Unfortunately neither microbiological nor genetic tests results supported the diagnosis.
Diagnosis and management of BCG vaccine adverse events remains important for pediatricians and ENT specialists. Making a diagnosis may appear to be a complicated process. Knowledge of the symptoms and clinical course is helpful. Watchful waiting approach is recommended.

Wstęp
Guz okolicy nadobojczykowej może stanowić objaw wielu schorzeń miejscowych, a także ogólnych.
W różnicowaniu należy wziąć pod uwagę następujące przyczyny: zaburzenia rozwojowe, stany zapalne, guzy układu chłonnego szyi, guzy pochodzenia nerwowego, naczyniowego i gruczołowego (1).
Ze względu na wiek dziecka zmianę w pierwszej kolejności należałoby różnicować z zakażeniami bakteryjnymi swoistymi lub nieswoistymi. Wśród nieswoistych dominuje zakażenie paciorkowcem grupy A (u niemowląt także B) oraz Staphylococcus aureus.
Z zakażeń swoistych różnicujemy przede wszystkim z gruźlicą. Wtórne zajęcie węzłów chłonnych według literatury stanowi 21% przypadków gruźlicy pozapłucnej, najczęściej są to węzły szyjne ze względu na wtargnięcie prątka drogą pokarmową.
Należy wziąć pod uwagę chorobę kociego pazura wywołaną przez bakterię Bartonella henselae, zakażenie prątkiem atypowym i promienicę. W tych zakażeniach typowe jest powolne pojawienie się chełbotania i rozmiękania węzłów chłonnych (2).
Należy także wziąć pod uwagę nadkażoną przetokę lub torbiel boczną szyi najczęściej z II, ale także z III lub IV kieszonki skrzelowej lub według innej teorii rozwijającą się z pozostałości nabłonkowych w obrębie węzłów chłonnych szyi (1, 3).
Spośród innych wrodzonych guzów szyi wyróżniamy: malformacje naczyniowe i naczyniaki (także chłonne), torbiel grasiczą i torbiel skórzastą (potworniaka).
Wśród guzów nowotworowych łagodnych: tłuszczaki, nerwiakowłókniaki i nerwiaki osłonkowe. Nowotwory złośliwe, które manifestują się w postaci guza na szyi, to: ziarnica złośliwa, chłoniaki nieziarnicze, białaczki, neuroblastoma, mięsaki (4, 5).
U dzieci może także dojść do przerzutów nowotworowych do węzłów chłonnych szyi w raku nosogardła lub tarczycy.
Opis przypadku
Trzymiesięczna dziewczynka (CI, 37 Hbd, cc ze względu na owinięcie pępowiną, 3000 g, 10 AS) została przyjęta do Oddziału Pediatrii z powodu zmiany guzowatej okolicy nadobojczykowej lewej. W wywiadzie od 1,5 miesiąca zmiana wielkości 1,5 x 2 cm wyniesiona ponad skórę, zaczerwieniona (ryc. 1).
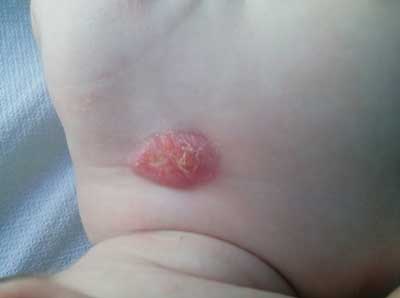
Ryc. 1. Morfologia zmiany nadobojczykowej
Do czasu zgłoszenia się na diagnostykę zmiana nie powiększała się, jedynie skóra nad zmianą zaczerwieniła się. Zmiana była nietkliwa. Nie obserwowano gorączki, gorszego przybierania na masie ciała ani innych niepokojących objawów. Dodatkowo w wywiadzie w rtg klatki piersiowej stwierdzono złamanie obojczyka lewego (poporodowe).
Dziewczynka dotychczas zdrowa, bez leków na stałe, szczepiona zgodnie z kalendarzem szczepień.
W badaniu USG stwierdzono zmianę miękkotkankową/gęsty płyn o wymiarach 17 x 17 x 11 mm. Głębsza część zmiany w postaci pasma sięgała obojczyka. Po badaniu USG pojawiło się podsączanie wydzieliny śluzowo-ropnej ze zmiany.
Ze względu na sąsiedztwo zmiany i jej komunikację z obojczykiem widoczną w badaniu USG, jako rozpoznanie rozważano powikłanie lub proces naprawczy po złamaniu obojczyka (staw rzekomy, kostnina). W konsultacji ortopedycznej nie potwierdzono powyższej przyczyny (ryc. 2a, b).
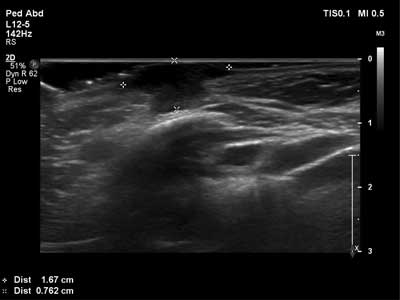

Ryc. 2a, b. Obraz USG zmiany okolicy nadobojczykowej
W badaniach laboratoryjnych: morfologia z rozmazem, CRP, rozmaz ręczny – bez nieprawidłowości. Włączono antybiotykoterapię – i.v. amoksycylinę z kwasem klawulanowym. W ciągu 10 dni terapii nie uzyskano poprawy miejscowej. W posiewie pobranym ze zmiany wyhodowano S. epidermidis (zanieczyszczenie).
W trakcie konsultacji laryngologicznej pobrano w znieczuleniu miejscowym fragment tkanki do badania histopatologicznego, w którym potwierdzono ziarninę zapalną z martwicą. Pełny wynik badania: drobny fragment tkanki ziarninowej z polami martwicy, skąpym naciekiem ropnym i obecnością komórek olbrzymich oraz piankowatych histiocytów wykazujących obecność CD68, PGM-1, a ujemną reakcję dla białka S-100 oraz Langeriny, CD1a, c-kit i czynnika XIII.
Ponownie pobrano treść ropną w kierunku gruźlicy. Bakterioskopia oraz badanie sondą genetyczną były ujemne. W kolejnych dniach dziewczynkę dodatkowo konsultowano pulmonologicznie. Na podstawie wywiadu, charakterystycznego obrazu zmiany, braku nieprawidłowości w badaniach krwi oraz dobrego stanu ogólnego dziecka rozpoznano niepożądany odczyn po szczepieniu BCG. Klinicznie w trakcie kontroli ambulatoryjnej 5 tygodni po hospitalizacji odnotowano miejscową poprawę. Zmiana była bardziej płaska, bliznowata, nadal zaczerwieniona, wielkości 20 x 7 mm. Po 3 tygodniach od zakończenia hospitalizacji dziewczynka przebyła zakażenie przewodu pokarmowego o etiologii E. coli. Przyjmowała nifuroksazyd ambulatoryjnie, po którym zaobserwowano poprawę.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Janczewski G, Bruzgielewicz A, Held-Ziółkowska M et al.: Guz szyi. [W:] Janczewski G (red.): Otolaryngologia praktyczna. Tom 2. Via Medica, Gdańsk 2005: 581-586.
2. Friedman AM: Diagnostyka i leczenie limfadenopatii u dzieci. Pediatria po Dyplomie 2010; 14(1): 36-43.
3. Skotnicka B, Zielnik-Jurkiewicz B, Castelnuovo P et al.: Torbiele i przetoki szyi. [W:] Gryczyńska D (red.): Otolaryngologia dziecięca. Alfa-medica Press, Bielsko-Biała 2007: 456-467.
4. Ryczer T, Zawadzka-Głos L, Sobczyk K: Wrodzone anomalie szyi u dzieci: torbiele i przetoki szyi. Nowa Pediat 2014; 3: 78-81.
5. Wojnar A: Nowotwory u dzieci. ALMA MATER 2010/2011; 130-131: 50-51.
6. Taraszkiewicz F, Bogus-Parafieniuk W, Ołdak E, Sulik A: Adverse events following immunization: AEFI in 17 children between 0 and 2 years of age. Przegl Epidemiol 1994; 48(4): 505-509.
7. Zwolska Z, Augustynowicz-Kopeć E, Zabost A et al.: Modern microbiological methods in diagnosis of adverse reactions after BCG vaccination. Case reports. Pneumonol Alergol Pol 2004; 72: 505-511.
8. Stopnop.pl.
9. Al-Hammadi S, Alsuwaidi AR, Alshamsi ET et al.: Disseminated Bacillus Calmette-Guèrin (BCG) infections in infants with immunodeficiency. BMC Res Notes 2017; 10(1): 177.
10. Pankowska A, Rozniecki J: Complications after BCG vaccination in the urban section of Łódź in the Years 1994-5. Pneumonol Alergol Pol 1997; 65(11-12): 761-766.
11. Henry AJ, Dey A, Beard FH et al.: Adverse events following immunization with bacilli Calmette-Guerin vaccination: baseline data to inform monitoring in Austria following introduction of new unregistered BCG vaccine. Commun Dis Intell Q Rep 2016; 40(4): E470-E474.
12. Nissen TN, Birk NM, Kjaergaard J et al.: Adverse reactions to the Bacillus Calmette-Guèrin (BCG) vaccine in new-born infants-an evaluation of the Danish strain 1331 SSI in a randomized clinical trial. Vaccine 2016; 34(22): 2477-2482.
13. Komorowska-Piotrowska A, Bielecka T, Feleszko W: Rozpoznawanie i leczenie niepożądanych odczynów po szczepieniu BCG. Terapia – Pediatria Luty 2015: 62-65.
14. Tam PK, Stroebel AB, Saing H et al.: Caseating regional lymphadenitis complicating BCG vaccination: a report of 6 cases. Arch Dis Child 1982; 57(12): 952-954.
15. Hengster P, Sölder B, Fille M, Menardi G: Surgical treatment of bacillus Calmette-Guèrin lymphadenitis. World J Surg 1997; 21(5): 520-523.
16. Al-Arabi KM, Al-Khider ME, Sadiq S: Osteitis of the humerus following BCG vaccination. Tubercle 1984; 65(4): 305-307.
17. Armbruster C, Junker W, Vetter. N et al.: Disseminated Bacille Calmette-Guerin infection in an AIDS patients 30 years after BCG vaccination. J Infec Dis 1990; 162: 1216 (Letter).
18. Augustynowicz-Kopeć E, Zwolska Z: Mikrobiologiczna diagnostyka gruźlicy oraz zasady ochrony pacjentów i pracowników przed zakażeniami wywołanymi prątkami gruźlicy. Rekomendacje Polskiego Towarzystwa Chorób Płuc i Krajowej Izby Diagnostów Laboratoryjnych, Warszawa 2014.
19. Pendzich J, Maksymowicz-Mazur W, Kozielski J: Progress in contemporary tuberculosis laboratory diagnostics. Diagn Lab 2011; 47(4): 439-446.



