*Sławomir Glinkowski1, 2, Daria Marcinkowska1
Laserowa hemoroidoplastyka (LHP) przy użyciu lasera radialnego 1470 nm – wczesna ocena skuteczności metody w materiale własnym
Laser hemorrhoidoplasty (LHP) using a 1470 nm radial fibre laser – early efficacy assessment based on own data
1Department of General and Oncologic Surgery in Tomaszów Mazowiecki Health Center
2MEDICALL – Institute of Health in Piotrków Trybunalski
Streszczenie
Wstęp. Choroba hemoroidalna należy do najczęstszych chorób kolorektalnych. Jest wiele sposobów jej leczenia, jednak najczęściej wykonywaną procedurą operacyjną jest hemoroidektomia sposobem Milligana-Morgana.
Cel pracy. Celem pracy było porównanie skuteczności najczęściej wykonywanej operacji sposobem Milligana-Morgana oraz hemoroidoplastyki laserowej z wykorzystaniem lasera radialnego 1470 nm. Uwzględniono takie zmienne, jak: czas trwania procedury, czas hospitalizacji związanej z zabiegiem, dolegliwości bólowe pacjentów po wykonanej procedurze, czas powrotu do normalnej codziennej aktywności.
Materiał i metody. Grupę badaną tworzyło 178 pacjentów, w tym 82 poddanych zabiegowi hemoroidoplastyki laserowej oraz 96 pacjentów zoperowanych sposobem Milligana-Morgana. 45% grupy stanowiły kobiety, 55% – mężczyźni. Średni wiek pacjentów wynosił 50 lat, najmłodszy pacjent miał 19 lat, najstarszy – 65 lat. Średni wiek pacjentów był niższy w grupie osób zoperowanych LHP (54,23 vs 45,15 roku). Obserwacja pacjentów trwała średnio 14 miesięcy (przedział 3-35 miesięcy).
Wyniki. Średni czas operacji LHP był krótszy niż sposobem Milligana-Morgana (13,9 vs 22,3 min). Po operacji LHP nie było konieczności reoperacji, natomiast po klasycznej hemoroidektomii trzykrotnie trzeba było reoperować. Średni czas powrotu do pracy po zabiegu LHP wyniósł 14 dni (najkrótszy 5 dni), po klasycznej hemoroidektomii było to 21 dni (najkrótszy 15 dni). Po operacji Milligana-Morgana 51% pacjentów wymagało podania opioidowych leków przeciwbólowych, po zabiegu LHP nie było takiej potrzeby w żadnym przypadku.
Wnioski. Metoda LHP jest skutecznym sposobem leczenia choroby hemoroidalnej II-IV stopnia i wiąże się z mniejszymi dolegliwościami bólowymi niż klasyczna hemoroidektomia. Czas operacji oraz czas hospitalizacji po LHP jest krótszy niż po operacji sposobem Milligana-Morgana. Krótszy jest także czas powrotu do normalnej codziennej aktywności.
Summary
Introduction. Haemorrhoidal disease is one of the most common colorectal conditions. Although many treatment methods have been developed, Milligan-Morgan hemorrhoidectomy remains the most widely practised surgical technique.
Aim. The aim of this study was to compare the effectiveness of Milligan-Morgan hemorrhoidectomy and laser hemorrhoidoplasty using a 1470 nm radial fibre laser. The following variables were analysed: procedure duration, length of procedure-related hospital stay, postoperative pain, and time to return to normal daily activities.
Material and methods. The study group included 178 patients (women 45%, men 55%), including 82 patients undergoing laser hemorrhoidoplasty and 96 patients undergoing Milligan-Morgan hemorrhoidectomy. The mean age of the patients was 50 years, with the youngest patient aged 19 years and the oldest patient aged 65 years. The mean age of patients was lower in the laser hemorrhoidoplasty group (54.23 vs 45.15 years). The mean follow-up was 14 months (3-35 years).
Results. The mean duration of laser hemorrhoidoplasty was shorter than that of Milligan-Morgan hemorrhoidectomy (13.9 vs. 22.3 min). There was no need for a revision surgery after laser hemorrhoidoplasty, whereas reoperation was necessary in three cases after classical hemorrhoidectomy. The mean and the shortest time of return to work was 14 and 5 days for laser hemorrhoidoplasty compared to 21 and 15 days for classical hemorrhoidectomy, respectively. Opioid analgesics were needed in 51% of patients after Milligan-Morgan hemorrhoidectomy and none of the patients after laser hemorrhoidoplasty.
Conclusions. Laser hemorrhoidoplasty is an effective treatment approach in grade II-IV haemorrhoidal disease. It is associated with less pain compared to conventional hemorrhoidectomy. The duration of both the procedure itself and hospital stay is shorter after laser hemorrhoidoplasty compared to Milligan-Morgan hemorrhoidectomy. The return to normal daily activities is also faster in the first case.

Wstęp
Choroba hemoroidalna jest najczęściej występującą chorobą kolorektalną. Odsetek występowania ocenia się na 2,9-27,9%, w tym ponad 4% pacjentów cierpi z powodu objawów tej przypadłości (1). Pojawienie się symptomów schorzenia nie zawsze skutkuje zgłoszeniem się pacjenta do lekarza pierwszego kontaktu lub też bezpośrednio do chirurga ogólnego. Najbardziej prawdopodobną przyczyną tego jest skrępowanie wynikające z lokalizacji schorzenia. Pacjenci bardzo często przez długi czas występowania objawów starają się leczyć samodzielnie, z użyciem leków dostępnych bez recepty.
Do najczęściej występujących objawów choroby hemoroidalnej należą: krwawienie podczas wypróżnień, podrażnienie skóry wokół odbytu oraz wypadanie hemoroidów. Dolegliwości te, pomimo iż nie zawsze są znacznie nasilone, wpływają na obniżenie jakości życia pacjentów.
Metody leczenia choroby hemoroidalnej można podzielić na zachowawcze oraz zabiegowe. Uważa się, że aż 85% pacjentów może być skutecznie leczonych przy użyciu metod zachowawczych (2). Pozostali pacjenci wymagają leczenia zabiegowego (instrumentalnego lub operacyjnego). Do metod instrumentalnych należą (3) m.in.:
– metoda Barrona – RBL (ang. rubber band ligation) z 1963 roku (4),
– skleroterapia,
– koagulacja promieniowaniem podczerwonym.
Są to metody ambulatoryjne, instrumentalne, które mogą być wykonywane bez konieczności hospitalizacji. Zalecane są w przypadkach choroby hemoroidalnej I-III stopnia, choć oczywiście każda z nich ma osobne szczególne wskazania i przeciwwskazania.
Obecnie obowiązującymi wytycznymi, które ujednolicają sposób postępowania z pacjentem w przypadku choroby hemoroidalnej, są wytyczne z 2018 roku Clinical Practice Guidelines for the Management of Hemorrhoids The American Society of Colon and Rectal Surgeons (ASCRS), opublikowane w „Diseases of the Colon & Rectum” (3). Bardzo dużą wagę przywiązują one do modyfikacji diety i stylu życia, przedstawiają dane dotyczące farmakoterapii. Zmiana diety i stylu życia ma ogromne znaczenie zarówno w przypadku leczenia zachowawczego, jak i przebiegu przed- i pooperacyjnego.
Do metod leczenia chirurgicznego zaliczamy hemoroidektomię klasyczną, którą dzielimy na otwartą (sp. Milligana-Morgana) oraz zamkniętą (sp. Fergusona). Pomimo iż w wielu badaniach nie udowodniono przewagi operacji sp. Milligana-Morgana, a nawet wykazano lepsze wyniki dla operacji sp. Fergusona, hemoroidektomia sp. Milligana-Morgana jest obecnie częściej wykonywaną operacją klasyczną (2). Do metod leczenia chirurgicznego zaliczono również metodę leczenia z użyciem lasera radialnego o długości fali 1470 nm (ang. laser hemorrhoidoplasty – LHP).
W pracy opublikowano wyniki badania i obserwacji 82 pacjentów poddanych zabiegowi hemoroidoplastyki laserowej. Uzyskane wyniki porównano z najczęściej stosowaną w naszym kraju metodą zabiegową leczenia choroby hemoroidalnej, jaką jest operacja Milligana-Morgana. W tym drugim przypadku liczba pacjentów wynosiła 96.
Cel pracy
Celem pracy było porównanie wyników klasycznej hemoroidektomii oraz hemoroidoplastyki laserowej pod względem: czasu wykonywania procedury, czasu hospitalizacji związanej z zabiegiem, dolegliwości bólowych pacjenta po wykonanej procedurze, czasu powrotu do normalnej codziennej aktywności.
Materiał i metody
Grupę badaną stanowiło łącznie 178 pacjentów, 80 kobiet i 98 mężczyzn, w wieku od 19 do 65 lat (średnia wieku 50 lat) operowanych z powodu choroby hemoroidalnej od I do IV stopnia. W tej grupie 54% (96 osób) stanowili pacjenci, którzy zostali poddani operacji Milligana-Morgana z powodu choroby hemoroidalnej, natomiast pozostałą część (46% = 82 pacjentów) – pacjenci zoperowani z wykorzystaniem lasera radialnego.
Pacjenci zoperowani metodą Milligana-Morgana (M-M) byli hospitalizowani na oddziale chirurgii ogólnej szpitala powiatowego (pacjenci operowani przez zespół lekarzy pracujących na danym oddziale), a pacjenci zoperowani metodą z wykorzystaniem lasera zostali przyjęci do placówki prywatnej (wszyscy pacjenci operowani byli przez autorów pracy). Wynika to z faktu, iż LHP nie jest w naszym kraju metodą refundowaną i może być stosowana jedynie w warunkach leczenia komercyjnego. Jako grupę 1 oznaczono pacjentów zoperowanych metodą Milligana-Morgana, a jako grupę 2 pacjentów poddanych zabiegowi LHP.
Okres obserwacji wynosił minimum 3 miesiące. Obserwacja pacjentów trwała od grudnia 2017 do lipca 2020 roku. Średni czas obserwacji wyniósł 14 miesięcy (przedział: 3-35 miesięcy).
Kwalifikacja do udziału w badaniu odbywała się równolegle z kwalifikacją do operacji. Wszyscy pacjenci przed operacją otrzymali do wypełnienia ankietę przedoperacyjną (załącznik 1). Następnie, w trakcie wizyt kontrolnych po operacji przeprowadzany był follow-up przez lekarza, który uzupełniał kolejne dane w karcie na podstawie informacji uzyskanych od pacjenta. Każda osoba z grupy badanej była na wizycie kontrolnej w ciągu 10 dni od wypisu ze szpitala/placówki zdrowia (ryc. 1).
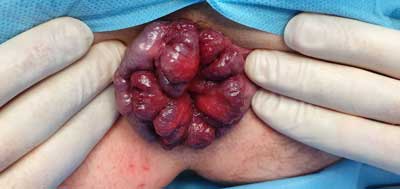
Ryc. 1. IV stopień choroby hemoroidalnej kwalifikowany do leczenia sposobem Milligana-Morgana
Wyniki
Uzyskano pełne odpowiedzi od 178 osób. W badaniu wzięło udział 80 kobiet (45% całej grupy badanej) i 98 mężczyzn (55% grupy). W obu grupach przeważali mężczyźni – w grupie 1 było ich 50 (52% grupy 1), a w grupie 2 – 48 (58,6%). Kobiety stanowiły 48% grupy 1 (46 kobiet) oraz 41,4% grupy 2 (34 kobiet).
Średni wiek pacjentów był wyższy w grupie 1 i wynosił 54,23 roku (vs 45,15 roku w grupie 2). Również górna granica wieku była niższa w grupie 2 i wynosiła 58 lat (vs 65 lat w grupie 1) (tab. 1).
Tab. 1. Porównanie zmiennych grup 1 (M-M) oraz 2 (LHP)
| | M-M | LHP |
| Liczba pacjentów | 96 | 82 |
| Liczba kobiet | 46 (48%) | 34 (41,4%) |
| Liczba mężczyzn | 50 (52%) | 48 (58,6%) |
| Średni wiek pacjentów (lata) | 54,23 | 45,15 |
| Wiek najmłodszego pacjenta (lata) | 31 | 19 |
| Wiek najstarszego pacjenta (lata) | 65 | 58 |
| Mediana wieku (lata) | 54 | 42 |
Na podstawie kart pacjentów wykazano również, że w grupie 2 pacjenci mieli mniej chorób współistniejących i przyjmowali mniej leków na stałe. W obu grupach były to w większości leki przyjmowane z powodu chorób sercowo-naczyniowych. W grupie 1 pacjenci ze współistniejącymi rozpoznaniami stanowili 69,8% (67 osób), w grupie 2 – 45,1% (37 osób).
W tabeli 2 uwzględniono pięć najczęściej podawanych przez pacjentów schorzeń współistniejących.
Tab. 2. Pięć najczęstszych chorób współistniejących w grupach 1 (M-M) oraz 2 (M-M)
| Choroby współistniejące | M-M | LHP |
| Nadciśnienie tętnicze | 52 | 26 |
| Choroba niedokrwienna serca | 5 | 1 |
| Cukrzyca | 21 | 9 |
| Hipercholesterolemia | 8 | 5 |
| Depresja | 11 | 6 |
Wywiad dotyczący chorób współistniejących zbierany był bezpośrednio od pacjentów oraz na podstawie dokumentacji posiadanej przez pacjentów z poprzednich hospitalizacji i wizyt kontrolnych.
Większość w grupie 1 stanowili pacjenci z IV stopniem choroby hemoroidalnej – 52,1%, a w grupie 2 pacjenci z III stopniem choroby hemoroidalnej – 64,6%. Najmniej pacjentów w grupie 1 miało II stopień choroby hemoroidalnej (10,4%), natomiast w grupie 1 – IV stopień choroby hemoroidalnej (3,7%).
Średni czas operacji był krótszy w grupie 2 – 13,9 min vs 22,3 min w grupie 1. W grupie 1 czas operacji był dłuższy, pomimo iż w obu grupach najczęściej zaopatrywane były trzy kolumny (w grupie 1 – 87,5%, a w grupie 2 – 91,5%) (tab. 3).
Tab. 3. Porównanie głównych cech operacji przeprowadzonych w grupie 1 (M-M) oraz 2 (LHP)
| | | M-M | LHP |
| Stopień choroby hemoroidalnej | II st. | 10 (10,4%) | 26 (31,7%) |
| | III st. | 36 (37,5%) | 53 (64,6%)
|
| | IV st. | 50 (52,1%) | 3 (3,7%) |
| Zabiegi łączone | | 8 (8,3%) | 10 (12,2%) |
| Średni czas operacji (min) | | 22,3 | 13,9 |
| Liczba kolumn zaopatrzonych podczas operacji | 1 | 1 (1,04%) | 2 (2,4%) |
| | 2 | 4 (4,16%) | 5 (6,1%) |
| | 3 | 84 (87,5%) | 75 (91,5%) |
| | 4 | 7 (7,3%) | 0 |
W 84 przypadkach w grupie 1 (97,7%) oraz w 19 w grupie 2 (23,17%) podczas operacji łączono zabiegi. W grupie 1 były to:
– wycięcie przewlekłej szczeliny odbytu, z powierzchowną sfinkterotomią włókien mięśnia zwieracza wewnętrznego – 5 przypadków,
– wycięcie przerośniętych naddatków skórnych – 79 przypadków.
W grupie drugiej było to:
– wycięcie przewlekłej szczeliny odbytu + aplikacja toksyny botulinowej do m. z. w. – 5 przypadków,
– RAR (ang. recto anal repair) – 5 przypadków,
– wycięcie przerośniętych fałdów anodermalnych – 9 przypadków.
Do procedury łączonej zaliczono również wycięcie przerośniętych naddatków skórnych w grupie 1, pomimo iż jest to częsty element tego typu zabiegów.
Kolejnym porównywalnym elementem była konieczność reoperacji po obu procedurach. W grupie 2 w żadnym z przypadków nie było konieczności reoperacji, natomiast w grupie 1 w 3 przypadkach konieczna była reoperacja w pierwszej dobie z powodu krwawienia. Krwawienie spowodowane było niedokładnym zaopatrzeniem szypuły naczyniowej.
Czas pobytu pacjentów w szpitalu po operacji w grupie 1 we wszystkich przypadkach przekraczał 24 godz. (zwykle wynosił 28-40 godz.), natomiast w grupie 2 w żadnym przypadku nie przekroczył 15 godz.
Również porównanie czasu powrotu do pracy wypadło korzystniej w przypadku zabiegu LHP. Średni czas powrotu do pracy w grupie 1 wynosił 21 dni (najkrótszy 15 dni), w grupie 2 – 14 dni (najkrótszy 5 dni). Średnia różnica wyniosła więc 7 dni. Czas powrotu do pracy warunkowany był głównie gojeniem ran pooperacyjnych oraz dolegliwościami bólowymi związanymi z przebytą operacją.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Alsisy A, Alkhateep YM, Salem IEI: Comparative study between intrahemorrhoidal diode laser treatment and Milligan-Morgan hemoroidectomy. Menoufia Med J 2018; 32(2): 560-565.
2. Kołodziejczak M, Ciesielski P, Dutkiewicz P: Miejsce hemoroidektomii metodą Milligana-Morgana we współczesnym algorytmie leczenia choroby hemoroidalnej – przegląd aktualnego piśmiennictwa. Nowa Med 2016; 1: 22-28.
3. Bradley RD, Lee-Kong SA, Migaly J et al.: The American Society of Colon and Rectal Surgeons Clinical Practice Guidelines for the Management of Hemorrhoids. Dis Colon Rectum 2018; 61: 284-292.
4. Barron J: Office ligation of haemorrhoids. Am J Surg 1963; 195: 563.
5. Crea N, Patz G, Lippa M et al.: Hemorrhoidal laser procedure: short- and long-term results from a prospective study. Am J Surg 2014; 208(1): 21-25.
6. Faes S, Pratsinis M, Hasler-Gehrer S et al.: Short- and long-term outcomes of laser haemorrhoidoplasty for grade II-III haemorrhoidal disease. Colorectal Dis 2019; 21(6): 689-696.
7. Poskus T, Danys D, Makunaite G et al.: Results of the double-blind randomized controlled trial comparing laser hemorrhoidoplasty with sutured mucopexy and excisional hemorrhoidectomy. Int J Colorectal Dis 2020; 35(3): 481-490.
8. Brusciano L, Gambardella C, Terracciano G et al.: Postoperative discomfort and pain in the management of hemorrhoidal disease: laser hemorrhoidoplasty, a minimal invasive treatment of symptomatic hemorrhoids. Updates Surg 2020; 72(3): 851-857.
9. Plapler H, Hage R, Duarte J et al.: A New Method For Hemorrhoid Surgery: Intrahemorrhoidal Diode Lase, Does It Work? Photomed Laser Surg 2009; 27(5): 819-823.
10. Giamundo P, De Angelis M, Mereu A: Hemorrhoid laser procedure with suture-pexy (HeLPexx): a novel effective procedure to treat hemorrhoidal disease. Tech Coloproctol 2020; 24(2): 199-205.
11. Bachtsetzis G, Bachtsetzis C, El Dakroury N, Athanasiou G: ELITE: a diode laser minimal invasive technique for hemorrhoids during the surgical treatment for anal fissure. J Surg Case Rep 2019; 24(1): rjy363.


