© Borgis - Postępy Nauk Medycznych 10/2008, s. 669-676
*Krzysztof Smarż
Metody diagnostyczne i terapeutyczne w rehabilitacji kardiologicznej. Testy po zawale serca i u chorych z niewydolnością serca
Diagnostic and therapeutic methods in cardiac rehabilitation – exercise testing after myocardial infarction and in patients with heart failure
Oddział Kliniczny Kardiologii Szpital Grochowski w Warszawie
Kierownik: prof. dr hab. med. Andrzej Budaj
Streszczenie
Testy wysiłkowe, są często wykonywanymi badaniami u pacjentów z rozpoznaną chorobą wieńcową, po zawale serca lub angioplastyce wieńcowej jak również u chorych z niewydolnością serca o różnej, nie tylko niedokrwiennej etiologii. Badania te wykonuje się w celu oceny rokowania, skuteczności leczenia, oraz kwalifikacji do dalszego rodzaju terapii i modelu rehabilitacji kardiologicznej. U pacjentów z chorobą wieńcową najczęściej wykonywany jest elektrokardiograficzny test wysiłkowy na bieżni lub cykloergometrze rowerowym. W badaniu tym oceniane są parametry kliniczne – obecność i stopień nasilenia bólu wieńcowego, stopień zmęczenia, parametry hemodynamiczne – stopień wzrostu i dynamika zmian ciśnienia tętniczego, oraz parametry elektrokardiograficzne – stopień przyspieszenia akcji serca, morfologia zapisu ekg, zmiany odcinka ST, obecność zaburzeń rytmu i przewodzenia. Test submaksymalny wykonuje się do osiągnięcia przez chorego umiarkowanego zmęczenia, częstości akcji serca 120/min. lub 70% należnej maksymalnej częstości akcji serca lub osiągnięcia należnego w danej grupie wiekowej i zależnego od BMI pułapu obciążenia submaksymalnego. Test maksymalny to test ograniczony objawami. Jest przerywany w chwili wystąpienia objawów zmuszających do zakończenia badania, takich jak: ból w klatce piersiowej, duże zmęczenie, poziome lub skośne w dół obniżenie odcinka ST równe lub większe niż 2 mm, komorowe zaburzenia rytmu serca, spadek skurczowego ciśnienia tętniczego. Ten stopień wysiłku pozwala lepiej ocenić wydolność fizyczną. Testy ograniczone objawami są czulsze w wykrywaniu niedokrwienia. U pacjentów z niewydolnością serca poza testem elektrokardiograficznym, wykonuje się 6-minutowy test marszu i ergospirometryczny test wysiłkowy. Test marszu jest badaniem o wysokiej wartości rokowniczej, możliwym do wykonania prawie w każdych warunkach. Ergospirometryczny test wysiłkowy pozwala w pełni ocenić przyczyny ograniczonej tolerancji wysiłku, uwzględniając poza krążeniowymi, również parametry oddechowe. Oceniane w tym teście szczytowe zużycie tlenu jest najbardziej miarodajnym wyznacznikiem wydolności fizycznej.
Summary
Exercise test is a commonly performed test in patients with diagnosed coronary artery disease, after myocardial infarction, percutaneous coronary angioplasty, as well as in patients with chronic, not only ischaemic, heart failure. Exercise test yields informations regarding risk stratification and assesment of prognosis, adequacy of medical treatment and assessment of functional capacity, for activity prescription and choice of rehabilitation model. In patients with ischaemic heart disease the most common is electrocardiographic exercise test on treadmill or cycle ergometr. Large number of clinical (fatigue, chest pain), haemodynamic (blood pressure response) and electrocardigraphic (heart rate response, ST- segment changes, rhythm disturbances) parameters is evaluated during exercise test. Exercise protocols can be either submaximal or symptom-limited. Submaximal tests have a predetermined end point, which is often defined as a moderate fatigue or peak heart rate of 120 beats/min or 70% predicted maximum heart rate or a submaximal MET level corrected by age and BMI. Symptom-limited tests are designed to continue until the patient demonstrates abnormal signs and/or symptoms that require termination of exercise such as: chest pain, large fatigue, horizontal or downsloping ST segment depression ≥ 2 mm, ventricular tachyarrythmias, drop in systolic blood pressure. Symptom-limited tests are more useful in physical efficiency estimation. These tests are more sensitive in ischaemic response detection. In patients with chronic heart failure six-minute walk test and cardio-pulmonary exercise test could be performed. Six-minute walk test has a significant power and is easy to perform in any conditions. Cardiopulmonary exercise test gives best estimation of peak functional capacity by direct oxygen consumption evaluation.

Wstęp
Testy wysiłkowe, zarówno u pacjentów po zawale serca jak i z niewydolnością serca, mają na celu wyodrębnienie grupy o złym rokowaniu. W przypadku chorych po zawale serca konieczne jest wyodrębnienie tych o najwyższym ryzyku nagłego zgonu i ponownego zawału serca. W stratyfikacji ryzyka posługujemy się danymi klinicznymi oraz wynikami badań dodatkowych. Na ich podstawie modyfikuje się leczenie farmakologiczne i określa wskazania do rewaskularyzacji tętnic wieńcowych. Test wysiłkowy jest także pomocny w wyborze odpowiedniego modelu rehabilitacji kardiologicznej. Nie bez znaczenia pozostaje fakt zwiększonego poczucia bezpieczeństwa chorych po wykonaniu takiej próby. W celu oceny rokowania poza elektrokardiograficznym testem wysiłkowym wykonuje się m.in. badanie echokardiograficzne z oceną frakcji wyrzutowej i 24-godzinne monitorowanie ekg. W niektórych sytuacjach konieczne jest uzupełnienie o dalsze badania takie, jak obciążeniowe badania obrazowe (scyntygrafia serca, echokardiografia) i/lub badanie elektrofizjologiczne.
U pacjentów z przewlekłą niewydolnością serca testy wysiłkowe wykonuje się w celu nie tylko określenia rokowania, lecz także kwalifikacji do odpowiedniego sposobu leczenia, z transplantacją serca włącznie. Oprócz klasycznych testów wysiłkowych elektrokardiograficznych, u tych chorych pomocne są testy wysiłkowe z oceną wymiany gazów oddechowych i sześciominutowy test marszu.
Wczesny pozawałowy test wysiłkowy
W dobie skutecznego leczenia zawału serca za pomocą pierwotnej angioplastyki wieńcowej zmalała rola wczesnych pozawałowych testów wysiłkowych. Pacjenci poddani skutecznej angioplastyce wieńcowej, przy braku istotnych zmian w pozostałych tętnicach wieńcowych mają nieduży obszar zawału i dobre rokowanie. Według wytycznych ACC/AHA (1, 2) test wysiłkowy po zawale serca może być wykonany w celu: 1) oceny stopnia wydolności fizycznej, 2) dla ustalenia dopuszczalnych obciążeń wysiłkiem w pracy i w domu, 3) ustalenia odpowiednich parametrów rehabilitacji kardiologicznej, 4) oceny skuteczności leczenia, 5) stratyfikacji ryzyka, 6) oceny występowania dolegliwości wieńcowych po zawale, 7) czy ustalenia możliwości powrotu do pracy zawodowej.
Tradycyjnie testy wysiłkowe po zawale serca dzieli się na submaksymalne i ograniczone objawami. Test submaksymalny wykonuje się do osiągnięcia przez chorego umiarkowanego zmęczenia (13 punktów według skali Borga), osiągnięcia wysiłkowej częstości akcji serca 120/min lub 70% należnej maksymalnej częstości akcji serca lub osiągnięcia należnego w danej grupie wiekowej i zależnego od BMI pułapu obciążenia submaksymalnego. Test maksymalny to test ograniczony objawami. Jest przerywany w chwili wystąpienia objawów zmuszających do zakończenia badania, takich jak: ból w klatce piersiowej, zmęczenie (16-18 punktów według skali Borga), poziome lub skośne w dół obniżenie odcinka ST równe lub większe niż 2 mm, komorowe zaburzenia rytmu serca, spadek skurczowego ciśnienia tętniczego. Ten stopień wysiłku pozwala lepiej ocenić wydolność fizyczną. Testy ograniczone objawami są czulsze w wykrywaniu niedokrwienia. U chorego z niepowikłanym przebiegiem zawału serca test submaksymalny można wykonać w 3-5 tej dobie. Test wysiłkowy ograniczony objawami można wykonywać od 5 tej doby niepowikłanego zawału serca.
Optymalny czas wykonania testu wysiłkowego po zawale serca pozostaje kwestią otwartą. Zaletą wykonania testu wysiłkowego przed wypisem jest pozytywny aspekt psychologiczny dla pacjenta oraz możliwość wykrycia zmian niedokrwiennych, które mogłyby pojawić się podczas codziennej aktywności chorego. Na podstawie wyniku tego testu ustala się również poziomy obciążenia w okresie poszpitalnej rehabilitacji kardiologicznej. Wykonywanie ograniczonego objawami testu do 3 tygodni po zawale u pacjentów z grupy niskiego ryzyka jest bezpieczne i lepiej pozwala ocenić wydolność fizyczną. Eksperci są zgodni co do tego, że przedwypisowy test wysiłkowy powinni mieć wykonani pacjenci nie leczeni inwazyjnie w trakcie hospitalizacji i którzy są potencjalnymi kandydatami do tego leczenia.
Wskazania do wykonania testu wysiłkowego po zawale serca (STEMI) wg ACC/AHA z 2004 r.
Klasa I
1. Test wysiłkowy powinien być wykonany w trakcie hospitalizacji lub wkrótce po wypise ze szpitala u pacjentów z zawałem serca nie leczonych inwazyjnie dla oceny indukowalnego niedokrwienia. (B)
2. U pacjentów ze spoczynkowym zmianami w ekg mogącymi utrudniać interpretację ekg wskazane jest wykonanie obciążeniowych badań obrazowych. (B)
Klasa IIb
Przedwypisowy test wysiłkowy dla doradzenia stopnia aktywności fizycznej lub oceny istotności klinicznej rozpoznanych w trakcie koronarografii zwężeń w tętnicach wieńcowych. (C)
Klasa III
1. Testów wysiłkowych nie powinno się wykonywać w 2-3 dniu zawału serca u pacjentów, którzy nie mieli skutecznej reperfuzji. (C)
2. Testów wysiłkowych nie powinno się wykonywać dla oceny pacjentów z niestabilną chorobą wieńcową, niewyrównaną niewydolnością serca, groźnymi dla życia zaburzeniami rytmu serca, chorobami znacznie ograniczającymi wydolność fizyczną i innymi bezwzględnymi przeciwwskazaniami do testów wysiłkowych. (C)
3. Testy wysiłkwe nie powinny być wykorzystywane do stratyfikacji ryzyka u pacjentów zakwalifikowanych już do rewaskularyzacji wieńcowej. (C)
Testy wysiłkowe wykonywane przez odpowiednio przeszkolony personel, ze ścisłym przestrzeganiem wskazań i przeciwwskazań są badaniami bezpiecznymi. Opisywane powikłania, ze zgonami włącznie, występują rzadko. Śmiertelne incydenty (zawał serca zakończony zgonem lub pęknięcie serca) zdarzają się w trzech przypadkach na 10 000 badań (0,03%), zawał serca nie zakończony zgonem i nagłe zatrzymanie krążenia – 9 na 10 000 (0,09%), częstoskurcz komorowy już zdecydowanie częściej, bo w 14 przypadkach na 1000 (1,4%) (3). Powyższe incydenty występują blisko dwa razy częściej podczas prób ograniczonych objawami.
Przebieg elektrokardiograficznego testu wysiłkowego
Elektrokardiograficzne testy wysiłkowe wykonywane są w odpowiednio przystosowanych pracowniach. Warunki, jakie powinna spełniać pracownia testów wysiłkowych, określają standardy towarzystw kardiologicznych. Zalecana jest dobra wentylacja powietrza, optymalna byłaby możliwość utrzymania stałej temperatury (zalecane 20-23°C). Konieczne jest wyposażenie pracowni w sprzęt reanimacyjny (defibrylator, zestaw do intubacji, zestaw leków kardiologicznych). Niezbędne jest również odpowiednie przeszkolenie personelu medycznego.
Do wykonania testu potrzebna jest zgoda pacjenta, odpowiednie przygotowanie chorego – lekki posiłek 2-3 godziny przed badaniem, unikanie większego wysiłku na około 12 godzin przed testem, wygodne ubranie. Lekarz nadzorujący badanie zbiera wywiad od pacjenta, przeprowadza krótkie badanie kliniczne, zapoznaje chorego z przebiegiem badania. Należy upewnić się co do przyjęcia stale przyjmowanych leków przez chorego.
Przeciwwskazania bezwzględne do wykonania elektrokardiograficznego testu wysiłkowego:
– świeży zawał serca (pierwsze 2 doby)
– niestabilna choroba wieńcowa
– nieopanowane zaburzenia rytmu, wywołujące dolegliwości lub zaburzenia hemodynamiczne
– objawowa ciężka stenoza aortalna
– niewyrównana niewydolność serca
– ostra zatorowość płucna
– ostre zapalenie mięśnia serca lub osierdzia
– czynne zapalenie wsierdzia
– ostra choroba niezwiązana z sercem (np. zakażenie, hypertyreoza), ostre rozwarstwienie aorty
– niesprawność fizyczna, która uniemożliwia prawidłowe i bezpieczne wykonanie testu
– brak zgody chorego na badanie.
Przeciwwskazania względne do wykonania elektrokardiograficznego testu wysiłkowego:
– zwężenie pnia lewej tętnicy wieńcowej
– umiarkowana stenoza zastawkowa, zaburzenia elektrolitowe
– ciężkie nadciśnienie tętnicze (≥ 200/110 mmHg)
– tachyarytmie/bradyarytmie
– kardiomiopatia przerostowa ze zwężeniem drogi odpływu
– blok przedsionkowo-komorowy wyższego stopnia
– psychiczny stan chorego uniemożliwiający przeprowadzenie badania.
Bezwzględne wskazania do przerwania elektrokardiograficznego testu wysiłkowego:
– uniesienie ST (≥ 0,1 mV) w odprowadzeniu innym niż blizna po zawale z załamkiem Q
– spadek ciśnienia skurczowego o ponad 10 mmHg względem wyjściowego pomimo wzrastającego obciążenia z towarzyszącymi innymi objawami niedokrwienia
– znacznie nasilony ból wieńcowy (umiarkowany do silnego – stopień 3 do 4)
– objawy z centralnego układu nerwowego (np. ataksja, zawroty głowy, stan przedomdleniowy)
– objawy pogorszonej perfuzji (zblednięcie lub sinica)
– utrwalony częstoskurcz komorowy
– techniczne trudności w monitorowaniu EKG lub ciśnienia tętniczego,
– życzenie przerwania badania przez chorego.
Względne wskazania do przerwania elektrokardiograficznego testu wysiłkowego:
– szybko nasilające się obniżenie ST (> 2 mm) horyzontalne lub zstępujące lub nagła zmiana osi serca
– spadek ciśnienia skurczowego o ponad 10 mmHg względem wyjściowego, pomimo wzrastającego obciążenia przy braku innych objawów niedokrwienia
– narastający ból wieńcowy
– znaczne zmęczenie, kurcze mięśni nóg, objawy chromania
– arytmia inna niż utrwalony częstoskurcz komorowy, tzn. skurcze komorowe dodatkowe wieloośrodkowe, trzy występujące po sobie pobudzenia komorowe, częstoskurcz nadkomorowy, bloki przedsionkowo-komorowe, bradykardia
– nadmierny wzrost ciśnienia tętniczego (ciśnienie skurczowe>250 mmHg i/lub rozkurczowe>115 mmHg)
– pojawienie się bloku odnogi pęczka Hisa, którego nie można odróżnić od częstoskurczu komorowego
– ogólny stan chorego (np. osłabienie, zimny pot, bladość skóry).
Protokoły testów wysiłkowych
W zależności od wyposażenia pracowni testy wysiłkowe mogą być wykonywane na cykloergometrze rowerowym lub na ruchomej bieżni. Są to testy ze stopniowo narastającym obciążeniem (ryc. 1). Najczęściej stosowanym protokołem jest protokół Bruce´a lub zmodyfikowany protokół Bruce´a. Podstawową jednostką miary wysiłku jest ekwiwalent metaboliczny–MET.

Ryc. 1. Schemat testu wysiłkowego.
Jest to jednostka spoczynkowego zużycia tlenu i wynosi 3,5 ml O2/kg/min. Zmienia się w zależności od tempa przemian metabolicznych – np. w gorączce, chorobach tarczycy, przy otyłości (4).
W trakcie testu wysiłkowego ocenia się zmiany elektrokardiograficzne, hemodynamiczne i kliniczne.
Zmiany elektrokardiograficzne
Zapis ekg ocenia się przed, w trakcie i minimum do 3 minut po wysiłku. Analizuje się przynajmniej trzy kolejne cykle (nigdy jeden). W ocenie elektrokardiogramu pomocne są komputerowe uśrednienia. Oceniając należy zwrócić uwagę czy istnieją spoczynkowe obniżenia ST o ponad 0,1 mV, czy odcinek PR przebiega w linii izoelektrycznej. Pomiaru ST dokonuje się 60–80 ms za punktem J (ryc. 2). Ocenia się charakter obniżenia ST- horyzontalny, wstępujący lub zstępujący, zachowanie się zmian ST w stosunku do częstości akcji serca, liczbę odprowadzeń ze zmianami ST i czas ich utrzymywania się. Z innych elementów, poza zmianami ST można oceniać zmiany amplitudy załamka R, QRS, T, czas trwania QT, dyspersję QT. Znaczenie rokownicze ma stopień przyspieszenia akcji serca w trakcie wysiłku względem wzrastającego obciążenia – wydolność chronotropowa, szybkość zwalniania częstości akcji serca w okresie odpoczynku, obecność arytmii i zaburzeń przewodzenia. Na interpretację wyniku testu wysiłkowego mają wpływ spoczynkowe obniżenia ST powyżej 1 mm, zaburzenia przewodzenia śródkomorowego powodowane przez przerosty komór, zespoły preekscytacji, stymulację komorową, bloki odnóg pęczka Hisa.
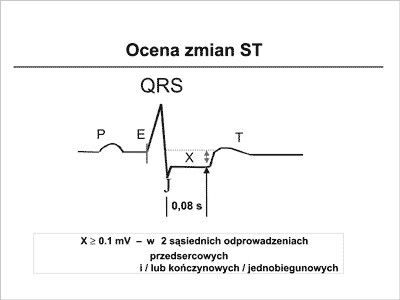
Ryc. 2. Sposób oceny zmian ST w trakcie testu wysiłkowego.
Utrwalony blok prawej odnogi pęczka Hisa (RBBB) nie wpływa na interpretację testu wysiłkowego, za wyjątkiem odprowadzeń przedsercowych V1-V3. Występujące w tych odprowadzeniach wyjściowe obniżenia ST ulegają fizjologicznemu pogłębieniu w trakcie wysiłku i mogą maskować niedokrwienie. Utrwalony blok lewej odnogi pęczka Hisa (LBBB) uniemożliwia ocenę zmian ST w trakcie wysiłku ze względu na duże obniżenie ST w trakcie wysiłku zarówno przy niedokrwieniu jak i bez niedokrwienia. LBBB pojawiający się przy częstości rytmu poniżej 120/min. może świadczyć o niedokrwieniu a występujący przy częstotliwości powyżej 120/min. częściej jest wynikiem aberracji przewodzenia.
Zmiany hemodynamiczne
Ciśnienie tętnicze
W warunkach fizjologicznych ciśnienie skurczowe wzrasta w trakcie wysiłku, ciśnienie rozkurczowe zaś pozostaje na stałym poziomie lub się obniża. Za reakcję nieprawidłową przyjmuje się wzrost ciśnienia skurczowego o mniej niż 20-30 mmHg lub jego spadek w stosunku do wartości w spoczynku. Brak wzrostu ciśnienia skurczowego powyżej 110 mmHg uznawany jest również za nieprawidłowy. Zbyt mały wzrost skurczowego ciśnienia tętniczego w stosunku do obciążenia lub spadek w trakcie wysiłku może być spowodowany zwężeniem w drodze odpływu lewej komory (stenoza aortalna, kardiomiopatia przerostowa z zawężaniem w drodze odpływu), ciężką dysfunkcją lewokomorową, niedokrwieniem lub jako skutek stosowanej farmakoterapii.
Akcja serca
Docelową częstość akcji serca najczęściej wylicza się w oparciu o wzór 220-wiek (w latach). Test wysiłkowy maksymalny jest wykonywany do osiągnięcia 90-100% tętna maksymalnego, submaksymalny – 70% (1). W trakcie testu ocenia się zarówno czynność serca w spoczynku, przed rozpoczęciem wysiłku, stopień przyrostu akcji serca w trakcie wysiłku oraz szybkość zwalniania w okresie odpoczynku.
Przyczyny nadmiernie przyspieszonej akcji serca w trakcie wysiłku lub w fazie odpoczynku:
– zły stan ogólny
– długotrwałe unieruchomienie
– niedokrwistość
– zaburzenia metaboliczne (np. hipertyreoza)
– nadmierna aktywacja adrenergiczna
– hipowolemia
– przyjmowanie leków rozszerzających łożysko naczyniowe.
Przyczyny bradykardii spoczynkowej lub niedostatecznego przyspieszania akcji serca w trakcie wysiłku:
– trening fizyczny
– niewydolność węzła zatokowego
– zaburzenia układu autonomicznego w chorobach metabolicznych (np. neuropatia cukrzycowa)
– stosowanie leków zwalniających akcję serca (np. β-blokery, iwabradyna, blokery kanałów wapniowych).
Ocena kliniczna
W ocenie klinicznej bierzemy pod uwagę wydolność wysiłkową, czas trwania wysiłku, stopień zmęczenia, obecność bólu wieńcowego, dolegliwości zmuszające do zakończenia badania, ogólny stan kliniczny (obecność objawów ze strony układu nerwowego – niezborność, zawroty głowy, objawy zmniejszonej perfuzji obwodowej – poty, zblednięcie, osłabienie). Stopień zmęczenia ocenia się najczęściej według skali Borga.
Skala zmęczenia według Borga – oryginalna (5).
| Stopień | Zmęczenie |
| 6 | |
| 7 | Bardzo, bardzo lekkie |
| 8 | |
| 9 | Bardzo lekkie |
| 10 | |
| 11 | Lekkie |
| 12 | |
| 13 | Niezbyt ciężkie |
| 14 | |
| 15 | Ciężkie |
| 16 | |
| 17 | Bardzo ciężkie |
| 18 | |
| 19 | Bardzo, bardzo ciężkie |
| 20 | |
Bardziej przydatna praktycznie jest skrócona forma skali Borga (6).
| Stopień | Zmęczenie |
| 0 | Nieodczuwalne |
| 0,5 | Bardzo, bardzo lekkie |
| 1 | Bardzo małe |
| 2 | Małe |
| 3 | Średnie |
| 4 | Dość duże |
| 5 | Duże |
| 6 | |
| 7 | Bardzo duże |
| 8 | |
| 9 | |
| 10 | Bardzo, bardzo duże |
| > 10 | Maksymalne |
Skala nasilenia dławicy piersiowej w czasie próby (7).
| Opis | Stopień |
| Ból wieńcowy o niewielkim nasileniu | 1 |
| Ból umiarkowanie silny i zdecydowanie nieprzyjemny | 2 |
| Silny ból o takim natężeniu, że chory życzy sobie przerwania testu | 3 |
| Ból najsilniejszy, nie do zniesienia | 4 |
Maksymalną wykonaną pracę wyraża się w ekwiwalentach metabolicznych (MET) lub w watach (W).
W ocenie dolegliwości wieńcowych ocenia się charakter bólu wieńcowego, stopień jego nasilenia, narastanie w trakcie wysiłku, czas od początku wysiłku do wystąpienia bólu wieńcowego, szybkość ustępowania bólu po zaprzestaniu wysiłku.
Jako niekorzystne rokowniczo parametry po zawale serca przyjmuje się: niedokrwienne obniżenie ST>1 mm (przy niskim obciążeniu), wydolność czynnościowa <5 MET, niewystarczający wzrost RR (RRs <110 mmHg lub wzrost <30 mmHg względem wartości w spoczynku) (5).
Obecnie zalecany opis próby wysiłkowej powinien zawierać szereg parametrów (8), które znajdzie czytelnik w rozdziale „Współczesna rola testów wysiłkowych EKG i jej znaczenie w rehabilitacji kardiologicznej”.
Ergospirometryczny test wysiłkowy (CPET – Cardiopulmonary exercise test)
CPET pozwala dokładniej niż klasyczny wysiłkowy test elektrokardiograficzny ocenić wydolność fizyczną. Ułatwia różnicowanie przyczyn niskiej wydolności fizycznej, monitorowanie efektów leczenia i dalsze decyzje terapeutyczne.
Wskazania do wykonania ergospirometrycznego testu wysiłkowego według ACC/AHA (9):
Klasa I
1. Ocena wydolności wysiłkowej i efektów leczenia w grupie pacjentów z niewydolnością serca, pod kątem wskazań do przeszczepu serca.
2. Różnicowanie przyczyn duszności (sercowa, płucna) powodowanej przez wysiłek lub różnicowanie przyczyny upośledzonej wydolności wysiłkowej, jeśli są niejasne.
Klasa IIa
Ocena wydolności wysiłkowej pacjentów, u których dane z tradycyjnego testu (czas trwania wysiłku, wielkość wykonanej pracy) są niejasne.
Klasa IIb
1. Ocena skuteczności określonego postępowania leczniczego w grupie pacjentów, u których poprawa tolerancji wysiłku jest ważnym celem lub stanowi punkt końcowy.
2. Określenie intensywności treningu fizycznego jako elementu rehabilitacji kardiologicznej.
Klasa III
Rutynowa ocena wydolności wysiłkowej.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Fletcher GF et al.: Exercise Standards for Testing and Training: A Statement for Healthcare Professionals From the American Heart Association.Circulation.2001; 104: 1694-1740.
2. Antman EM et al.: ACC/AHA Guidelines for the Management of Patients With ST-Elevation Myocardial Infarction – Executive Summary. A Report of the ACC/AHA Task Force on Practice Guidelines (Writting Committee to Revise the 1999 Guidelines for the Management of Patients With Acute Myocardial Infarction). J Am Coll Cardiol 2004;44:671-719.
3. Juneau M et al.: Symptom-limited versus low level exercise testing before hospital discharge after myocardial infarction. J Am Coll Cardiol, 1992;20:927-933.
4. Froelisher VF: „Interpretacja reakcji hemodynamicznych na test wysiłkowy”; w: Froelisher VF „Podręcznik testów wysiłkowych” Bel Corp Warszawa 1999 r.
5. Borg GA: Psychophysical bases of perceived exertion. Med Sci Sports Exerc. 1982; 14:377-381.
6. Froelicher VF: „Metody” w: Froelisher VF Podręcznik testów wysiłkowych. Bel Corp. Warszawa 1999 r.
7. Allred EN et al.: Short-term effects of carbon monoxide exposure on the exercise performance of subjects with coronary artery disease. N Engl JMed. 1989; 321: 1426-1432.
8. Kligfield P, Lauer MS: Exercise Electocardiogram Testing: Beyond the ST Segment. Circulation; 114: 2070-2082.
9. Gibbons RJ et al.: ACC/AHA guidelines for exercise testing: A report of the American Cllege of Cardiology/American Heart Association Tasc Force on Practice Guidelines J. Am. Coll. Cardiol., 1997; 30: 260 - 311.
10. Szmit S: Ergospirometryczna próba wysiłkowa – zastosowanie we współczesnej diagnostyce kardiologicznej. Kardiologia po dyplomie. 2005; 4(5):52-61.
11. Wasserman K: „Principles of exercise testing and interpretations” Lippincott Williams & Wilkins Philadelphia 2005.
12. Weisman IM et al.: ATS/ACCP Statement on Cardiopulmonary Exercise Testing. Am J Respir Crit Care Med. 2003;167:211-277.
13. Weber KT et al.: Oxygen utilization and ventilation during exercise in patients with chronic cardiac failure. Circulation. 1982;65:1213-1223.
14. Mancini DM et al.: Value of peak exercise oxygen consumption for optimal timing of cardiac transplantation in ambulatory patients with heart failure. Circulation. 1991;83:778-786.
15. Arena R et al.: Peak VO2 and VE/VCO2 slope in patients with heart failure: a prognostic comparision. Am Heart J. 2004;147:354-360.
16. Arena R et al.: Development of a ventilatory clasification system in patients with heart failure. Circulation. 2007;115:2410-2417.
17. ATS Statement: Guidelines for the Six-Minute Walk Test. Am J Respir Crit Care Med. 2002;166:111-117.
18. Miyamoto S et al.: Clinical correlates and prognostic significence of six-minute walk test in patients with primary pulmonary hypertension. Am J Respir Critic Care Med. 2000;161:487-492
19. Stevens D et al.: Comparison of hallway and treadmill six-minute walk tests. Am J Respir Critic Care Med. 1999;160:1540-1543.
20. Olsson LG et al.: Six minute corridor walk test as autcome mesure for the assessment of treatment in randomized, blinded intervention trials of chronic heart failure: a systemic review.Eur Heart J. 2005;26:778-793.
21. Frost AE et al.: The 6-minute walk test as an efficiency endpoint in pulmonary arterial hypertension clinical trials: Demonstration of a ceilin efect. Vasc Pharmac. 2005; 43:36-39.
22. Bittner V et al.: Prediction of mortality and morbidity with a 6-minute walk test in patients with left ventricular dysfunction. SOLVD Investigators. JAMA. 1993; 270:1702-7.


