*Magdalena Kępisty, Małgorzata Staszczyk, Anna Jurczak
Leczenie endodontyczne zębów wgłobionych – doświadczenia własne
Endodontic treatment of dens invaginatus – own experience
Department of Paediatric Dentistry, Dentistry Institute, Collegium Medicum, Jagiellonian University, Kraków
Head of Department: Anna Jurczak, DDS, PhD
Streszczenie
Anomalia o typie zęba wgłobionego najczęściej dotyczy bocznego siekacza szczęki. Zazwyczaj jest diagnozowana w związku z ostrymi dolegliwościami bólowymi i stanem zapalnym tkanek okołowierzchołkowych. Podjęcie natychmiastowego leczenia jest wówczas konieczne, lecz złożona morfologia zębów dotkniętych tym zaburzeniem stanowi utrudnienie i wyzwanie diagnostyczno-terapeutyczne dla lekarzy klinicystów. W przypadkach wgłobienia typu II według Oehlersa powiązanymi z przewlekłymi zmianami okołowierzchołkowymi jedynym skutecznym postępowaniem wydaje się być całkowite usunięcie wewnętrznych tkanek twardych dzielących jamę wgłobienia od głównego kanału.
Celem pracy było omówienie przypadków leczenia endodontycznego bocznych zębów siecznych z II i III typem wgłobienia według Oehlersa.
W pracy przedstawiono postępowanie diagnostyczne i zachowawcze leczenie endodontyczne trzech przypadków siekaczy bocznych dotkniętych nieprawidłowością rozwojową – wgłobieniem zęba (typu II i III według Oehlersa) powikłanym zapaleniem tkanek okołowierzchołkowych. Celem dokładnej diagnostyki wykonywano mikrotomografię komputerową wiązki stożkowej (mikro CBCT) pozwalającą na uzyskanie szczegółowego, trójwymiarowego obrazowania dotkniętych zębów i ustalenie planu leczenia. W dwóch przypadkach konieczna była modyfikacja wewnętrznej anatomii jam zębów, pozwalająca na uzyskanie pełnego dostępu do systemu kanałowego i przeprowadzenie procedury apeksyfikacji z użyciem materiału MTA, co było niezbędne do skutecznego leczenia. W jednym przypadku leczenie endodontyczne zostało ograniczone tylko do głównego kanału, z zaplanowanym następowym chirurgicznym usunięciem wgłobienia.
We wszystkich trzech prezentowanych przypadkach zachowawcze leczenie endodontyczne było podobne i efektywne, pomimo dużych różnic morfologicznych. Przeprowadzone wielowizytowe leczenie zakończyło się wygojeniem zmian zapalnych w przyzębiu okołowierzchołkowym, potwierdzonym radiologicznie.
Summary
Most commonly, an anomaly of dens invaginatus type affects the upper lateral incisor. It is typically diagnosed in the course of an emergency intervention related to acute pain and inflammation of periapical tissues. Prompt treatment is necessary, yet the complex morphology of the teeth affected with this disorder makes it difficult and diagnostically and therapeutically challenging for clinicians. In cases of Oehler’s type II invagination with chronic perioodontal lesions, the removal of internal hard tissue separating the invagination cavity from the main canal is necessary.
The aim of study is to discuss endodontic treatment of lateral incisors with type II and type III dens invaginatus.
The paper presents diagnosis and non-surgical endodontic treatment of three cases of lateral incisor affected by a developmental abnormality, dens invaginatus (type II and III according to Oehler’s classification) with periodontal inflammation. To facilitate accurate diagnosis, micro CBCT (cone-beam computed tomography) scans were ordered for detailed 3-dimensional imaging, and treatment planning. In two cases, modification of the internal anatomy of the teeth was necessary to obtain full access to the canal system, and apexification procedure with MTA was carried out in order to perform effective healing. In one case, endodontic treatment was limited to the main canal, and surgical removal of invagination was planned.
In the three presented cases, conservative endodontic treatment was similar and effective despite major morphological differences. Staged, multiple-visit endodontic treatment resulted in healing of the periapical lesions in all the discussed cases, which was confirmed radiographically.

Wprowadzenie
Nieprawidłowości rozwojowe zębów i ich powikłania często stanowią dla lekarzy klinicystów wyzwanie diagnostyczno-terapeutyczne. Do takich zaburzeń należy ząb wgłobiony (łac. dens invaginatus). Zaburzenie to spowodowane jest najprawdopodobniej wpukleniem nabłonka narządu szkliwotwórczego w głąb przyległej brodawki zębowej w trakcie rozwoju zawiązka zęba (1). Inne określenia stosowane dla tej anomalii zębowej to: ząb w zębie, zębiak wgłobiony, zębiak rozszerzony, wgłobienie zęba, dentoid in dente i ząb teleskopowy (1-3).
Etiologia powstawania zęba wgłobionego jest nadal przedmiotem dyskusji i pozostaje niejasna. Niektóre teorie jako przyczynę podają wpuklenie się narządu szkliwotwórczego w głąb brodawki w trakcie rozwoju zęba pod wpływem nacisku ze strony sąsiadujących rozwijających się zawiązków zębów (Atkinson), miejscowego zatrzymania wzrostu wewnętrznego nabłonka szkliwotwórczego przy zachowanym wzroście otaczającego nabłonka (Kronfeld), lokalnego gwałtownego wrastania wewnętrznego nabłonka szkliwotwórczego w głąb brodawki zębowej (Rushton), zakażenia (Fisher, Sprawson) oraz urazu podczas rozwoju zęba (Gustafson, Sundberg) (1, 4-6).
Częstość występowania zębów wgłobionych waha się pomiędzy 0,25 i 10% (1, 4). Tak szeroki zakres wartości podawany w piśmiennictwie wynika z różnic w metodologii badań, użytych kryteriów kwalifikacji, trudności diagnostycznych oraz różnic geograficznych.
Wada ta dotyczy najczęściej bocznych siekaczy szczęki. Występowanie obustronne spotyka się w 43% wszystkich przypadków (1, 7). Rzadko wgłobienie obserwuje się w zębach bocznych, mlecznych i nadliczbowych (1, 5).
Najpowszechniej stosowana klasyfikacja, zaproponowana przez Oehlersa, kategoryzuje zęby wgłobione w oparciu o obserwowaną radiologicznie głębokość wgłobienia. Typ I obejmuje wyścielone szkliwem wgłobienie ograniczone do korony zęba, typ II – formację wyścieloną szkliwem wnikającą w obręb korzenia, kończącą się jako ślepy worek z możliwym połączeniem z miazgą zęba, typ III A – formację penetrującą korzeń i komunikującą się bocznie z ozębną przez pseudootwór, zwykle bez połączenia z miazgą, typ III B – wgłobienie penetrujące korzeń i tworzące dodatkowy pseudootwór w okolicy szczytu korzenia, wyścielone szkliwem lub cementem (1, 3, 5, 8, 9) (ryc. 1a-d).

Ryc. 1a-d. Klasyfikacja zębów wgłobionych według Oehlersa: a) typ I, b) typ II, c) typ III A, d) typ III B
Zęby wgłobione cechują się dużą różnorodnością morfologiczną. Korona takiego zęba może mieć prawidłową budowę, ale może charakteryzować się także zmienionym kształtem: beczkowatym, stożkowatym czy też przypominać ćwiek oraz cechować się zwiększonym wymiarem wargowo-językowym lub mezjalno-dystalnym. Na występowanie wgłobienia wskazywać może także pobruzdowanie szkliwa na powierzchni podniebiennej, karbowanie brzegu siecznego połączone z obecnością rowków na powierzchni wargowej, silnie zaznaczony lub dwudzielny cingulum lub wydatny guzek szponowaty. Głęboki dołek w miejscu otworu ślepego może być jedyną przesłanką obecności zęba wgłobionego (1, 3, 5, 6, 9-11).
Większość przypadków tej anomalii jest wykrywana przypadkowo podczas badań radiologicznych wykonywanych rutynowo lub w związku z ostrymi dolegliwościami bólowymi.
Leczenie zębów dotkniętych tym zniekształceniem, nawet bez klinicznych objawów patologicznych, jest konieczne. Wgłobienie umożliwia czynnikom drażniącym i mikroorganizmom wnikanie bezpośrednio do miazgi lub do przestrzeni oddzielonej od miazgi tylko cienką warstwą szkliwa lub zębiny. Predyspozycja zębów wgłobionych do rozwoju choroby próchnicowej jest spowodowana zwiększoną retencją płytki nazębnej w trudnych do oczyszczania zagłębieniach oraz defektami struktury tkanek wyścielających wgłobienie.
Szkliwo wyścielające wgłobienie cechuje się wyraźną hipomineralizacją, często też występują jego ubytki lub całkowity brak. Histologicznie kanały lub szczeliny mogą występować pomiędzy dnem wgłobienia a miazgą. Skutkiem istnienia tych połączeń może być rozwój stanu zapalnego, w konsekwencji prowadzący do martwicy miazgi, do której może dojść wkrótce po wyrznięciu się zęba, często przed zakończeniem rozwoju korzenia (1-3, 12-16).
W zależności od ciężkości (typu) i zasięgu malformacji oraz współistniejących objawów klinicznych metody postępowania z zębami wgłobionymi różnią się, poczynając od profilaktyki i minimalnie inwazyjnego leczenia odtwórczego we wcześnie zdiagnozowanych przypadkach (uszczelnienie bruzd lub małe wypełnienia), aż po leczenie endodontyczne, połączone leczenie endodontyczno-chirurgiczne lub ekstrakcję zęba (1-3, 6, 15, 16).
Celem pracy było omówienie trzech przypadków leczenia endodontycznego bocznych zębów siecznych z II i III typem wgłobienia według Oehlersa.
Opisy przypadków
W pracy przedstawiono postępowanie diagnostyczne i leczenie endodontyczne w trzech przypadkach zapalenia tkanek okołowierzchołkowych bocznych siekaczy dotkniętych nieprawidłowością rozwojową, jaką jest ząb wgłobiony.
Przypadek 1
Pacjent T.W. lat 12 zgłosił się do Pracowni Stomatologii Dziecięcej Collegium Medicum Uniwersytetu Jagiellońskiego w Krakowie z powodu utrzymującej się przetoki nad zębem 12. Na podstawie zdjęcia pantomograficznego zleconego przez stomatologa rodzinnego stwierdzono nietypową morfologię prawego bocznego siekacza szczęki powiązaną z anomalią rozwojową i zmianą zapalną w przyzębiu okołowierzchołkowym (ryc. 2). Nie wykryto jednocześnie obecności innych nieprawidłowości zębowych. Wywiady ogólnomedyczny i rodzinny nie wykazały żadnych obciążeń.
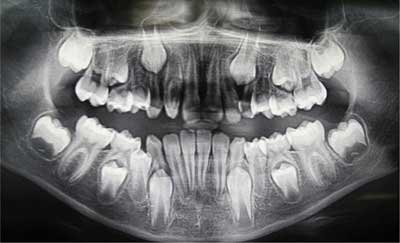
Ryc. 2. Pacjent T.W. Zdjęcie pantomograficzne ukazujące nietypową morfologię zęba 12
Badanie kliniczne uzębienia ujawniło nieprawidłowy kształt przypominający ćwiek, boczny prawy siekacz szczęki z pionowym rowkiem w obrębie brzegu siecznego (ryc. 3).
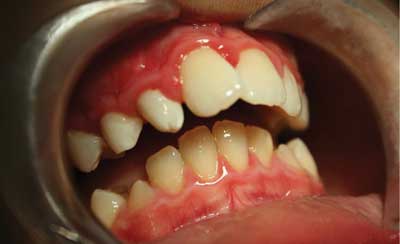
Ryc. 3. Pacjent T.W. Ząb 12 o nieprawidłowym stożkowym kształcie, z pionowym rowkiem w obrębie brzegu siecznego
W wewnątrzustnym badaniu tkanek miękkich wykryto obecność przetoki na błonie śluzowej przedsionka jamy ustnej w okolicy zęba 12. Ząb 12 nie wykazywał objawów choroby próchnicowej ani zmiany zabarwienia. Wszystkie zęby przednie szczęki, za wyjątkiem zęba 12, wykazywały prawidłową reakcję miazgi w teście termicznym na zimno przy użyciu chlorku etylu. Wykonane zdjęcie rtg wewnątrzustne przylegające zęba 12 uwidoczniło obecność wgłobienia typu II według Oehlersa z nietypową patologią okołowierzchołkową. W celu dalszej dokładnej diagnostyki i uzyskania trójwymiarowego obrazu zlecono mikrotomografię komputerową wiązki stożkowej (mikro CBCT). Otrzymany wynik potwierdził obecność wgłobienia sięgającego do 1/3 długości korzenia w postaci ślepo zakończonego worka (ryc. 4a, b). Obraz radiologiczny korzenia był nietypowy. Korzeń zęba przypominał stadium rozwojowe o układzie zbieżnych cienkich ścian. Nad nim obecne było przejaśnienie świadczące o przewlekłym zapaleniu w tkankach przyzębia tej okolicy i współistniejącej utracie struktury kości. Przyszczytowo widoczny był ostro odgraniczony twór o wyglądzie wierzchołka korzenia, przypominający czapeczkę. Zaplanowano kompleksowe jednoczasowe leczenie endodontyczne wgłobienia i głównego kanału zęba w połączeniu z procedurą etapowej apeksyfikacji ze względu na niezakończony rozwój korzenia. Zarówno nastoletni pacjent, jak i jego matka zostali poinformowani o złożonej anatomii zęba i możliwych wynikających z tego faktu powikłaniach.

Ryc. 4a, b. Pacjent T.W. Obraz zęba 12 uzyskany w badaniu CBCT: obraz w płaszczyźnie osiowej (a), przekrój poprzeczny (b)
Na kolejnej wizycie, po podaniu znieczulenia miejscowego i odizolowaniu zęba koferdamem, wypreparowano dostęp endodontyczny do jamy zęba. Pracując w powiększeniu (lupy zabiegowe) przy użyciu specjalnych ultradźwiękowych końcówek, zlokalizowano pseudokanał (ryc. 5). Martwe i zainfekowane tkanki usunięto przy użyciu ręcznych narzędzi kanałowych i intensywnej irygacji z zastosowaniem aktywowanych ultradźwiękowo roztworów 2% podchlorynu sodu, 40% kwasu cytrynowego oraz 2% chlorheksydyny. System kanałowy czasowo wypełniono preparatem wodorotlenku wapnia, a koronę zęba szczelnie zamknięto cementem szkło-jonomerowym. Po zabiegu wykonano kontrolne zdjęcie radiologiczne (ryc. 6).

Ryc. 5. Pacjent T.W. Zdjęcie śródzabiegowe zęba 12 – widoczne ujście pseudokanału
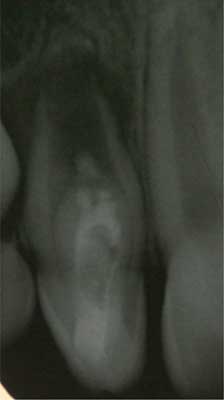
Ryc. 6. Pacjent T.W. Pomocnicze RTG zęba 12 – pseudokanał wypełniony czasowo materiałem na bazie wodorotlenku wapnia (Calxyl)
W trakcie wizyty po upływie kolejnych dwóch tygodni stwierdzono dalszą obecność przetoki nad zębem przyczynowym. Wgłobione tkanki twarde z okolicy wierzchołka oraz częściowo ścian bocznych pseudokanału (zęba wewnętrznego) zostały stopniowo usunięte celem wytworzenia jednego, głównego, szerokiego kanału. Z powodu niezakończonego rozwoju okolicy wierzchołkowej zadecydowano o zamknięciu kanału materiałem MTA. Około 3-4-milimetrowa warstwa tego materiału została skondensowana do uzyskania kontaktu z okolicą, w której kończyły się ściany korzenia zęba, a w części dokomorowej umieszczono wilgotną watkę. Koronę zęba szczelnie zamknięto materiałem szkło-jonomerowym.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Denissen H, Dozić A, van der Zel J Hülsmann M: Dens invaginatus: aetiology, classification, prevalence, diagnosis, and treatment considerations. Int Endod J 1997; 30: 79-90. 2. De Sousa SMG, Bramante CM: Dens invaginatus: treatment choices. Endod Dent Traumatol 1998; 14: 152-158. 3. Munir B, Tirmazi SB, Majeed HA et al.: Dens invaginatus: aetiology, classification, prevalence, diagnosis and treatment considerations. Pakistan Oral Dental J 2011; 31: 191-198. 4. Alani A, Bishop K: Dens invaginatus. Part 1: classification, prevalence and aetiology. Int Endod J 2008; 41: 1123-1136. 5. BishopK, Alani A: Dens invaginatus. Part 2: clinical, radiographic features and management options. Int Endod J 2008; 41: 1137-1154. 6. Patel S: The use of cone beam computed tomography in the conservative management of dens invaginatus: a case report. Int Endod J 2010; 43: 707-713. 7. Sübay RK, Kayataş M: Dens invaginatus in an immature maxillary lateral incisor: a case report of complex endodontic treatment. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2006; 102: e37-e41. 8. Sekerci AE, Ozcan G, Aglarci OS: A novel presentation of a supplemental premolar tooth with dens invaginatus and dens evaginatus and role of the CBCT in diagnosis. J Oral Maxillofac Radiol 2013; 1: 111-114. 9. Vier-Pelisser FV, Pelisser A, Recuero LC et al.: Use of cone beam computed tomography in the diagnosis, planning and follow up of a type III dens invaginatus case. Int Endod J 2012; 45: 198-208. 10. GonÇalves A, GonÇalves M, Oliveira DP, GonÇalves N: Dens invaginatus type III: report of a case and 10-year radiographic follow-up. Int Endod J 2002; 35: 873-879. 11. Khabbaz MG, Konstantaki MN, Sykaras SN: Dens invaginatus in a mandibular lateral incisor. Int Endod J 1995; 28: 303-315. 12. Kulild JC, Weller RN: Treatment considerations in dens invaginatus. J Endod 1989; 15: 381-384. 13. Vajrabhaya L: Nonsurgical endodontic treatment of a tooth with double dens in dente. J Endod 1989; 15: 323-325. 14. Pawłowska E, Szczepańska J: Endodontyczne leczenie zębów wgłobionych – obserwacje własne. Czas Stomatol 2008; 61(5): 340-347. 15. Kristoffersen O, Nag OH, Fristad I: Dens invaginatus and treatment options based on a classification system: report of a type II invagination. Int Endod J 2008; 41: 702-709. 16. Ciepły J, Szczeklik K, Jurczak A: Zęby wgłobione – opis przypadków. Porad Stomatol 2012; 12: 44-50. 17. Yeh SC, Lin YT, Lu SY: Dens invaginatus in the maxillary lateral incisor: treatment of 3 cases. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1999; 87: 628-631. 18. Ranganathan J, Sundaresan MKR, Ramasamy S: Management of Oehler’s type III dens invaginatus using Cone Beam Computed Tomography. Case Rep Dent 2016; 2016: 3573612. DOI: 10.1155/2016/3573612. 19. Reddy YP, Karpagavinayagam K, Subbarao CV: Management of dens invaginatus diagnosed by spiral computed tomography: a case report. J Endod 2008; 34: 1138-1142. 20. Nallapati S: Clinical management of a maxillary lateral incisor with vital pulp and type 3 dens invaginatus: a case report. J Endod 2004; 30: 726-731. 21. Girsch WJ, McClammy TV: Microscopic removal of dens invaginatus. J Endod 2002; 28: 336-339.







