© Borgis - Medycyna Rodzinna 2/2001, s. 61-64
Jerzy Michalak, Andrzej Wolski
Choroba hemoroidalna
Haemorrhoids as a disease
z Katedry i Kliniki Chirurgii Naczyń Akademii Medycznej w Lublinie
Kierownik Katedry: prof. zw. dr hab. Jerzy Michalak
Summary
The modern views on the pathological mechanism of haemorrhoids are presented, together with basic diagnostic methods and methods of conservative, instrumental and surgical treatment. Haemorrhoids or piles are normal anatomic structures in the anal canal. The knowledge of the anatomic structure and physiology of piles provides an understanding of haemorrhoidal disease which is due to excessive tension of anal sphincter with damage to and relaxation of the suspensory mechanism keeping haemorrhoids in normal place. The main symptoms of the disease include anal bleeding and prolasse of piles across the anal border. The diagnosis should be based on history data, determination of the grade and character of symptoms, rectal palpation and anoscopy. The choice of treatment method is difficult. According to the present views piles should be left in situ because of their physiological role. Conservative treatment should be continued as long as possible. In case of profuse bleeding occuring repeatedly or prolapse of piles instrumental or surgical treatment is advised.

Hemoroidy są częstą przyczyną objawów w okolicy odbytniczo-odbytowej. Rzeczywista chorobowość w ogólnej populacji nie jest znana, gdyż chorzy, a czasem i lekarze mają skłonność do przypisywania hemoroidom wszelkich objawów ze strony odbytu. Dane o chorobowości sięgają od 4,4% aż do 86% (6).
Wg obecnie obowiązującego mianownictwa istotne jest odróżnianie nazwy hemoroidów od choroby hemoroidalnej. Otóż hemoroidy, zwane inaczej guzkami krwawniczymi lub krwawnicami, są prawidłowymi strukturami anatomicznymi w kanale odbytu, których budowa umożliwia przystosowanie się do wielkości kanału, dokładnie zamykając odbyt. Pozwala to na właściwe formowanie stolca i trzymanie gazów. Są to swoiste ciała jamiste wysłane śródbłonkiem naczyń włosowatych, które funkcjonują jako połączenia tętniczo-żylne. Ich napełnianie się krwią odbywa się na zasadzie odruchowych bodźców neurowegetatywnych i prawdopodobnie humoralnych. Pierwsze żyły odprowadzające posiadają zastawki, co jest typowe dla połączeń tętniczo-żylnych. Dalszy odpływ odbywa się dwoma drogami:
1. przez dorzecze żyły wrotnej – splot odbytniczy górny;
2. przez dorzecze żyły biodrowej wewnętrznej – splot odbytniczy dolny. Unerwienie wegetatywne jest typowe dla zwieracza wewnętrznego, natomiast unerwienie somatyczne zaopatruje skórę odbytu, anodermę do kresy grzebieniastej i zwieracze zewnętrzne. Tak więc w zasadzie kresa grzebieniasta wyznacza granicę czucia bólu. Tuż powyżej tej kresy znajdują się pojedyncze zakończenia nerwowe odpowiedzialne za odbieranie informacji o stanie wypełnienia bańki odbytu. Aparat zwieraczy zbudowany jest z mięśnia zwieracza wewnętrznego, który jest przedłużeniem mięśniówki jelita grubego i zwieraczy zewnętrznych: części podskórnej i głębokiej, która w sposób ciągły przechodzi nad dnem miednicy w główny zwieracz odbytu – mięsień łonowo-odbytniczy. Hemoroidy utrzymywane są we właściwym miejscu przez aparat wieszadłowy Treitze´a i więzadło Parksa, struktury włóknisto-mięśniowe zwieracza zewnętrznego (7).
O chorobie hemoroidalnej mówimy wówczas, gdy aparat wieszadłowy ulega rozluźnieniu i wewnętrzny splot krwawniczy przemieszcza się dystalnie, hemoroidy wypadają poza odbyt lub gdy dochodzi do krwawień.
Odrębną strukturą anatomiczną jest splot żylny przyodbytowy, nazywany niekiedy, choć nieprawidłowo, hemoroidami zewnętrznymi. Choroby tego splotu, najczęściej zapalenie lub zakrzepica, są bardzo bolesne, przebiegają z obrzękiem dolnego ujścia odbytu i często są mylone z chorobą guzków krwawniczych.
Istnieje wiele teorii tłumaczących powstawanie choroby hemoroidalnej, tak samo jak wiele jest czynników usposabiających do jej powstania. Ich mnogość dowodzi, że nie ma jednoznacznej odpowiedzi na pytanie o patomechanizm.
Teoria mechaniczna zakłada, że przyczyną wypadania jest wiotkość aparatu utrzymującego hemoroidy we właściwym miejscu. Zwyrodnienie – inaczej fragmentacja tkanki podporowej, czyli włókien sprężystych i mięśniowych – postępuje wraz z wiekiem lub gdy dochodzi do rozciągania aparatu zwieraczy przez nadmierne ciśnienie w odbytnicy. Dzieje się tak w przypadku utrudnionych wypróżnień, m. in. w przewlekłych zaparciach lub w ciąży. Dochodzi wówczas do ześlizgiwania i rozciągnięcia elementów naczyniowych, zatem do powiększenia i wypadania krwawnic poza odbyt. Za poparciem tej teorii przemawia fakt, że pierwszym objawem choroby hemoroidalnej jest zwykle wypadanie guzków krwawniczych. Inny mechanizm to nadmierna, pierwotna spastyczność kanału odbytu. Związana jest ona z napięciem zwieracza wewnętrznego. Nie wyjaśniono jeszcze, jaki jest pierwotny udział skurczu tego zwieracza w rozwoju hemoroidów.
Uzupełnieniem teorii mechanicznej jest teoria hemodynamiczna, która patologię układu żylnego uważa za najważniejszą. Ponieważ żyły odbytnicze przechodzą przez aparat zwieraczy, można przyjąć, że nadmierne ciśnienie w kanale odbytu albo nadmierny skurcz zwieraczy zamyka odpływ krwi z tego obszaru. Zjawisko to nazwano pompą bańkową. Długotrwały wzrost ciśnienia, który występuje w przypadku zaparć czy ciąży, przenosi się na żyły odbytu i guzki krwawnicze. Następuje wtedy wymuszony wsteczny przepływ żylny, który prowadzi do powiększania się hemoroidów.
Przypuszcza się, że nie tylko upośledzenie hemodynamiki, powodujące zastój żylny prowadzi do rozwoju choroby. Na skutek działania bodźców nerwowych i hormonalnych dochodzi do otwarcia połączeń tętniczo-żylnych i skurczu zwieraczy włośniczkowych – w ten sposób krew zostaje uwięziona w hemoroidach. Jest to tzw. odbytnicza pułapka naczyniowa. Sugeruje się, że dochodzi wówczas do wzmożonej przepuszczalności naczyń włosowatych, a częsta powtarzalność tego zjawiska powoduje rozplem tkanki jamistej naczyniowego aparatu guzków krwawniczych (6).
Do oceny zaawansowania choroby hemoroidalnej przyjęto skalę czterostopniową (ryc.1) (8):
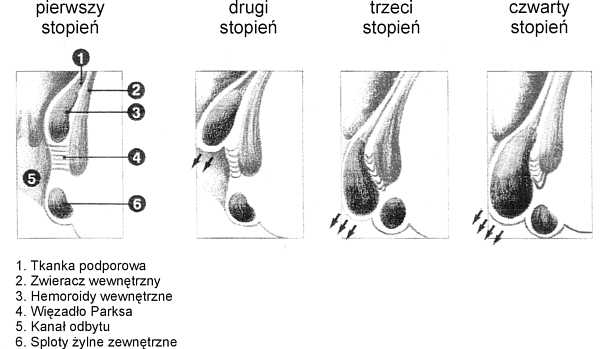
Ryc. 1. Klasyfikacja choroby hemoroidalnej.
– stopień I – zwykle objawia się krwawieniem; podczas badania wziernikiem hemoroidy uwypuklają się, ale nie wypadają;
– stopień II – guzki krwawnicze wypadają poniżej kresy grzebieniastej podczas parcia, stają się widoczne na brzegu odbytu, ale cofają się po zaprzestaniu parcia;
– stopień III – wypadanie guzków, wymagające ręcznego odprowadzenia; w początkowych stadiach wypadanie zdarza się podczas defekacji, później podczas każdego wzrostu ciśnienia wewnątrzbrzusznego np: podczas kaszlu lub dźwigania ciężkich przedmiotów;
– stopień IV – hemoroidy wypadnięte, nieodprowadzalne; często występuje ich zakrzepica, ból lub krwawienie.
Diagnostyka
Dokładne zebranie wywiadu i określenie dolegliwości chorego ma podstawowe znaczenie. Winno się uwzględniać wywiad rodzinny, ginekologiczny, a także choroby współistniejące i ewentualnie dotychczasowe leczenie. Z doświadczenia wiadomo, że na ogół liczba zgłaszanych przez chorego objawów jest najczęściej ograniczona do jednego, najbardziej dokuczliwego, rzadziej składa się z kombinacji kilku objawów, takich jak ból, krwawienie, świąd, wypadanie guzków, nietrzymanie gazów i stolca o różnym nasileniu, brudzenie bielizny lub zaburzenia wypróżniania.
Podstawowymi badaniami już podczas pierwszej wizyty u wszystkich takich chorych winno być oglądanie okolicy odbytu, badanie palcem per rectum i anoskopia. Tylko wyjątkowo nie jest możliwe takie badanie z powodu silnego bólu lub zwężenia odbytu. Badanie specjalistyczne obejmuje rektosigmoidoskopię, a w trudnych diagnostycznie przypadkach także kolonoskopię i wlew kontrastowy doodbytniczy. Pozwala to na prawidłowe ustalenie rozpoznania i unikniecie pułapek diagnostycznych, takich jak współistnienie choroby hemoroidalnej z nowotworami, uchyłkami lub chorobami zapalnymi jelita grubego.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Arulani A., Capello G.: Diagnosis and current treatment of haemorrhoidal disease. Angiology, 1994, 45, 560-565. 2. Brisinda G.: How to treat haemorrhoides. Prevention is best; haemorrhoidectomy need skilled operators. Br. Med. J. 2000, 321, 58203. 3. Engel A. F., Eijsbouts Q.A.: Haemorrhoidectomy: painful choice. Lancet, 2000, 24, 2253-4. 4. Godberge P.: Daflon 500 in treatment of haemorrhoidal disease: a demonstrated efficacy in comparison with placebo. Angiology, 1994,45, 475-81. 5. Gravie J.F.: Treatment of stage III and IV haemorrhoids by the Lango technique. Ann. Chir.,1999, 53, 245-7. 6. Locher P.B. et al.: Haemorrhoids: Patohology, pathopsysiology and etiology. Br. J. Surg., 1994, 81,946-54. 7. Thompson W.H.F.: The nature of haemorrhoids. Br. J. Sugr., 1975,62, 522-542. 8. Wolski A., Zubilewicz T.: Leczenie choroby hemoroidalnej. Medycyna Ogólna, 1996, 31, 105-110.

