© Borgis - Anestezjologia Intensywna Terapia 2/2004, s. 119-122
Hanna Misiołek1, Hanna Kucia1, Magdalena Werszner1, Piotr Knapik, Jacek Gawrychowski2
Torakotomia w znieczuleniu zewnątrzoponowym u przytomnego chorego – opis przypadku
Thoracotomy under epidural analgesia in a conscious patient. Case report
1Katedra i Klinika Anestezjologii i Intensywnej Terapii;
kierownik: dr hab. n. med. P. Knapik – Wydz. Lekarski w Zabrzu, Śl AM w Katowicach
2Katedra i Klinika Chirurgii Klatki Piersiowej;
kierownik: prof. dr hab. med. J.Dobosz – Śl AM w Katowicach
Summary
Background. Although many surgical procedures are nowadays being performed under regional anaesthesia (RA) alone, it is rather unusual to open the chest wall in a conscious patient. We present a case, when serious contraindications to general anaesthesia forced us to perform the surgery under RA in a patient with a lung tumour. Case report. A 43-yr-old male patient, with a documented history of allergy to most intravenous anaesthetics and muscle relaxants, was scheduled for thoracotomy for a left lower lobe lung tumour. An epidural catheter was introduced via the Th4-Th5 interspace and 12 ml of 0.5% bupivacaine with 100 mcg of fentanyl was injected. This resulted in effective analgesia extending from Th2 to Th9. Thiopentone 2 mg kg-1 was given for sedation while the patient breathed spontaneously via a face oxygen mask. A Hamartoma tumour was excised via a small thoracotomy without complication. The postoperative course was uneventful. Discussion and conclusion. Allergic reactions to anaesthetic agents, although rare, may be fatal. In patients with a documented history, RA is a logical choice. High thoracic epidural analgesia has been described for thoracotomy in a selected case, and can be recommended for similar cases.

Anest Inten Terap 2004; 36, 119-122
Rutynowym postępowaniem anestezjologicznym podczas operacji torakochirurgicznych z otwarciem klatki piersiowej jest intubacja tchawicy i oddech kontrolowany. Otwarcie jamy opłucnej podczas operacji powoduje powstanie odmy z następowymi zaburzeniami krążeniowo-oddechowymi. Ciężkość występujących zaburzeń zależy od wielkości i czasu trwania powstałej odmy. Wobec braku ujemnego ciś-nienia wewnątrz klatki piersiowej, które w warunkach normalnych wspomaga napełnianie przedsionków, spada powrót żylny i rzut serca. Dochodzi do tzw. „spadnięcia płuca”, powstania oddechu paradoksalnego, migotania śródpiersia, które powoduje w konsekwencji przyspieszenie częstości skurczów serca i spadek ciśnienia tętniczego krwi. Wyrównawczy wzrost częstości oddechów może nasilać zaburzenia oddechowe. W ostatnim czasie ukazały się doniesienia o przeprowadzaniu mało inwazyjnych zabiegów torako- i kardiochirurgicznych w znieczuleniu łączącym piersiową analgezję zewnątrzoponową z sedacją dożylną u samodzielnie oddychających pacjentów (1-6). Autorzy pracy w oparciu o te doniesienia podjęli próbę przeprowadzenia znieczulenia chorego do zabiegu brzeżnej resekcji tkanki płucnej metodą małej torakotomii, stosując wyłącznie znieczulenie zewnątrzoponowe z płytką sedacją dożylną. Powodem decyzji o zastosowaniu takiego sposobu znieczulenia był fakt występowania u chorego udowodnionej nadwrażliwości typu natychmiastowego na większość środków zwiotczających i nasennych.
Opis przypadku
Mężczyzna 43-letni, o wzroście 185 cm i masie ciała 99 kg, został skierowany do Kliniki Torakochirurgii z rozpoznaniem guza dolnego płata lewego płuca.
Ze względu na niewielkie rozmiary guza oraz jego obwodowe położenie, pacjent został zakwalifikowany do usunięcia zmiany metodą wideotorakoskopową. Wyniki wszystkich badań laboratoryjnych były w normie, elektrokardiogram i spirometria prawidłowe (FEV1 – 4280 ml = 105% normy, VC – 5190 ml = 99% normy, FEV1 = 80% normy), a badanie przedmiotowe nie wykazywało odchyleń od normy. W wywiadzie pacjent podawał wystąpienie uogólnionej wysypki po przebytym krótkotrwałym znieczuleniu dożylnym, a także podobne objawy skórne pojawiające się po zażyciu leków z grupy cefalosporyn. Ze względu na prawdopodobieństwo wystąpienia reakcji nadwrażliwości podczas znieczulenia ogólnego, u chorego wykonano śródskórne testy uczuleniowe (IDT – intradermal test) z wybranymi lekami anestezjologicznymi w rozcieńczeniach: 1:1, 1:10, 1:100, 1:1000. Za dodatni wynik testu uznano bąbel o średnicy większej od 8 mm. Wykazano cechy nadwrażliwości typu natychmiastowego na następujące środki anestetyczne i zwiotczające: midazolam (Dormicum, F. Hoffmann-La Roche Ltd., Szwajcaria), etomidat (Hypnomidate, Janssen Pharmaceutica, Belgia), propofol (Diprivan, Astra-Zeneca, Wielka Brytania), wekuronium (Norcuron, Organon Teknika, Holandia), cis-atrakurium (Nimbex, Glaxo Wellcome, Polska) i atropinę (Polfa). Nie stwierdzono nadwrażliwości w testach z tiopentalem (Thiopental, Biochemie GmbhB, Austria), fentanylem (Polfa), bupiwakainą (Marcaine Adrenaline 0,5%, Astra Zeneca AB, Szwecja) oraz naloksonem (Polfa). Po analizie wyników testów alergicznych, ze względu na konieczność szybkiego działania chirurgicznego (podejrzenie nowotworowego charakteru zmiany), zadecydowano o zastosowaniu znieczulenia zewnątrzoponowego i sedacji dożylnej. Pacjent został zapoznany z planowanym przebiegiem zabiegu oraz sposobem znieczulenia i wyraził na nie pisemną zgodę.
Pacjenta nie premedykowano. Na wysokości Th4-Th5 założono choremu z dostępu pośrodkowego cewnik zewnątrzoponowy (17G, Becton-Dickinson). W celu osiągnięcia blokady czuciowej 8 segmentów, koniecznej do wykonania torakotomii w VI międzyżebrzu podano 12 ml roztworu bupiwakainy z fentanylem: w tym 4 ml 0,5% bupiwakainy jako dawkę testową, oraz 6 ml 0,5% bupiwakainy i 0,1 mg fentanylu (bupiwakaina 0,375%). Po 25 minutach osiągnięto znieczulenie obejmujące dermatomy od Th2 do Th9.
Pacjenta ułożono na boku i rozpoczęto wlew tiopentalu w dawce 2 mg kg-1 h-1 osiągając w czasie znieczulenia 2-3 stopień sedacji w skali Ramsaya. W trakcie całego znieczulenia stosowano tlenoterapię bierną. Do podtrzymania znieczulenia, co 45 min podawano 3 ml 0,5% bupiwakainy i 0,05 mg fentanylu (bupiwakaina 0,375%). Po przeprowadzeniu badania torakoskopem (ze względu na głębsze, niż sądzono, położenie zmiany) zdecydowano o rozszerzeniu zabiegu i i przeprowadzeniu małej torakotomii. Cięciem przez VI międzyżebrze otwarto klatkę piersiową po lewej stronie. Stwierdzono obecność guza o średnicy 2 cm w okolicy szczeliny międzypłatowej po stronie bocznej w płacie dolnym. Przy pomocy diatermii usunięto guzek w granicach zdrowych tkanek. Po uzyskaniu wyniku doraźnego badania histopatologicznego ( hamartoma), wykonano kontrolę krwawienia, założono dren do jamy opłucnej, szwy warstwowe i opatrunek.
W czasie całego zabiegu pacjent był stabilny hemodynamicznie oraz oddechowo i dobrze tolerował wytworzoną przez otwarcie opłucnej odmę (ryc. 1). Zabieg trwał 90 min, w tym czasie klatka piersiowa była otwarta przez 45 min.
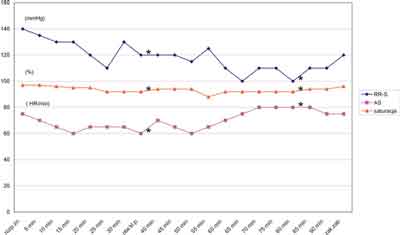
Ryc. 1. Parametry krążeniowo-oddechowe podczas znieczulenia i operacji
Po zakończeniu operacji chorego przytomnego, wydolnego krążeniowo i oddechowo (ciśnienie tętnicze – 120/75 mmHg (16/10 kPa), średnie 83 (11,1 kPa), tętno – 80/min, liczba oddechów 15/min i saturacja krwi tętniczej 96%) przekazano do oddziału pooperacyjnego. W celu zapewnienia analgezji pooperacyjnej podawano do cewnika zewnątrzoponowego 0,0625% roztwór bupiwakainy z fentanylem w ilości 6 mcg ml-1 (0,3 mg/50 ml) z prędkością 9 ml h-1. W trzeciej dobie po zabiegu usunięto cewnik zewnątrzoponowy i przekazano pacjenta do oddziału chirurgicznego, skąd w stanie ogólnym bardzo dobrym został wypisany do domu w siódmej dobie po zabiegu.
Omówienie
Reakcje alergiczne podczas anestezji występują z częstością 1:1000 – 1:30000 przypadków (7), a śmiertelność z nimi związana wynosi 0,05% (8). Pacjenci z nadwrażliwością, czy to na środki anestetyczne podawane dożylnie, czy też na środki anestezji regionalnej, należą do grupy podwyższonego ryzyka znieczulenia, a dobór odpowiedniego sposobu anestezji jest kluczową sprawą. Aby zwiększyć bezpieczeństwo znieczulenia takich pacjentów należy przeprowadzić skórne testy uczuleniowe, chociaż ich interpretacja nie zawsze jest jednoznaczna (9, 10). W premedykacji można podać środki antyhistaminowe oraz kortykosteroidy, a podczas znieczulenia obowiązuje zabezpieczenie w leki przeciwwstrząsowe (9). W niektórych przypadkach wskazane jest przeprowadzenie operacji w środowisku wolnym od cząsteczek lateksu (10). Uważa się, że o ile to możliwe, należy u chorych uczulonych na środki anestetyczne, zastąpić znieczulenie ogólne anestezją regionalną (7, 8, 10).
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Inada T, Umemoto M, Sawada O, Nakamura Y: Thoracic surgery under epidural anesthesia. J Cardioth Vascul Anaest 1999; 13: 372-373.
2. Williams A, Kay J: Thoracic epidural anesthesia for thoracos-copy, rib resection and thoracotomy in a patient with a bronchopleural fistula postpneumonectomy. Anesthesiology 2000; 92: 1482-1484.
3. Kesler P, Neidhart G, Bremerich D, Rybek T, Dogan S, Lischke V, Byhahn C: High thoracic epidural anesthesia for coronary artery bypass grafting using two different surgical approaches in conscious patients. Anest Analg 2002; 95: 791-797.
4. Veering BT: Cardiovascular and pulmonary effects of epidural anaesthesia. Minerva Anestesiol 2003; 69: 433-437.
5. Kempen PM: Complete analgesia during pleurodesis under thoracic epidural anesthesia. Am Surg 1998; 64: 755-757.
6. Mukaida T, Andou A, Date H, Aoe M, Shimizu N: Thoracoscopic operation for secondary pneumothorax under local and epidural anesthesia in high risk patients. Ann Thorac Surg 1998; 65: 924-926.
7. Rosenberg P, Kanto J, Nuutinen L: Anestezjologia. Novus Orbis, Gdańsk 1998.
8. Wąs M, Czechowski M, Janusz M: Znieczulenie chorej z nużliwością mięśni i nadwrażliwością na wiele leków anestezjologicznych do operacji usunięcia grasicy. Anest Inten Terap 2001; 33: 27-28.
9. Wojcieszek E: Reakcje anafilaktyczne i anafilaktoidalne na leki stosowane w anestezji. Anest Inten Terap 1999, 31: 117-121.
10. Mertes PM, Laxenaire M-C: Allergic reactions occuring during anaesthesia. Eur J Anaesth 2002, 19: 240-262.
11. Karagoz HY, Sonmez B, Bakkaloglu B, Kurtoglu M, Erdinc M, Turkeli A, Bayazit K: Coronary artery bypass grafting in the conscious patient without intubation. Ann Thor Surg 2000; 70: 91-96.
12. Vanek T, Straka Z, Brucek P, Widimsky P: Thoracic epidural anesthesia for off-pump coronary artery bypass without intubation. Eur J Cardioth Surg 2001; 20: 858-860.
13. Meininger D, Neidhart G, Bremerich DH, Aybek T, Lischke V, Byhahn TCh, Kessler P: Coronary artery bypass grafting via sternotomy in conscious patients.World J Surg 2003; 27: 534-538.
14. Larsen R:Anestezjologia. Wyd. II Urban & Partner, Wrocław 2003.

