© Borgis - Nowa Pediatria 4/2001, s. 12-15
Elżbieta Tomaszewska, Zofia Rajtar-Leontiew
Ciała obce w dolnych drogach oddechowych u dzieci jako bezwzględne wskazania do bronchoskopii
Foreign bodies in the respiratory tract-an absolute indication for bronchoscopy
z Kliniki Patologii Noworodka Akademii Medycznej w Warszawie
Kierownik Kliniki: prof. dr hab. n. med. Zofia Rajtar-Leontiew
Streszczenie
The authors present problem of diagnosis and therapeutic management in cases et aspiration of foreign bodies into the respiratory tract in children.

Ciało obce zaaspirowane do dróg oddechowych jest poważną chorobą układu oddechowego. Cechuje się ogromną zmiennością wywiadów, objawów i rokowania. Do choroby spowodowanej ciałem obcym, jako do odrębnej jednostki nozologicznej, odnoszą się wszystkie zasady postępowania klinicznego, takie jak: wywiady, badania: fizykalne, rentgenowskie klatki piersiowej, laboratoryjne – zmierzające do ustalenia rozpoznania z jego różnicowaniem, wreszcie ustalenie leczenia i rokowania (5, 9).
Wywiady
Nie do przecenienia dla ustalenia właściwej diagnozy są dobrze zebrane wywiady nie tylko od rodziców, ale także i od starszego dziecka. Należy jednak pamiętać, że u dzieci – szczególnie najmłodszych – okoliczności zaaspirowania ciała obcego w około 50% przypadków pozostają niezauważone przez opiekunów. U starszych dzieci nadmiernie sugerujący sposób zbierania wywiadów może spowodować fałszywie dodatnie potwierdzenie faktu zachłyśnięcia się, lub wręcz przeciwnie – zaprzeczenia temu zdarzeniu – ze względu na prawdziwą niepamięć lub lęk przed hospitalizacją.
Objawy kliniczne
Jeżeli wywiady nie potwierdzają faktu zaaspirowania ciała obcego do oskrzeli, to do objawów zupełnie niecharakterystycznych, ale spostrzeganych najczęściej należą: kaszel utrzymujący się długo, stany podgorączkowe, rzadziej duszność oraz jednostronne zmiany osłuchowe w badaniu przedmiotowym (2).
Do bardzo ważnych objawów należą:
– zaburzenia wentylacji płuc: niedodma – częściej, rozedma wentylowa – rzadziej. Zmiany te powstają bądź przez mechanizm całkowitego zatkania oskrzela ciałem obcym, lub dodatkowo przez obrzęk i ziarninę, bądź przez wytworzenia wentyla z ciała obcego i/lub ziarniny.
W niedodmowej lub rozdętej tkance płucnej dochodzi do zapalenia. Antybiotyki likwidując zakażenie, nie usuwają przyczyny, stąd:
– nawracające zapalenia płuc w tej samej lokalizacji,
– ropnie płuc – jako powikłania nawracającego zapalenia płuc,
– krwioplucie i rzadziej krwotoki,
– rozstrzenie i marskość – jako powikłania późne (7, 8, 11).
Rentgenografia
W rozpoznaniu zalegającego ciała obcego oskrzeli ma bardzo duże znaczenie badanie rentgenowskie. Powinno poprzedzać każdą bronchoskopię i być wykonane w dwóch rzutach: tylnoprzednim i bocznym, a niekiedy we wdechu i wydechu (objaw Holtzknechta-Jacobsona, objaw „pułapki” powietrza). Wyjątek odstąpienia od badania RTG może stanowić nagła duszność, gdy ze wskazań życiowych zabieg endoskopowy musi być wykonany natychmiast.
Na podstawie badań rentgenowskich ciała obce dróg oddechowych można podzielić na kontrastowe – przedmioty metalowe, kości, zęby itp., oraz niekontrastowe – przedmioty ograniczone, plastykowe, gumowe, drewniane itp. Te ostatnie stwarzają zwykle największe trudności diagnostyczne.
Rodzaje ciał obcych
U dzieci – ale również i u ludzi dorosłych – do dróg oddechowych może zostać wchłonięte wszystko, co z przyczyn fizjologicznych lub poza fizjologicznych znalazło się w jamie ustnej.
Wielkość ciała obcego ma bardzo duże znaczenie kliniczne. Najbardziej niebezpieczne są miękkie, duże ciała obce, jak kęsy pokarmowe, blokujące przedsionek krtani, głośnię lub tchawicę. Grożą one śmiercią z uduszenia i/lub na skutek wystąpienia odruchowego laryngo-bronchospasmus lub cardiac arrest. W 1998 r. były przyczyną nagłych zgonów u dzieci w 5% przypadków (10).
Kliniczne znaczenie ma także higroskopijność ciała obcego. Pęczniejące ciała obce, jak nasiona, gąbki itp. mogą wywoływać objawy obturacji oskrzeli – niedodmę, rozedmę wentylową – dopiero po pewnym czasie od ich aspiracji.
Ciała obce nieobturujące, jak szpilki, druciki, igły mogą przez długi czas pozostawać w oskrzelach zupełnie bezobjawowo.
Bardzo niebezpieczne klinicznie są tzw. „wędrujące” ciała obce. Mogą one przy kaszlu przemieszczać się w obrębie tego samego płuca, bądź ponad rozwidleniem tchawicy i wnikać do oskrzeli płuca przeciwnego.
Umiejscowienie się ciała obcego w oskrzelu, bezpośrednio po zachłyśnięciu się jest zależne od jego wielkości i konsystencji, ale także w pewnej mierze, od pozycji dziecka w momencie aspiracji. W dużych statystykach wykazano, że ciała obce u dzieci najczęściej umiejscawiają się w oskrzelu płata dolnego prawego, następnie dolnego lewego, bardzo rzadko znajdowano ciała obce w oskrzelu płata środkowego lub oskrzelach górnych prawego lub lewego. Zdarzają się także w nielicznych przypadkach zaklinowane ciała obce w oskrzelu pośrednim, czyli między płatem górnym i dolnym po stronie prawej (4, 6).
Wskazania do bronchoskopii
W rozumieniu współczesnej bronchologii zaaspirowane do dróg oddechowych ciało obce, lub nawet podejrzenie zaaspirowania stanowią bezwzględne wskazania do wykonania bronchoskopii (5)!
Czas wykonania bronchoskopii
Z punktu widzenia wskazań ten czas zależy głównie od zauważonego lub znanego momentu wchłonięcia ciała obcego i od stanu klinicznego dziecka. Jeżeli pacjent nie ma ostrej duszności przestrzega się przed zbyt szybkim i pochopnym bronchoskopowaniem. Dotyczy to szczególnie przypadków, w których były już czynione nieskutecznie, próby usunięcia ciała obcego przez rodziców lub lekarzy.
W każdych okolicznościach jest wskazana hospitalizacja. Dziecko należy poddać 5-6-godzinnej obserwacji. Ten okres jest wystarczający, by dziecko pozostało bez przyjmowania pokarmów i by można było wykonać badanie rentgenowskie i laboratoryjne, a także spokojnie przygotować plan działania i np. odpowiednie instrumentarium bronchoskopowe. Regułą powinna być zasada: bronchoskopować jak najszybciej ale też i najskuteczniej! Hollinger podaje, że w jego materiale, obejmującym 534 przypadki ciał obcych krtani, tchawicy i oskrzeli aż w 14% były czynione nieskuteczne próby bronchoskopowego usunięcia ciała obcego (4).
Jeszcze raz należy podkreślić, że czas wykonywania bronchoskopii – jako zasadniczego sposobu leczenia – zależy przede wszystkim od tego czy moment zachłyśnięcia był zauważony przez otoczenie, oraz od stanu ogólnego dziecka, a zwłaszcza od wydolności oddechowo-krążeniowej. Jeżeli moment aspiracji nie był zauważony a dziecko też nie zdaje sobie z tego sprawy – duża zmienność obrazów klinicznych może bardzo opóźnić wykonanie bronchoskopii. Te czasowe zależności zawiera rycina 1.
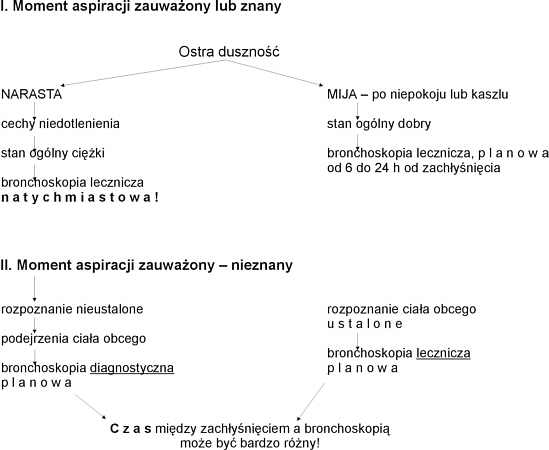
Ryc. 1. Wskazania do bronchoskopii przy podejrzeniu lub rozpoznaniu ciał obcych w dolnych drogach oddechowych.
Techniczne problemy bronchoskopowe
W każdym przypadku techniczne problemy bronchoskopii sprowadzają się do bezurazowego – o ile to możliwe – usunięcia ciała obcego z dróg oddechowych. Nie zawsze jest to łatwe i proste. Zalegające, nierozpoznane ciała obce w oskrzelach nieuchronnie prowadzą do obrzęku i zapalenia śluzówki – powyżej i poniżej jego zaleganiu – a po pewnym czasie do powstania ziarniny. Takie zmiany mogą częściowo lub całkowicie przesłaniać ciało obce – stwarzając bardzo duże trudności bronchoskopowe usunięcia go z oskrzela. Szczególnie niekorzystne jest krwawienie ziarniny, bardzo utrudniające widoczność i przedłużające zabieg (4, 5, 11).
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Berci G.: Flexible fiber and rigid (pediatric) bronchoscopic instrumentation and documentation. Chest, 1978, 73, 5, Supl./´[p-0, 768-775. 2. Ceglecka-Tomaszewska K. i wsp.: Trudności diagnostyczne i lecznicze w przypadkach ciał obcych w oskrzelach. Ped. Pol. 1983, 58, 4:361-366. 3. Cunanan O.S.: The fexible fiberoptic bronchoscope in foreign body removal. Experience in 300 cases. Chest 1978, 73, 5, Supl.:725-726. 4. Holinger P.H., Holinger L.D.: Use of the open tube bronchoscope in extraction of foreign bodies. Chest 1978m. 73m. 5m. Supl.:721-724. 5. Jackson Ch., Jackson Ch.L.: Bronchology. W.B. Saunders Co., Philadelphia 1951. 6. O´Neill J.A. et al.: Menagement of tracheobronchial and esophageal foreign bodies in childhood. J. Pediatr. Surg., 1983, Aug. 475-479. 7. Pliszczyńska-Brennenstuhl M. i wsp.: Zmiany oskrzelowo-płucne jako powikłania długo zalegających ciał obcych w drogach oddechowych. Materiały Naukowe: VIII Dni Otolaryngologii Dziecięcej, 5-7.06.1987, Poznań, 1988, 73-77. 8. Sobczyński A. i wsp.: Nierozpoznane ciała obce dróg oddechowych jako przyczyna zmian chorobowych oskrzeli i płuc u dzieci. Materiały Naukowe: VII Dni Otolaryngologii Dziecięcej, 5-7.06.1987, Poznań, 80-83. 9. Szekely E., Farkas E.: Pediatric bronchology. University Park Press, Baltimore, 1978. 10. Szreter T.: Dziecko w stanie zagrożenia życia. Pediatria po Dyplomie 2001, 5, 2, kwiecień, 6-11. 11. Tomaszewska E., Szczypiorski K.: Ocena 800 bronchoskopii wykonanych u dzieci w przebiegu chorób układu oddechowego. Ped. Pol. 1978, 53, 4:459-468.

