© Borgis - Postępy Nauk Medycznych 5/2006, s. 192-197
*Tomasz Kościński, Marta Sękowska
Przetoki odbytniczo-pochwowe
Rectovaginal fistulas
III Katedra i Klinika Chirurgii Ogólnej, Gastroenterologicznej i Endokrynologicznej AM im. K. Marcinkowskiego w Poznaniu
Kierownik Kliniki: prof. dr hab. M. Drews
Streszczenie
Wśród przyczyn powstawania przetok odbytniczo-pochwowych wymienia się: miejscowe infekcje przegrody odbytniczo-pochwowej, choroby zapalne jelit, urazy okołoporodowe i okołooperacyjne, urazy mechaniczne okolicy dna miednicy, uszkodzenia popromienne, nowotwory szyjki macicy, endometrioza.
Ocena kliniczna polega na ustaleniu lokalizacji i rozmiarów przetoki oraz na określeniu stanu zwieraczy odbytu. Konieczne jest rozpoznanie choroby zasadniczej (biopsja). Leczenie chirurgiczne powinno być przeprowadzone w obrębie tkanek wolnych od stanu zapalnego. Wybór dostępu operacyjnego zależy od wysokości przetoki, stanu miejscowego tkanek, choroby zasadniczej, rodzaju techniki chirurgicznej. Wykorzystuje się dostęp przezpochwowy, przezodbytowy oraz brzuszny.
Techniki miejscowe stosuje się w przetokach niskich i środkowych. Polegają one na wycięciu przetoki i odbudowie tkanek krocza, aparatu zwieraczowego odbytu lub na wycięciu przetoki z szyciem warstwowym ściany odbytnicy i pochwy. Dla wprowadzenia zdrowej tkanki w miejsce wyciętego kanału przetoki stosuje się metodę przesuniętych płatów śluzówki. W przypadkach niskich przetok popromiennych lub występujących w przebiegu chorób zapalnych – po wycięciu przetoki dla ułatwienia gojenia, pomiędzy odbytnicę i pochwę wprowadza się dobrze ukrwioną tkankę (m. smukły uda, płat mięśniowo-tłuszczowy z wargi sromowej).
W leczeniu chirurgicznym przetok wysokich stosuje się dostęp brzuszny. W chorobach zapalnych, przetokach popromiennych i nowotworach należy dążyć do resekcji zmienionego odcinka odbytnicy wraz z ujściem przetoki. Możliwe jest jednoczasowe odtworzenie ciągłości przewodu pokarmowego, jeżeli proksymalna część okrężnicy jest zdrowa i zespolenie zlokalizowane jest w oddaleniu od zszycia otworu w pochwie. W przetokach wikłających raka lub choroby zapalne odbytnicy może być konieczne jej odjęcie z wykonaniem definitywnej kolostomii.
Summary
Among the causes of the rectovaginal fistulas are: infections, inflammatory bowel diseases, obstetrical and operative trauma, mechanical injuries of the pelvic floor, irradiation, cervical cancers, endometriosis.
During the clinical evaluation there is a need to establish localization and size of rectovaginal fistula, determine morphology of the anal sphincters.
Very important is to determine the presence of underlying disease.
Surgical treatment should be carried out wthin quite healthy local tissues, without any inflammation. There are several surgical approaches to be used (rectal, vaginal, perineal, abdominal, transsphincteric, transsacral), the choice depends on the height of the fistulous tract, quality of local tissue, underlying disease and the chosen technique.
Local repairs are useful for low and mid rectovaginal fistulas. The most common is fistulectomy and drainage. Other local technique are: laying open followed by primary suture, local excision with layer closure, flap advacements. Transabdominal approach is widely used for the treatment of the high rectovaginal fistulas occurs during an inflammatory bowel disease, tumor, or after radiotherapy, there is a need of resection of the affected bowel. Reestablishment of the digestive tract continuity is possible at the same time when the proximal colon is free of disease, the anastomosis is localized in a distance from the repaired fistula. In advanced tumors, or inflammatory bowel disease abdomino-perineal resection with definitive colostomy might be necessary.

Wstęp
Przetoki odbytniczo-pochwowe stanowią mniej niż 5% wszystkich przetok okolicy odbytu (1). Wpływają one znacząco na pogorszenie jakości życia socjalnego, seksualnego i emocjonalnego dotkniętych nimi kobiet (2-5). Wśród głównych skarg wymieniają one wydalanie stolca i gazów przez pochwę. W przypadku współistniejącego uszkodzenia zwieraczy odbytu lub w przypadku przetok dużych rozmiarów dochodzić może do trudnej do kontrolowania inkontynencji. Na skutek zakażenia florą jelitową rozwijają się szczególnie dokuczliwe zapalenia pochwy i pęcherza moczowego.
Etiologia
Przetoki odbytniczo-pochwowe spotyka się w przebiegu wielu chorób w obrębie narządów dna miednicy. Mogą występować jako powikłanie zakażenia gruczołów odbytu, ropni gruczołów Bartholiniego, martwicy przestrzeni odbytniczo-pochwowej, towarzyszą nierzadko chorobom zapalnym jelit – chorobie Leśniowskiego-Crohna i zapaleniu wrzodziejącemu jelita grubego, endometriozie. Przetoki odbytniczo-pochwowe mogą być też objawem zaawansowanych nowotworów szyjki macicy, pochwy i odbytnicy. Są też znanym powikłaniem teleradioterapii i Curie-terapii tych nowotworów (6).
Występować mogą jako następstwo pęknięcia krocza III stopnia, jako powikłanie jego nieudanego nacięcia lub szycia (2, 3).
Przetoki odbytniczo-pochwowe mogą też być powikłaniem zabiegów operacyjnych w obrębie pochwy (np. tylnej plastyki pochwy), operacji odbytnicy i zabiegów proktologicznych. Największe ryzyko powstania tego powikłania towarzyszy niskim resekcjom odbytnicy połączonym z wytwarzaniem nisko położonych w miednicy zespoleń jelitowo-odbytniczych czy jelitowo-odbytowych (7, 8). Znane jest występowanie przetok odbytniczo-pochwowych po zespoleniach zbiorników jelitowych z kanałem odbytu przy wykonywaniu proktokolektomii odtwórczej w leczeniu colitis ulcerosa. Zdarzają się też omyłkowo wykonane zespolenia jelitowo-pochwowe za pomocą przyrządów zszywających (staplerów) wprowadzonych do światła pochwy zamiast do odbytnicy (8).
Przetoki odbytniczo-pochwowe mogą też być następstwem urazów dna miednicy typu „wbicia na pal” lub przestępczego wprowadzenia ciał obcych do odbytnicy lub pochwy oraz wynikiem brutalnych gwałtów (9).
Ocena kliniczna
Klasyfikację przetok odbytniczo-pochwowych ze względu na lokalizację przedstawia tabela 1.
Tabela 1. Klasyfikacja przetok odbytniczo-pochwowych.
| | Odbytnica | Pochwa |
| Niska | Nieco ponad linią grzebieniastą | Przedsionek |
| Środkowa | Lokalizacja pośrednia |
| Wysoka | Środkowa część odbytnicy | Okolica szyjki |
W ocenie klinicznej przetok odbytniczo-pochwowych należy brać pod uwagę lokalizację w odbytnicy i pochwie, rozmiary w tym średnicę otworów w obu narządach, stan zwieraczy odbytu a przede wszystkim – obecność choroby zasadniczej.
Leczenie
Zasadniczym sposobem leczenia przetok odbytniczo-pochwowych jest leczenie chirurgiczne. Próby leczenia zachowawczego można podejmować tylko w przypadkach przetok pochodzenia położniczego o małej średnicy, nie większej niż 5 mm. Aby ułatwić gojenie należy usuwać wszelkie ciała obce z okolicy przetoki zwłaszcza szwy po epizjotomii, należy zapewnić oddawanie miękkich stolców oraz wykonać obarczającą kolostomię. Szansa samoistnego wygojenia może wówczas wzrosnąć do 50% (8).
W przygotowaniu do leczenia chirurgicznego przetok odbytniczo-pochwowych, celem osiągnięcia optymalnego stanu tkanek, może okazać się korzystne intensywne leczenie przeciw zapalne, leczenie przeciw biegunkowe, hiperalimentacja lub wyłączenie odbytnicy z pasażu treści jelitowej. Interwał czasowy, który powinien zostać zachowany od momentu powstania przetoki do rozpoczęcia leczenia zależy od jej etiologii. O ile w przetokach pochodzenia urazowego, chirurgicznego, położniczego okres ten może wynosić już 5 do 6 miesięcy (1), to w przypadkach przetok popromiennych nie powinien być krótszy niż 1 rok (4, 5). Jest to czas potrzebny do ustania lub zminimalizowania odczynu zapalnego w tkankach, warunkującego największe szanse powodzenia rekonstrukcji chirurgicznej.
Bezpośrednie przygotowanie do operacji polega na mechanicznym oczyszczeniu jelita grubego, profilaktyce antybiotykowej okołooperacyjnej, dezynfekcji pochwy, cewnikowaniu pęcherza.
Wybór dostępu operacyjnego zależy od: lokalizacji przetoki w odbytnicy i w pochwie, stanu miejscowego tkanek, choroby zasadniczej oraz od rodzaju planowanej techniki chirurgicznej. W leczeniu przetok zlokalizowanych w dolnej lub w środkowej części pochwy znajdują zastosowanie różne techniki wycięcia miejscowego.
Wycięcie miejscowe
U chorych z uszkodzeniem aparatu zwieraczowego przedniego kwadranta odbytu wskazana jest jego jednoczasowa rekonstrukcja (9, 10). W tym celu otwiera się szeroki dostęp kroczowy, wycina całkowicie kanał przetoki, odszukuje wszystkie uszkodzone struktury ciała kroczowego. Kolejno odbudowuje się śluzówkę odbytnicy i profil kanału odbytu, zwieracz wewnętrzny, zwieracz zewnętrzny, mięśnie krocza, mięśnie przedsionka pochwy i jej błonę śluzową. Skrócone pierwotnie krocze odtwarza się stosując plastykę skóry, najczęściej techniką X en Z (9).
Poprzez całkowite wycięcie kanału przetoki i wprowadzenie w to miejsce tkanki mięśniowo-włóknistej uzyskuje się trwałe odsunięcie odbytnicy od pochwy. Skuteczność tej metody leczenia ocenia się na bliską 100% (3, 10, 11).
Znacznie gorsze wyniki uzyskuje się po przeprowadzeniu prostego, okrężnego wycięcia przetoki i warstwowego szycia tkanek (ryc. 1). Takie operacje przeprowadza się z dostępu dwustronnego: pochwowego i odbytniczego. Ich wadą jest niedostateczna mobilizacja tkanek, napięcie w liniach szycia i bezpośrednie stykanie się szwów w ścianie odbytnicy i pochwy. Odsetek nawrotów waha się w granicach 30 do 84% (11, 12).
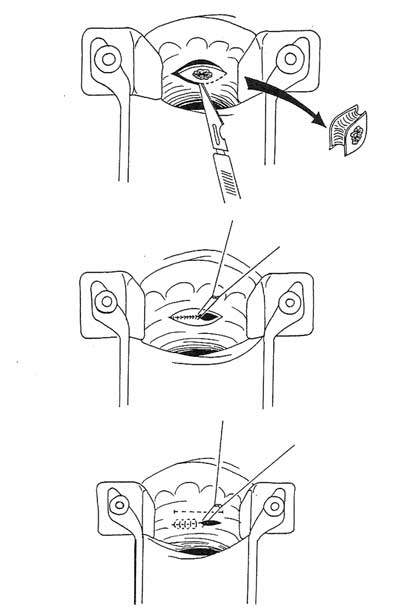
Ryc. 1. Miejscowe wycięcie przetoki odbytniczo-pochwowej z warstwowym szwem tkanek.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Bernstein M.: Rectovaginal fistula. In: John L.Cameron, ed.: Current Surgical Therapy. 6th ed., St Louis, Mosby, 1998: 294-298.
2. Wise W.E.Jr., Aguilar P.S., Padmanabhan A., Meesig D.M., Arnold M.W., Stewart W.R.C.: Surgical treatment of low rectovaginal fistulas. Dis. Colon. Rectum., 1991; 34: 271-274.
3. Chew S.S.B., Rieger N.A.: Transperineal repair of obstetric-related anovaginal fistula. Australian and New Zealand Journal of Obstetrics and Gynaecology 2004; 44: 68-71.
4. Cohen J.L., Stricker J.W., Schoetz D.J.Jr., Coller J.A., Veidenheimer M.C.: Rectovaginal fistula in Crohn´s disease. Dis Colon Rectum 1989; 32: 825-828.
5. Radcliffe A.G., Ritchie J.K., Hawley M.S., Lennard-Jones J.E., Northover J.M.A.: Anovaginal and rectovaginal fistulas in Crohn´s disease. Dis. Colon. Rectum., 1988; 31: 94-99.
6. Bannura G.C., Contreras J.P., Melo C.L., Barrera A.E.: Espectro clinico de la fistula rectovaginal: analysis de 38 patientes. Rev. Chil. Obstet. Ginecol., 2002; 67: 219-225.
7. Antonsen H.K., Kronborg O.: Early complications after low anterior resection for rectal cancer using the EEA stapling device. Dis. Colon. Rectum., 1987; 30: 379-83.
8. Rex J.C.Jr., Khubchandani J.T.: Rectovaginal fistula: complication of low anterior resection. Dis Colon Rectum 1992; 35: 354-356.
9. Kościński T.: Ocena skuteczności rekonstrukcji zwieraczy odbytu. Rozprawa habilitacyjna. Poznań, 1998.
10. Hibbard L.T.: Surgical management of rectovaginal fistulas and complete perineal tears. Am. J. Obstet. Gynecol., 1978; 130: 139-147.
11. Given F.T.: Rectovaginal fistula, a review of 20 years´ experience in a community hospital. Am. J. Obstet. Gynecol., 1970; 108: 41-46.
12. Lesher T.C., Pratt J.H.: Vaginal repair of the simple rectovaginal fistula. Surg. Gynecol. Obstet., 1967; 124: 1317-1321.
13. Goldberg S.M.: Rectovaginal fistula. In: Goldberg S.M., Gordon P.P., Nivatvongs S., (eds).: Essentials of anorectal surgery. Lippincott, Philadelphia, 1980, 316-332.
14. Rothenberger D.A., Christenson C.E., Balcos E.G.: Endorectal advancement flap for treatment of simple rectovaginal fistula. Dis. Colon. Rectum., 1982; 25: 297-300.
15. Hilsabeck J.R.: Transanal advancement of the anterior rectal wall for vaginal fistulas involving the lower rectum. Dis. Colon. Rectum., 1980; 23: 236-41.
16. Lowry A.C., Thorson A.G., Rothenberger D.A., Goldberg S.M.: Repair of simple rectovaginal fistulas: influence of previous repairs. Dis. Colon. Rectum., 1988; 31: 676-8.
17. Jones I.T., Fazio V.W., Jagelman D.G.: The use of transanal rectal advancement flaps in the management of fistulas involving the anorectum. Dis. Colon. Rectum., 1987; 30: 919-23.
18. Watson S.J., Phillips R.K.S.: Non-inflammatory rectovaginal fistula. Br. J. Surg., 1995; 82: 1641-1643.
19. Tsang C.B.S., Madoff R.D., Wong W.D.: Anal sphincter integrity and function influences outcome in rectovaginal fistula repair. Dis. Colon. Rectum., 1998; 41: 1141-1146.
20. Swol-Bem J., Tietze M., Kienle K., Fuerst A.: Gracilis transposition to repair recurrent rectovaginal fistulas in Crohn´s disease. Techniques in Coloproctology 2003; 7, suppl 1, S-20.
21. Keighley M.R.B.: Intestinal fistulas. In: Surgery of the anus, rectum and colon. Keighley MRB and Williams NS (eds). Saunders Co Ltd. London 1993: 2013-2102.

