© Borgis - Anestezjologia Intensywna Terapia 1/2007, s. 6-10
*Radosław Owczuk1, Magdalena A. Wujtewicz1, Wioletta Sawicka1, Aleksandra Suszyńska-Mosiewicz1, Agnieszka Polak1, Jarosław Skokowski2, Maria Wujtewicz1
Wpływ desfluranu na odstęp QT i skorygowany odstęp QTc u chorych poddawanych chemioterapii antracyklinami
The influence of desflurane on QT and QTc intervals in patients undergoing chemotherapy with anthracyclines
1Klinika Anestezjologii i Intensywnej Terapii AM w Gdańsku
kierownik: prof. dr hab. n. med. M. Wujtewicz
2Klinika Chirurgii Onkologicznej AM w Gdańsku
kierownik: prof. dr hab. n. med. A. Kopacz
Summary
Background.Desflurane, like other newer halogenated agents, may significantly prolong the QT interval. Anthracycline therapy reduces repolarisation reserve and markedly prolongs the QT interval. Thus, anaesthesia with desflurane in patients undergoing chemotherapy may contribute to the development of life threatening proarrhythmia.
Methods. Forty women, scheduled for breast cancer surgery, were divided into two groups. Group A consisted of twenty women previously treated with anthracyclines, and group B consisted of twenty women who did not receive chemotherapy. Patients were premedicated with oral midazolam and induced with etomidate, vecuronium, and fentanyl. Anaesthesia was maintained with N2O:O2 (2:1) and 2.5-3 vol% desflurane. QT intervals, corrected QT intervals, heart rate, and arterial blood pressures were noted before anaesthesia, after tracheal intubation, at 3, 5, 15 and 30 min of desflurane anaesthesia, and during recovery.
Results. Prolongation of the QT interval, but not the corrected QT interval, was detected in both groups. The number of patients in group A, who had a QT interval prolonged over 450 msec at 3 and 5 minutes of anaesthesia, was significantly higher than in group B.
Conclusion. Patients receiving anthracyclines for breast cancer are at a higher risk of torsadogenic QT interval prolongation.

Odstęp QT krzywej EKG odpowiada czasowi depolaryzacji i repolaryzacji komór serca. Jego zmiany, głównie wydłużenie, mogą prowokować wystąpienie groźnych dla życia zaburzeń rytmu serca, częstoskurczu komorowego ( torsade de pointes lub twisting of the point) oraz migotania komór serca [1]. Wydłużenie odstępu QT może mieć charakter wrodzony (np. w zespole Romano-Warda) lub nabyty, który w codziennej praktyce jest częściej spotykany. Do wtórnego wydłużenia QT dochodzi pod wpływem leków antyarytmicznych (z grupy I i III wg klasyfikacji Vaughan´a i Williams´a), niektórych antybiotyków (fluorowane chinoliny, makrolidy), leków przeciwpsychotycznych i przeciwdepresyjnych, środków antyrefluksowych (cizapryd) i przeciwhistaminowych. Do innych przyczyn wydłużenia czasu repolaryzacji komór serca należą zaburzenia elektrolitowe (hipopotasemia, hipomagnezemia, hipokalcemia), zatrucia kokainą i tlenkiem węgla czy krwawienie podpajęczynówkowe [1, 2].
Środki stosowane podczas znieczulenia ogólnego w różny sposób wpływają na odstęp QT. Mogą go skracać (np. propofol), wydłużać (np. desfluran, sewofluran, izofluran, tiopental) lub pozostawać bez wpływu na ten parametr EKG (np. etomidat, fentanyl) [3, 4]. Desfluran powoduje wydłużenie skorygowanego odstępu QTc (corrected QT) u osób bez chorób układu sercowo-naczyniowego [3], brak jest natomiast doniesień na temat wpływu tego anestetyku na funkcję elektryczną serca u chorych, u których występują pierwotne lub wtórne zaburzenia okresu repolaryzacji komór. Wśród tych chorych jedną z liczniejszych grup stanowią leczeni antybiotykami antracyklinowymi z powodu choroby nowotworowej.
Antracykliny są chemioterapeutykami o bardzo dużej skuteczności przeciwnowotworowej, jednak kardiotoksyczność ogranicza w pewnym stopniu ich stosowanie [5]. Jednym z wykładników kardiotoksyczności poantracyklinowej jest wydłużenie odstępu QT/QTc, a jego nasilenie wiąże się z całkowitą dawką antracyklin podanych choremu [6]. Jest bardzo prawdopodobne, że synergizm działań dwóch lub więcej czynników powodujących wydłużanie odstępu QT, może skutkować większym ryzykiem wystąpienia groźnych arytmii komorowych.
Celem pracy była weryfikacja hipotezy badawczej, która zakłada, że u chorych poddawanych wcześniejszej chemioterapii przeciwnowotworowej z powodu raka sutka, znieczulenie ogólne z użyciem desfluranu powoduje nasilone wydłużenie odstępu QT i QTc, co może zwiększać ryzyko wystąpienia śródoperacyjnych zaburzeń rytmu serca.
Metodyka
Na przeprowadzenie badania uzyskano zgodę Niezależnej Komisji Bioetycznej ds. Badań Naukowych przy AM w Gdańsku. Do analizy włączono 40 kobiet w wieku 36-65 lat, leczonych operacyjnie z powodu raka sutka, które spełniały kryteria stanu fizycznego wg ASA I i II stopnia. Chore podzielono na dwie grupy: grupa A – 20 chorych, które przed operacją otrzymały wstępną chemioterapię, obejmującą w swoim schemacie podaż antracyklin, grupa B – 20 chorych, u których leczenie operacyjne było pierwszym elementem terapii raka sutka.
Z badań wyłączano chore przyjmujące leki antyarytmiczne z grupy I i III wg klasyfikacji Vaughan´a i Williams´a, chore po zawale mięśnia sercowego, z wrodzoną lub nabytą wadą serca, niedomogą krążenia, zapaleniem mięśnia sercowego w wywiadzie oraz przyjmujące leki, które wydłużają odstęp QT. Wszystkie chore przed operacją miały prawidłowe wartości elektrolitów we krwi, a w EKG nie stwierdzano istotnych zaburzeń rytmu serca czy przewodnictwa.
Postępowanie okołooperacyjne było ujednolicone dla wszystkich chorych. W premedykacji, na 1 h przed rozpoczęciem znieczulenia, podawano doustnie 0,1-0,2 mg kg-1 midazolamu. Po wstępnej preoksygenacji, indukcji znieczulenia dokonywano przy użyciu 0,2-0,25 mg kg-1 etomidatu, 1-2 mg kg-1 fentanylu oraz 0,1 mg kg-1 wekuronium. Po zaintubowaniu tchawicy prowadzono wentylację mechaniczną płuc przy użyciu mieszaniny N2O:O2 w stosunku 2:1 z dodatkiem desfluranu, utrzymując jego stężenie końcowo-wydechowe na poziomie 2,5-3%. Przepływ świeżych gazów wynosił 3 l min-1. W trakcie znieczulenia podawano fentanyl w dawkach frakcjonowanych (po 0,1 mg) oraz podtrzymujące dawki wekuronium. Monitorowano parametry wentylacji, SpO2, wdechowe i wydechowe stężenia O2, N2O i desfluranu oraz ciśnienie tętnicze krwi metodą nieinwazyjną. Pomiar QT i QTc był dokonywany automatycznie (opcja aparatu EKG Agilent Page Writer M1170A – Agilent Technologies, USA) i weryfikowany ręcznie zgodnie z zasadami przedstawionymi przez Malika i wsp. [7]. Odstęp QT mierzono z II odprowadzenia kończynowego, jego korekcji względem akcji serca dokonywano na podstawie wzoru Bazetta (QTc=QT RR-1/2), zaś ostateczny wynik podawano w ms. Pomiary wykonywano przed rozpoczęciem znieczulenia, po intubacji tchawicy, w 3., 5., 15., 30. min znieczulenia oraz po wybudzeniu i usunięciu rurki intubacyjnej. W tych samych punktach czasowych dokonywano rejestracji f, HR i MAP.
Opierając się na zaleceniach International Conference on Harmonisation of Technical Requirements for Registration of Pharmaceuticals for Human Use [8], za nieprawidłową przyjmowano wartość skorygowanego odstępu QT (QTc ) wyższą niż 450 ms.
Do statystycznego opracowania wyników wykorzystano pakiet Statistica PL wersja 7,1 (Statsoft, USA). Wyniki przedstawiono w zależności od charakteru danych i ich rozkładu w postaci x– i SD bądź M i zakresu wartości. Rozkład danych w skali interwałowej weryfikowano testem W Shapiro-Wilka, a homoscedastyczność – testem Levene´a. Do porównań międzygrupowych pojedynczych parametrów użyto testu t-Studenta dla zmiennych niezależnych. Do analizy zmian wartości parametrów w czasie używano testu analizy wariancji ANOVA i, jeśli było to uzasadnione, testu post-hoc Newmana-Keulsa. Do porównania zmiennych wyrażonych w skali nominalnej stosowano dokładny test Fisher´a. Za znamienną przyjmowano wartość p<0,05.
Wyniki
Średni wiek chorych był zbliżony w obu badanych grupach (49,3±6,2 lat w grupie A vs 52,8±9,3 lat w grupie B). Podobnie, nie odnotowano znamiennych różnic w zakresie masy ciała badanych chorych (72,6±13 kg vs 71,5±11 kg).
Wszystkie chore w grupie A poddawane były chemioterapii według schematu FAC, który obejmuje podaż 5-fluorouracylu, adriamycyny i cyklofosfamidu. Liczba cykli chemoterapii, którym poddano pacjentki wynosiła od 3 do 6, skumulowana dawka adriamycyny wahała się od 150 do 300 mg m-2 powierzchni ciała. Mediana dystansu czasowego pomiędzy podaniem ostatniej dawki antracykliny a znieczuleniem wynosiła 30 dni (zakres 21-40 dni).
Odstęp QT ulegał znamiennemu wydłużeniu pod wpływem znieczulenia zarówno w grupie A jak i w grupie B (ryc. 1 i 2). W grupie A, po wyprowadzeniu ze znieczulenia, obserwowano znaczące zmniejszenie czasu trwania repolaryzacji komór serca. W żadnej z grup skorygowany częstością akcji serca odstęp QT nie uległ zmianom w czasie. W odniesieniu do jednego i drugiego parametru nie obserwowano istotnych różnic pomiędzy wyodrębnionymi grupami chorych w tych samych punktach czasowych. Dotyczyło to również pomiarów dokonanych przed rozpoczęciem znieczulenia. Chore poddawane kardiotoksycznej chemioterapii nie miały więc dłuższego odstępu QT i QTc w porównaniu do chorych, które takiej terapii nie przechodziły.
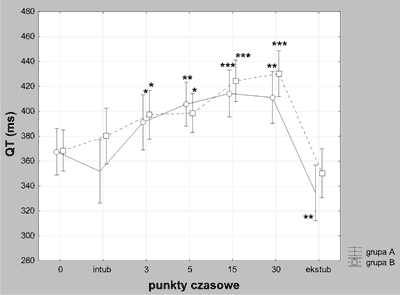
Ryc. 1. Zmiany wartości odstępu QT w poszczególnych grupach chorych (xxx– i 95% przedziały ufności średnich); *p<0,05, **p<0,005, ***p<0,0005 w porównaniu do wartości wyjściowej.
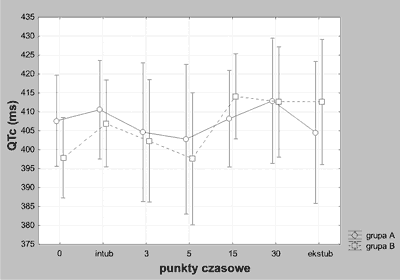
Ryc. 2. Zmiany wartości odstępu QTc w poszczególnych grupach chorych (x– i 95% przedziały ufności średnich).
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Khan IA: Clinical and therapeutic aspects of congenital and acquired long QT syndrome. Am J Med 2002; 112: 58-66.
2. Haverkamp W, Breithardt G, Camm AJ, Janse MJ, Rosen MR, Antzelevitch C, Escande D, Franz M, Malik M, Moss A, Shah R: The potential for QT prolongation and proarrhythmia by non-antiarrhythmic drugs: clinical and regulatory implications. Report on a Policy Conference of the European Society of Cardiology. Eur Heart J 2000; 21: 1216-1231.
3. Owczuk R, Wujtewicz MA, Sawicka W, Lasek J, Wujtewicz M: The influence of desflurane on QTc interval. Anesth Analg 2005; 101: 419-422.
4. Booker PD, Whyte SD, Ladusans EJ:Long QT syndrome and anesthesia. Br J Anaesth 2003; 90: 349-366.
5. Jensen BV: Cardiotoxic consequences of anthracycline-containing therapy in patients with breast cancer. Semin Oncol 2006; 33 (Suppl. 8): S15-S21.
6. Nousiainen T, Vanninen E, Rantala A, Jantunen E, Hartikainen J:QT dispersion and late potentials during doxorubicin therapy for non-Hodgkin´s lymphoma. J Intern Med 1999; 245: 359-364.
7. Malik M, Batchvarow VN: Measurement, interpretation and clinical potential of QT dispersion. J Am Coll Cardiol 2000; 36: 1749-1766.
8. International Conference on Harmonisation of Technical Requirements for Registration of Pharmaceuticals for Human Use: E14: The clinical evaluation of QT/QTc interval prolongation and proarrhytmhic potential for non-antiarrhythmic drugs. www.ich.org
9. Ebert TJ, Muzi M: Sympathetic hyperactivity during desflurane anesthesia in healthy volunteers: a comparison with isoflurane. Anesthesiology 1993; 79: 444-453.
10. Youssef G, Links M: The prevention and management of cardiovascular complications of chemotherapy in patients with cancer. Am J Cardiovasc Drugs 2005; 5: 233-243.
11. Wiseley NA, Shipton EA: Long QT syndrome and anaesthesia. Eur J Anaesthesiol 2002; 19: 853-859.
12. Owczuk R, Wujtewicz MA, Sawicka W, Wujtewicz M, Świerblewski M: Is prolongation of the QTc interval during isoflurane anaesthesia more prominent in women pretreated with anthracyclines for breast cancer? Br J Anaesth 2004; 92: 658-661.


