© Borgis - Nowa Stomatologia 3/2004, s. 114-116
Jerzy Reymond1, Maciej Podsiadło1, Eliza Burska2, Maciej Michalak3, Małgorzata Linda1
Stwardniające zapalenie kości żuchwy typu Garré – opis przypadku
Garre´s sclerosing osteomyelitis of a mandible – a case report
1z Oddziału Chirurgii Szczękowo-Twarzowej Radomskiego Szpitala Specjalistycznego w Radomiu
Kierownik Oddziału: dr n. med. J. Reymond
2z Zakładu Patomorfologii Radomskiego Szpitala Specjalistycznego w Radomiu
Kierownik Zakładu: lek. med. Eliza Burska
3z Zakładu Diagnostyki Obrazowej – Pracownia Tomografii Komputerowej Radomskiego Szpitala Specjalistycznego w Radomiu
Kierownik Zakładu: dr n. med. Maciej Michalak

Przewlekłe bakteryjne zapalenie kości szczęk jest schorzeniem długotrwałym i uciążliwym. Ze względu na uporczywość przebiegu i okresowe zaostrzenia określa się je jako chorobę całego życia, a mnogość postaci klinicznych może powodować trudności diagnostyczne i lecznicze (1, 2).
Jedną z opisywanych w piśmiennictwie postaci przewlekłego zapalenia kości jest stwardniające zapalenie kości. Opisał je po raz pierwszy Garré w r. 1893. Jest to rzadka jednostka chorobowa, a piśmiennictwo poświęcone temu schorzeniu bardzo skąpe. Garré opisał to zapalenie jako przewlekłą chorobę o łagodnym przebiegu, charakteryzującą się rozlanym pogrubieniem i zagęszczeniem kości, bez tworzenia ropnej wydzieliny i przetok. Występuje ona najczęściej u dzieci i młodzieży. Obejmuje zazwyczaj trzony kości długich, głównie promieniowej i piszczelowej, a także trzony kręgów. W regionie szyjno-twarzowym dotyczy przede wszystkim kości żuchwy. Jej przyczyną jest łagodna infekcja zębopochodna, wywoływana zwykle przez mało złośliwe drobnoustroje (prawdopodobnie gronkowce) w organizmie o stosunkowo dużej odporności. Początek choroby jest często niedostrzegalny, a objawy kliniczne są nieznaczne lub prawie nieuchwytne. Chorzy podają łagodne bóle okolicy zajętej kości nasilające się w nocy. Niekiedy objawem jest powiększający się twardy guz, ściśle spojony z kością, nie dający większych dolegliwości (3, 4, 5, 6, 7, 8, 9, 10, 11, 12).
W obrazie rentgenowskim stwierdza się miejscowe pogrubienie i zagęszczenie kości. Stwardnienie może zamykać kanał szpikowy lub tworzyć wrzecionowate nawarstwienia na obwodzie kości. W zależności od tego czy proces zapalny jest zlokalizowany w warstwie korowej czy we wnętrzu kości, rozróżnia się dwie postacie stwardniającego zapalenia: korową i wewnątrzszpikową. W postaci korowej zapalenia następuje znaczne pogrubienie warstwy korowej bez zmiany światła kanału szpikowego. W drugiej postaci sklerotyzacja dotyczy tylko kanału szpikowego, który ulega zamknięciu, a warstwa korowa pozostaje najczęściej niezmieniona (7).
Pojawianie się nietypowych postaci zapalenia kości związane jest z częstym stosowaniem antybiotyków. Niepełne zahamowanie wzrostu bakterii w wyniku małych stężeń leku we krwi prowadzi do zamaskowania obrazu choroby. W kości uzyskują przewagę procesy naprawcze nad procesami destrukcyjnymi. Prowadzi to do nietypowego przebiegu zapalenia kości, podobnej z opisanym przez Garré stwardniającym zapaleniem kości, które klinicznie manifestuje się zmianami guzowatymi powodującymi asymetrię twarzy (10).
OPIS PRZYPADKU
Pacjent M.K., lat 14, płci męskiej, nr historii choroby (338/10275) zgłosił się w sierpniu 2003 r. do Poradni z powodu utrzymującej się prawostronnej asymetrii twarzy (ryc. 1). Podczas badania zewnątrzustnego stwierdzono asymetrię twarzy spowodowaną uwypukleniem tkanek miękkich dolnej części policzka prawego. Badaniem palpacyjnym stwierdzono wyczuwalne, ograniczone, guzowate zgrubienie trzonu żuchwy wielkości śliwki. Wewnątrzustnie widoczny był ząb 46 zniszczony próchnicą z miazgą w stanie zgorzelinowego rozpadu, ząb 45 z ubytkiem próchnicowym oraz rozdęcie wyrostka zębodołowego trzonu żuchwy w okolicy 46. W wywiadzie pacjent podawał przebyte kilkukrotnie stany zapalne okolicy kąta żuchwy po stronie prawej, ból nasilający się w nocy i stany podgorączkowe. W dotychczasowym leczeniu stosowano kilkakrotnie antybiotykoterapię.
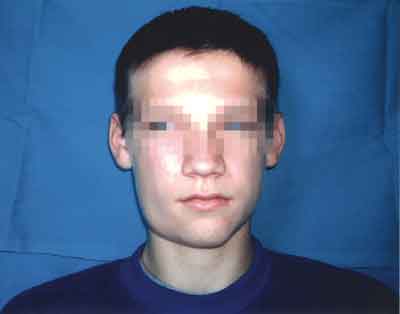
Ryc. 1. Chory K.M. lat 14 – prawostronna asymetria twarzy.
Wykonano ekstrakcję przyczynowego zęba 46 oraz skierowano do Poradni Stomatologii Zachowawczej w celu leczenia endodontycznego zęba 45. Jednocześnie stosowano leczenie farmakologiczne: Dalacin 3 x 300 mg., Metronidazol 3 x 0,25. Chory zgłaszał się do okresowych badań kontrolnych na których stwierdzono dalsze powiększanie asymetrii twarzy oraz guzowate zgrubienie trzonu żuchwy po stronie prawej.
W październiku 2003 r. podjęto decyzję o hospitalizacji chorego w Oddziale celem diagnostyki i dalszego leczenia. Wykonano badania podstawowe, w których stwierdzono podwyższenie poziomu fosfatazy zasadowej oraz kwasowej, zwiększenie OB. Zlecono zdjęcie rentgenowskie boczne skośne trzonu żuchwy, a następnie badanie KT, które wykonano za pomocą dwurzędowego spiralnego tomografu komputerowego Emotion Duo (Siemens) w płaszczyźnie osiowej w fazach przed i po podaniu dożylnym jodowego środka cieniującego w ilości 1,0 ml/kg m.c. Warstwy badania miały grubość 3 mm, współczynnik rekonstrukcji 1,5 mm. Wykorzystano algorytmy badania typowe dla obrazowania tkanek miękkich oraz kości. Obróbka wtórna obejmowała: rekonstrukcje dwuwymiarowe (MPR), oraz rekonstrukcje 3D (VR,SSD) (ryc. 2).
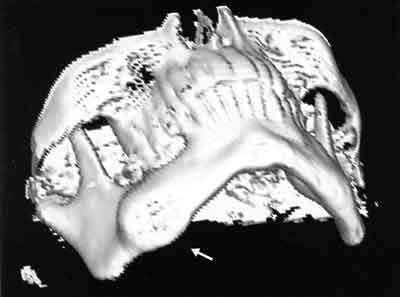
Ryc. 2. Rekonstrukcja (w trój-wymiarze) 3D SSD, widoczne guzowate pogrubienie trzonu żuchwy po stronie prawej.
W badaniu stwierdzono dobrze odgraniczony guz obejmujący dolny brzeg trzonu żuchwy po stronie prawej o wymiarach: 32 mm x 20 mm. Guz miał wysycenie tkanki kostnej z drobnymi ogniskami tkanki miękkiej w części centralnej (ryc. 3). Nie powodował uchwytnej destrukcji kostnej oraz odczynów okostnowych. Nie wykazywał też cech naciekania tkanek miękkich. Nie uwidoczniono wzmocnienia pokontrastowego tkanek guza.
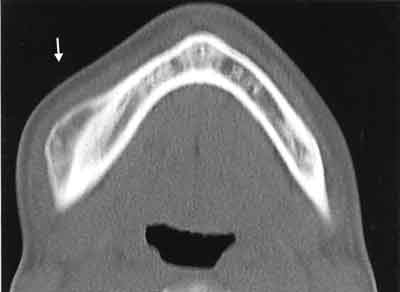
Ryc. 3. Skan osiowy, wyraźne wysycenie tkanki guza na obwodzie.
Podjęto decyzję o leczeniu chirurgicznym. W znieczuleniu ogólnym z cięcia w okolicy podżuchwowej prawej po rozwarstwieniu tkanek miękkich dotarto do masy guza (ryc. 4). Za pomocą dłuta odcięto guz od makroskopowo zdrowej kości i po wygładzeniu brzegów rany kostnej i wprowadzeniu drenu, zszyto warstwowo tkanki miękkie. Pobrany materiał kostny przesłano do badania histopatologicznego (ryc. 5 – strona kolorowa między stronami 116-117). W okresie pooperacyjnym nie obserwowano powikłań w gojeniu rany. Stosowano leczenie farmakologiczne: Augmentin 2 x 1, 2, Cyklonamina 3 x 1 amp, Dexaven 2 x 4 mg, Pyralginum 2 x amp. Po 7 dniach pobytu w Oddziale zdjęto szwy i wypisano pacjenta do domu z zaleceniem cotygodniowych badań w Poradni.
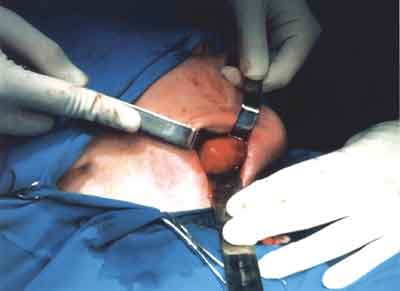
Ryc. 4. Guz żuchwy – zdjęcie śródoperacyjne.
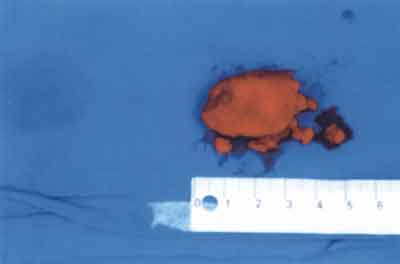
Ryc. 5. Usunięte tkanki guza.
Otrzymano wynik badania histopatologicznego (nr 661484). W nadesłanym materiale liczne ropnie w większości otoczone grubą włóknistą torebką, leżące w obrębie proliferującej tkanki włóknistej oraz beleczek kostnych. W obrębie tkanki włóknistej stwierdza się przewlekłe zaostrzone nacieki zapalne z obecnością komórek typu osteoklasta oraz nadżeranie powierzchni beleczek kostnych. Ponadto ogniska tworzenia się kości. Obraz przemawia za osteomyelitis z wtórnym włóknieniem nowej kości.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Bielawski J., i wsp.: Wskazania do leczenia operacyjnego w przewlekłym zapaleniu kości. Pol Przeg Chir., XL, 1968, 8, 863-868. 2.Łangowska-Adamczyk H., i wsp.: Kliniczna, radiologiczna i scyntygraficzna ocena przewlekłego zapalenia kości szczęk. Czas Stomat., 1998, LI, 1, 41-46. 3.Belli E., et al.: Screlosing osteomyelitis of Garre periostitis ossificans. J. Craniofacial Sur. 2002, Nov.,13(6), 765-8. 4.Eswar N.: Garre´s osteomyelitis- a case report. J. Indian Soc. Ped. Prev. Dent. 2001, Dec., 19(4),157-9. 5.Jacobson H.L., et al.: Proliferative periostitis of Garré. Report of a case. Oral Surg. Oral Med. Oral Pathol. Oral Radiol. Endod. 2002, Jul., 94(1), 111-4. 6.Kopyść Z.: Kompedium Zespołów i Rzadkich Chorób Dziecięcych, PZWL Wa-wa.,1984, Wyd. II, 225-226. 7.Larheim Ta., et al.: Periostitis ossificans of the mandible. The value of computed tomography. Dentomaxillofacial Radiol., 1993, May, 22 (2), 93-6. 8.Oulis C., et al.: Garre´s osteomyelitis of an unusual origin in a 8-year-old child. A case report. Int. J. Paediatr. Dent. 2000, Sep., 10(3), 240-4. 9.Stanley L., Robbins M.P.: Textbook of pathology with clinical applications. W.B. Sannders Company 1957, 1217. 10.Wytwicki T., i wsp.: Stwardniające zapalenie kości typu Garre. Pol. Tyg. Lek., 1971, 26, 215. 11.Van den Bossche L.H., et al.: Periodontal infection leading to periostitis ossificans (Garre´s osteomyelitis) of the mandible. Report of a case. J. Periodontol. 1993, Jan., 64(1), 60-2. 12.VanDoorne I., et al.: Periostitis ossificans. Acta Stomatolog Belgica,1995 Sep., 92(3):131-6. 13.Calvacanti M.G.P., et al.: Evaluation of an ossifying fibroma using three-dimensional computed tomography. Dentomaxillofac Radiol. 2001, 30, 342-345. 14.Cathelin A., et al.: Osteite pseudo-tumorale de la mandibule chez l´enfant. Rev Stomat. Chir. Maxilofac., 1994, Vol. 95, 2.





