© Borgis - Nowa Stomatologia 3/2004, s. 117-120
Maciej Siedlecki, Małgorzata Niesłuchowska
Wpływ ruchomych uzupełnień protetycznych na bezzębny wyrostek zębodołowy w łuku przeciwstawnym
The influence of removable dentures on edentulous alveolar ridge in opposite arch
z Katedry Protetyki Stomatologicznej IS AM w Warszawie
Kierownik Katedry: prof. dr hab. E. Mierzwińska-Nastalska

WSTĘP
Wśród osób zgłaszających się w celu wykonania nowych uzupełnień protetycznych znaczącą grupę stanowią pacjenci, u których stwierdza się stomatopatie protetyczne o charakterze przerostowym. Zmiany te można zakwalifikować do trzech grup. Do pierwszej należy zaliczyć fałdy włókniste obliterujące przedsionek lub dno jamy ustnej (ryc. 1), do drugiej wiotką, przesuwalną i przerosłą błonę śluzową wyrostka zębodołowego (ryc. 2). Z obserwacji autorów pracy wynika, że przerosty błony śluzowej i podścieliska łącznotkankowego mają charakter substytucyjny i w znaczącej większości przypadków wiążą się ze zniszczeniem tkanki kostnej w dotkniętej zmianami okolicy. Odrębną grupę stanowią pacjenci, u których wykonano zbyt duże odciążenie protezy płytowej górnej. Stworzenie „komory ssącej” zawsze wywołuje kompensacyjny przerost błony śluzowej z jednoczesnym zniszczeniem kości podniebienia (ryc. 3).
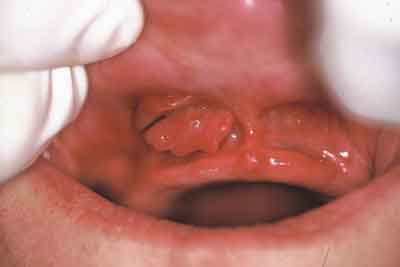
Ryc. 1. Zdjęcie wewnątrzustne – dwupiętrowy fałd włóknisty obliterujący sklepienie przedsionka jamy ustnej.
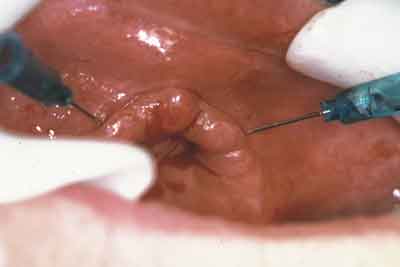
Ryc. 2. Zdjęcie wewnątrzustne, śródoperacyjne – zniszczenie kości wyrostka zębodołowego w szczęce z substytucyjnym przerostem błony śluzowej.
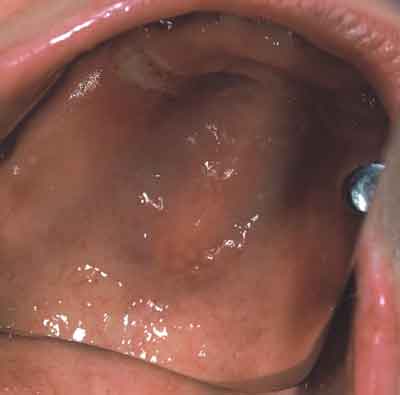
Ryc. 3. Zdjęcie wewnątrzustne – przerost błony śluzowej podniebienia w miejscu odpowiadającym komorze ssącej w protezie częściowej górnej.
W dostępnym piśmiennictwie (1, 2, 3) za przyczyny przerostowych stomatopatii protetycznych uznaje się ostre, nieprawidłowo ukształtowane pobrzeża protez ruchomych (ryc. 4), zbyt długie użytkowanie niedostosowanych uzupełnień w zmieniających się warunkach podłoża oraz błędy w planowaniu odciążeń i uszczelnień. Mimo rażących zaniedbań pacjentów w zakresie kontroli po zakończeniu leczenia i jatrogennego działania nieprawidłowo zaplanowanych uzupełnień ruchomych, zmiany przerostowe o charakterze stomatopatii rozpoznaje się zazwyczaj miejscowo, w większości przypadków jednostronnie. Fakt ten skłonił autorów do analizy przyczyn destrukcji pola protetycznego, a także poszukiwania sposobów profilaktyki. W każdym z prezentowanych przypadków przeprowadzono przedprotetyczne przygotowanie i korekty podłoża, które powinny być niezbędnym warunkiem rozpoczęcia leczenia, a ich zaniechanie znacznie ogranicza możliwości rehabilitacji narządu żucia (4, 5, 6, 7, 8, 9).

Ryc. 4. Zdjęcie wewnątrzustne – złamana proteza częściowa górna i fałd włóknisty w okolicy złamania.
CEL PRACY
Celem pracy było zbadanie, zweryfikowanie i określenie przyczyn destrukcji podłoża protetycznego, zarówno kostnego, jak i śluzówkowego, w przebiegu stomatopatii przerostowych. Ponadto założeniem pracy było przedstawienie przykładów optymalnego planowania leczenia, zapewniającego możliwie największą ochronę tkanek układu stomatognatycznego w grupie pacjentów z rozległymi brakami uzębienia.
MATERIAŁ I METODA
Badaniami objęto grupę 54 pacjentów z rozpoznaną stomatopatią protetyczną o charakterze przerostowym, zgłaszających się do Katedry Protetyki Stomatologicznej IS AM w Warszawie w celu wykonania nowych uzupełnień protetycznych. Wśród badanych osób było 50 kobiet i 4 mężczyzn w wieku od 42 do 81 lat. W tej grupie przeprowadzono badania podmiotowe zgodnie z ankietą-kwestionariuszem oraz badania przedmiotowe. W ankiecie brano pod uwagę ogólny stan zdrowia, przebyte i trwające choroby, przyjmowane leki, a także przyczyny utraty zębów, okres trwania bezzębia, przebieg dotychczasowej rehabilitacji protetycznej i czas użytkowania protez. W ocenie statusu zębowego i zachowanych stref podparcia stosowano klasyfikację Eichnera (2).
Na podstawie badań klinicznych, radiologicznych i analizy modeli diagnostycznych dokonano oceny stanu podłoża protetycznego i odnotowano zaobserwowane zmiany patologiczne w obrębie podłoża śluzówkowego i kostnego. Ustalano potrzeby w zakresie interdyscyplinarnego leczenia przygotowawczego oraz niezbędnych korekt podłoża. Po ich zaplanowaniu zapoznawano pacjenta z proponowanymi zabiegami, wskazaniami do ich wykonania oraz spodziewanymi efektami terapeutycznymi.
WYNIKI
W analizie zdjęć pantomograficznych i modeli diagnostycznych stwierdzono nierówny przebieg grzbietu wyrostka zębodołowego z jego zwiększonym zniszczeniem w okolicy odpowiadającej zachowanym zębom przeciwstawnym. W badanej grupie destrukcja podłoża kostnego dotyczyła w większości przypadków szczęki (tab. 1).
Tabela 1. Wyniki badań radiologicznych.
| Zniszczenie podłoża kostnego | Liczba pacjentów (%) |
| W szczęce | 68 |
| W żuchwie | 16 |
W tabeli 2 zestawiono częstość występowania poszczególnych typów podłoża protetycznego w grupie badanej, w klasyfikacji wg Supple. U większości pacjentów, bo aż u 66,8%, stwierdzono podłoże zanikłe o bardzo zróżnicowanej miejscowo podatności tkanek. W tej podgrupie nierównomierne zaniki tkanek prowadziły do zmian w okluzji i artykulacji, a co za tym idzie osłabienia retencji uzupełnień. W grupie badanej stwierdzono aż w 20,3% przypadków obecność podłoża zanikłego twardego. Występująca wówczas cienka błona śluzowa i atrofia gruczołów śluzowych prowadząca do suchości jamy ustnej była przyczyną słabego utrzymania, niejednokrotnie prawidłowo wykonanych protez. W tych warunkach stały, nierównomierny nacisk na podłoże prowadził do rozległych zaników kości wyrostka zębodołowego. Jedynie w 1,8% przypadków przerostowe stomatopatie protetyczne rozpoznano na podłożu idealnym w klasyfikacji Supple.
Tabela 2. Typ podłoża wg Supple w grupie badanej (%).
| Typ podłoża | Liczba pacjentów (%) |
| I | 1,8 |
| II | 20,3 |
| III | 11,1 |
| IV | 66,8 |
W ocenie czasu użytkowania protez ruchomych wykazano, że jedynie 5,5% pacjentów korzystało z uzupełnień krócej niż przez 5 lat. Zdecydowanie większe grupy użytkowały protezy przez więcej niż 5 i więcej niż 10 lat, kolejno 48,1% oraz 46,4% (tab. 3).
Tabela 3. Okres użytkowania protez.
| Okres użytkowania protez w latach | Liczba pacjentów (%) |
| < 5 | 5,5 |
| 5-10 | 48,1 |
| > 10 | 46,4 |
Tabela 4 obrazuje charakter przerostów błony śluzowej w grupie badanej. Do najczęściej spotykanej, bo występującej w 72,2% patologii zaliczono fałdy włókniste obliterujące przedsionek jamy ustnej.
Tabela 4. Charakter badanych przerostów błony śluzowej.
| Przerost błony śluzowej | Liczba pacjentów (%) |
| Fałdy włókniste | 72,2 |
| Grzebień koguci | 22,2 |
| Przerost odciążonej bł. śluzowej | 5,6 |
W badanej grupie u prawie wszystkich pacjentów (94,4%) stwierdzono brak stref podparcia i zakwalifikowano ich do grupy C1, C2 i C3 w klasyfikacji Eichnera. U pozostałych 3,6% podparcie stanowiły zęby niepełnowartościowe, o znacznej ruchomości lub/i patologicznym starciu (ryc. 5, tab. 5).
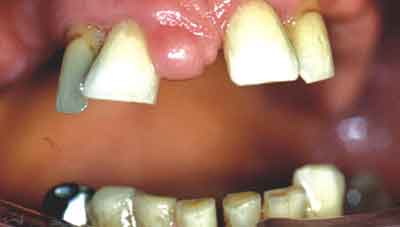
Ryc. 5. Zdjęcie wewnątrzustne – ruchome siekacze w szczęce, przerost błony śluzowej w okolicy kości przysiecznej.
Tabela 5. Stosunki zwarciowe w grupie badanej.
| Stosunki zwarciowe w grupie badanej | Liczba pacjentów (%) |
| Brak stref podparcia | 94,4 | 98 |
| Niepełnowartościowe strefy podparcia | 3,6 |
We wszystkich przypadkach z rozpoznaniem fałdów włóknistych i/lub grzebienia koguciego stwierdzono występowanie przerostów błony śluzowej w miejscu odpowiadającym zachowanemu lub istniejącemu do niedawna uzębieniu własnemu w łuku przeciwstawnym (ryc. 6). Ponad połowa pacjentów (54%) w grupie badanej użytkowała jedynie protezę ruchomą górną przy zachowanym uzębieniu naturalnym w odcinku przednim w żuchwie.
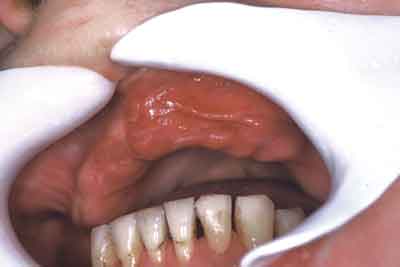
Ryc. 6. Zdjęcie wewnątrzustne – fałdy włókniste w bezzębnej szczęce, w miejscu zwiększonego nacisku przez zęby przeciwstawne.
Poniżej przedstawiono wybrane przypadki pacjentów, u których nadrzędnym celem w planowaniu leczenia protetycznego była ochrona tkanek podłoża.
PRZYPADEK I
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Spiechowicz E., i wsp.: Ocena niektórych wyników miejscowych i ogólnych pacjentów geriatrycznych w aspekcie profilaktyki stomatopatii protetycznych. Prot. Stom., 1995, XLV, 18-16. 2.Spiechowicz E.: Protetyka stomatologiczna. PZWL Warszawa 1992. 3.Spiechowicz E.: Stomatopatie protetyczne, PZWL Warszawa 1994. 4.Jacopino A.M., Wathen W.F.: Geriatric prosthodontics: overview. I pretreatment considerations. Quint. Int., 1993, 24, 259-266. 5.Jacopino A.M., Wathen W.F.: Geriatric prosthodontics: an overview: II. treatment considerations. Quint. Int., 1993, 24, 5, 353-361. 6.Knychalska-Karwan Z.: Zagadnienia stomatologii geriatrycznej. Mag. Stom., 2000, 12, 10-12. 7.Lagaya-Estrada M.C.: Preprosthetic surgery for general practitioners. J. Phillip. Dent. Assoc. 8.Lynde T.A., et al.: Preparation of denture bearing area - an essential component of successful complete denture treatment. Quint. Int., 1995, 26, 10, 689-95. 9.Chauncey H.: Clinical geriatric dentistry, biomedical and psychological aspects. A.D.A Chicago 1991, 15-17, 56, 96, 158. 10.Giddon D.B., Hittelman E.: Psychological aspects of prosthodonic treatment for geriatric patients. J. Prosthet. Dent., 1980, 43, 374-379. 11.Bereznowski Z., i wsp.: Ocena stanu uzębienia i użytkowanych uzupełnień protetycznych oraz potrzeb leczenia protetycznego ludzi w wieku starszym. Prot. Stom., 2001, LI, 4, 191-196. 12.Berg E.: The influence of some anamnestic, demographic and clinical variables on patients acceptance of new complete dentures. Acta Odontal. Scand., 1984, 42, 119-127. 13.Majewski S.: Wprowadzenie do klinicznej i laboratoryjnej protetyki stomatologicznej. Kraków 1991. 14.Stendera P., i wsp.: Kliniczna ocena wskazań do przygotowania bezzębnej jamy ustnej do protezowania. Prot. Stom., 1995, 45(3), 130-135. 15. Sailer H.F.: Pathogenese und Terapie des Schlotterkammes und das Lappenfibroms im Oberkiefer. Dtsch. Zahnarztl. Z., 1982, 37, 11. 16.Caldwell A.: Consensus Report Int. Journal of Oral and Maxillofacial Surgery 2000, 29(3), 159-162. 17.Gołębiewska M.: Wpływ użytkowania protez całkowitych na tkanki podłoża jamy ustnej. Prot. Stom., 1999, XLVIX, 1, 19-23. 18.Costello B.J., et al.: Preprosthetic surgery for edentulous patients Dent. Clin. North Am., 1996, 40(1), 19-38. 19.Drobek W.: Nowoczesne techniki i materiały stosowane w chirurgii przedprotetycznej Mag. Stom., 2000, 5, 50-55. 20.Engelmeier R.: Protetyczne "kłopoty" występujące po chirurgicznym przygotowaniu do protezowania. Quintessence 1993, 1(3), 147. 21.Knak G., Schneider H.H.: Zapotrzebowanie na leczenie protetyczne i opiekę stomatologiczną dla osób starszych. Mag. Stom., 1980, XXXIII, 8, 739-741.






