© Borgis - Anestezjologia Intensywna Terapia 1/2005, s. 28-31
Grażyna Szirer1, Janusz Bursa1, Jacek Karpe2, Wojciech Skrzypiec3
Jatrogenna perforacja tchawicy leczona zachowawczo – opis przypadku
Iatrogenic rupture of the trachea in a 9-year-old boy. Case report
1 Klinika Intensywnej Terapii Dziecięcej w Zabrzu II Katedry Pediatrii Śl.AM w Katowicach
kierownik: dr hab. n. med. J. Bursa
2 Katedra i Klinika Anestezjologii i Intensywnej Terapii w Zabrzu, Śl.AM w Katowicach
kierownik: prof. dr hab. n. med. P. Knapik
3 Katedra i Klinika Chirurgii Wad Rozwojowych Dzieci i Traumatologii Śl.AM w Katowicach
kierownik: prof. dr hab. n. med. J. Dzielicki
Summary
Background. Perforation of the trachea is a rare, but serious complication of endotracheal intubation, usually requiring emergency endoscopy and/or surgery. We present a case of iatrogenic tracheal perforation, which was managed without major surgical intervention. Case report. A 9 year-old-boy was scheduled for tonsillectomy under general endotracheal anaesthesia. The surgery lasted 5 minutes, after which the crying and struggling boy was extubated and transferred to the recovery area. A few minutes later we observed rapidly progressing subcutaneous emphysema and respiratory distress. The boy became cyanotic (SaO2 40%), and his heart rate decreased to 40 bpm. He was re-intubated with a small-bore endotracheal tube and transferred to the PICU. On admission, he had extensive subcutaneous emphysema of the head, neck, chest and hands; bilateral pneumothoraces; and pneumomediastinum. An X-ray showed the tip of the tube to be just above the carina. Thoracic and subcutaneous drains were inserted the endotracheal tube was withdrawn 2 cm cephalad and the cuff was emptied. The boy´s general condition rapidly improved. Bronchoscopy, performed after 7 days of conservative treatment, revealed a partially healed 2 cm tear in the tracheal wall, located 1 cm above the carina. The child was extubated 10 days after the accident and subsequently discharged home in a satisfactory condition. Discussion. Iatrogenic tracheal perforation may occur without obvious cause. In the described case, tracheal perforation probably occurred during manipulation of the patient´s head during surgery and was enlarged when the boy was struggling during the immediate postoperative period. A suitable response to initial resuscitation allowed for a rapid recovery without surgical intervention. We conclude that every case of damage to the tracheobronchial tree should be approached individually. Surgical intervention should be avoided where possible.

Intubacja tchawicy jest zabiegiem obarczonym możliwością wystąpienia wielu powikłań. Do najczęstszych należy uszkodzenie chrząstek nalewkowatych, strun głosowych, błony śluzowej gardła, krtani, tchawicy, oskrzeli [1, 2, 3]. Powikłania te częściej zdarzają się podczas tzw. trudnych intubacji oraz w przypadkach nagłych, przy niestabilnym lub ciężkim stanie klinicznym pacjenta. Jednym z rzadszych lecz groźnych powikłań jest perforacja tchawicy. Jatrogenne uszkodzenia tchawicy zlokalizowane są głównie w jej części błoniastej. Mogą to być niewielkie, niespełna jednocentymetrowe pęknięcia lub też rozdarcia przebiegające na większym odcinku, czasami obejmujące swoim zasięgiem całą długość tchawicy [2, 4].
Typowymi klinicznymi objawami perforacji tchawicy są: rozedma podskórna, odma śródpiersiowa, odma opłucnowa, niewydolność oddechowa i krwawienie z drzewa oskrzelowego. Obecność przedziurawienia tchawicy potwierdza się tracheobronchoskopią. Leczenie w większości przypadków (95%) polega na chirurgicznym zaopatrzeniu rany. Tylko niewielkie perforacje przebiegające z łagodnymi objawami klinicznymi mogą być leczone zachowawczo. Leczenie to polega na stosowaniu antybiotyków i przemieszczeniu rurki intubacyjnej na taką głębokość aby mankiet uszczelniający znajdował się dystalnie od miejsca perforacji [2, 5, 6]. Śmiertelność, niezależnie od rozległości uszkodzenia tchawicy jest wysoka. Według różnych autorów waha się od 13-42% [2, 3, 5, 7].
OPIS PRZYPADKU
Chłopiec 9-letni, sporadycznie chorujący na infekcje górnych dróg oddechowych został zakwalifikowany do zabiegu usunięcia migdałka gardłowego z powodu trudności z oddychaniem w czasie snu. Do zabiegu dziecko było zaintubowane przez doświadczonego anestezjologa rurką należną dla wieku. Intubacja przebiegała gładko. Zabieg usuwania migdałka trwał około 5 minut. Dziecko ekstubowano i przewieziono na salę chorych. W tym czasie chłopiec był bardzo niespokojny, krzyczał i skarżył się na silny ból gardła i szyi. Po kilku minutach zaobserwowano szybkie narastanie odmy podskórnej i niewydolności krążeniowo-oddechowej. Wkrótce doszło do bradykardii (40/min) i spadku saturacji do wartości nieoznaczalnych. Przed transportem do Kliniki Intensywnej Terapii dziecko ponownie zaintubowano, tym razem z dużymi trudnościami. Ze względu na znaczne zwężenie światła tchawicy użyto w tym celu rurki z mankietem uszczelniającym o średnicy mniejszej od należnej (4,5 vs 6,0). Po zabezpieczeniu drożności dróg oddechowych oraz zastosowaniu oddechu zastępczego z użyciem 100% tlenu uzyskano powrót saturacji do 92% i ustąpienie bradykardii.
Przy przyjęciu do tutejszego oddziału stan dziecka był bardzo ciężki. Stwierdzano olbrzymią rozedmę podskórną obejmującą swoim zasięgiem głowę, tułów, kończyny aż do dystalnych części palców (ryc. 1). Wentylacja płuc była utrudniona a układ krążenia niewydolny, tętno przyspieszone ok. 140/min, ciśnienie tętnicze krwi 80/20 mm Hg (10,64/2,66 kPa). Osłuchiwanie klatki piersiowej wykazało ściszenie szmerów rozprężenia po stronie lewej. Zdjęcie radiologiczne klatki piersiowej wykazało obecność odmy śródpiersiowej i obustronnej odmy opłucnowej z całkowitą niedodmą płuca lewego (ryc. 2). Koniec rurki intubacyjnej znajdował się na wysokości Th4 , około 1 cm nad rozdwojeniem tchawicy. W oddziale, poza oddechem zastępczym oraz farmakoterapią (dopamina, dobutamina, morfina, midazolam) w tym cefotaksym (Tarcefoksym, Polfa Tarchomin PL) częściowo odbarczono rozedmę podskórną wykonując mnogie nakłucia skóry (ryc. 3) oraz założono dreny do obu jam opłucnowych. W związku z niskim umiejscowieniem końca rurki intubacyjnej usunięto powietrze z mankietu uszczelniającego i podciągnięto rurkę około 2 cm do góry. Uzyskano znaczącą poprawę stanu ogólnego dziecka. Kontrolne zdjęcia RTG klatki piersiowej w drugiej godzinie od przyjęcia nie wykazały dopełniania się odmy. Nie obserwowano również wycieku powietrza z opłucnych. W związku z takim obrazem klinicznym odstąpiono od wykonania bronchoskopii w trybie pilnym i zakwalifikowano dziecko do leczenia zachowawczego.

Ryc. 1. Rozedma podskórna u chłopca z jatrogenną perforacją tchawicy.
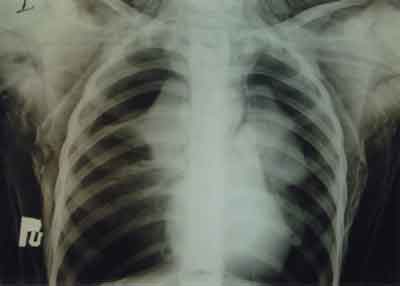
Ryc. 2. Obraz radiologiczny klatki piersiowej chłopca z perforacją tchawicy. Widoczna lewostronna odma opłucnowa płaszczowa o szerokości 3-4 cm, zapadnięte, niedodmowe płuco lewe, po stronie prawej odma opłucnowa na wysokości górnego pola płuca prawego do 5 cm, płat górny płuca prawego niedodmowy, odma śródpiersiowa, śródotrzewnowa, znaczna odma podskórna tkanek miękkich klatki piersiowej i szyi. Koniec rurki intubacyjnej znajduje się około 1 cm nad rozdwojeniem tchawicy.
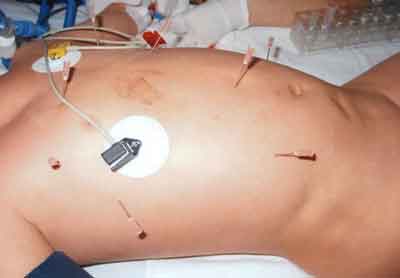
Ryc. 3. Mnogie nakłucia skóry u chłopca z masywną rozedmą podskórną będącą objawem perforacji tchawicy.
W piątej dobie terapii chłopiec zagorączkował do 39°C, w związku z czym zmieniono antybiotyk na ko-trymoksazol (Biseptol 480, Polfa, PL) i amikacynę (Biodacyna, Bioton, PL). Dziecko przestało gorączkować. Z wydzieliny oskrzelowej wyhodowano Staphylococcus aureus wrażliwy między innymi na podane antybiotyki.
Bronchoskopię (sztywny bronchoskop firmy Storz, Niemcy) wykonano w 7 dobie leczenia. Uwidoczniono oderwanie błoniastej części tchawicy od chrząstek tchawicy po stronie prawej na odcinku 2 cm rozpoczynające się 1 cm powyżej ostrogi głównej. Rozerwanie pokryte było ziarniną. Nie obserwowano przecieku powietrza w miejscu uszkodzenia.
Dalsze leczenie chłopca przebiegało bez powikłań. Rozintubowano go w 10 dobie terapii a po 20 dobach wypisano do domu.
OMÓWIENIE
Przedstawiony przypadek jest przykładem jednego z groźniejszych, zagrażających życiu, powikłań intubacji. Jatrogennej perforacji tchawicy sprzyja brak doświadczenia osoby intubującej, wielokrotne próby wprowadzenia rurki do tchawicy, intubacja z użyciem prowadnicy, nadmiernie wypełniony mankiet uszczelniający, przemieszczanie rurki intubacyjnej z wypełnionym mankietem w świetle tchawicy i niedostosowanie rozmiaru sprzętu do wymiarów dróg oddechowych pacjenta. Głównymi czynnikami ryzyka związanymi z pacjentem są nieprawidłowości anatomiczne utrudniające intubację i/lub upośledzające drożność dróg oddechowych, osłabienie części błoniastej tchawicy (płeć żeńska, starość, przebyte zabiegi na przełyku), steroidoterapia oraz przewlekłe choroby płuc i oskrzeli [7].
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Kański A, Płocharska E, Grzesiak J: Mechanizmy wywołujące porażenie strun głosowych ze szczególnym uwzględnieniem okresu okołooperacyjnego. Anest Inten Terap 1999; 31: 233-236.
2. Gabor S, Renner H, Pinter H, Sankin O, Maier A, Tomaselli F, Smolle Jutter FM: Indications for surgery in tracheobronchial ruptures. Eur J Cardiothorac Surg 2001; 20: 399-404.
3. Le-Tacon S, Wolter P, Rusterholtz T, Harlay M, Gayol S, Sauder P, Jaeger A: Complications des intubations tracheales difficiles dans un service de reanimation medicale. Ann Fr Anestth Reanim 2000; 19: 719-724.
4. Kaloud H, Smolle-Juetter FM, List WF: Iatrogenic ruptures of the tracheobronchial tree. Chest 1997; 112: 774-778.
5. Hoffman HS, Retting G, Radke J, Neef H, Silber RE: Iatrogenic ruptures of the tracheobronchial tree. Eur J Cardiothorac Surg 2002; 21: 649-652.
6. Pena MT, Aujla PK, Zalzal GH: Acute airway distress from andotracheal intubation injury in pediatric aerodigestive tract. Otolaryngol Head Neck Surg 2004; 130: 575-578.
7. Marty-Ane CH, Picard E, Jonquet O, Mary H: Membranous tracheal rupture after endotracheal intubation. Ann Thorac Surg 1995; 60: 1367-1371.
8. Luchini L, Brega M, Giani I, Cosimini P, Santini L, Giunta G: Tracheal rupture a complication of orotracheal intubation. Minerva Anestesiol 2002; 68: 621-625.
9. Gottschalk A, Burmeister MA, Blanc I, Schulz F, Standl T: Rupture of trachea after emergency endotracheal intubation. Anästhesiol Intensivmed Notfallmed Schmerzther 2003; 38: 59-61.



