© Borgis - Postępy Nauk Medycznych 7/2011, s. 616-626
*Kazimierz Sułek, Anna Torska
Jak uniknąć błędów w codziennej praktyce w postępowaniu z chorym na niedokrwistość?
How to avoid errors in the management of anemia in everyday medical practice?
Klinika Chorób Wewnętrznych i Hematologii Wojskowego Instytutu Medycznego w Warszawie
Kierownik Kliniki: prof. dr hab. med. Kazimierz Sułek
Streszczenie
W kontaktach lekarzy niespecjalistów z chorym na niedokrwistość można pokusić się o wyróżnienie wśród nich błędów ogólnych dotyczących podejścia do niedokrwistości bez względu na charakter niedokrwistości oraz błędów bardziej specyficznych związanych z konkretnymi ich postaciami.
Najczęstsze błędy ogólne to: przyjmowanie niewłaściwych kryteriów uznających istnienie niedokrwistości, bagatelizowanie niedokrwistości jako stanu chorobowego, brak refleksji nad morfologiczną i patogenetyczną klasyfikacją niedokrwistości, niewystarczająco dokładnie przeprowadzony wywiad chorobowy, zawężanie diagnostyki do niedoboru żelaza lub wit. B12, włączanie leczenia zwłaszcza kilkulekowego bez jakiejkolwiek diagnostyki, nieuwzględnianie badania liczby retykulocytów.
Praca prezentuje też błędy szczegółowe związane z konkretnymi postaciami niedokrwistości uwarunkowane specyfiką ich przyczyn i leczeniem.
Summary
The mistakes can be encountered on each stage of management, and none of the types of anemia can be free of them. Frequency of errors is dependent on the level of competency of doctor and his experience in particular disease. Some errors have general characteristic (you can find them when confront against all types of anemias) and other – may have a tendency to appear in particular type of anemia. The most common general errors (unqualified and detailed) encountered in primary care and in not-highly specialized setting are presented below.
General errors: Use of improper criteria for establishing presence of anemia, Trivialization of importance of anemia to the patient’s health, Lack of reflection on morpho-patogenetic classification of anemia, Obtaining not enough detailed and particular medical history, Narrowing of diagnostic tests to iron and wit. B12 deficiency, Starting with treatment (especially using several drugs) without enough, diagnostic data, Neglecting the importance of absolute reticulocytes number.
The errors specific for particular types of anemia are also presented.

Niedokrwistości stanowią wprawdzie niezbyt często spotykany stan chorobowy, ale przez złożoność swej patogenezy przysparzają wiele problemów lekarzowi, do którego chory zjawia się po raz pierwszy. Problemy te dotyczą zarówno wstępnego, pierwszego kontaktu, diagnostyki, rokowania, jak i leczenia oraz jego monitorowania.
Analizując najczęstsze błędy popełniane przez lekarzy niespecjalistów w kontaktach z chorym na niedokrwistość można pokusić się o wyróżnienie wśród nich błędów ogólnych dotyczących podejścia do niedokrwistości bez względu na charakter niedokrwistości oraz błędów bardziej specyficznych związanych z konkretnymi ich postaciami.
Najczęstsze błędy ogólne to:
1. Przyjmowanie niewłaściwych kryteriów uznających istnienie niedokrwistości.
Panuje dość szeroko rozpowszechniony błędny zwyczaj rozpoznawania stanu niedokrwistości na podstawie zmniejszonej liczby erytrocytów. Czasem prowadzi on do zupełnego zaniechania spojrzenia na wartość hemoglobiny i hematokrytu. Dzieje się tak chyba dlatego, że liczba krwinek czerwonych > 4 mln/μl pokrywa się z utartą w świadomości lekarza prawidłową ich wartością. Tymczasem w niedokrwistościach syderopenicznych, a przede wszystkim talasemii taką wartość spotyka się dość często (w tej ostatniej niedokrwistości liczba erytrocytów może przekraczać 6,0 mln/μl).
Miarą niedokrwistości jest nie liczba erytrocytów, bo są one jedynie „wagonikami” przewożącymi hemoglobinę, ale właśnie jej poziom. Dolna granica normy dla hemoglobiny to 12,0 g% u kobiet i 13,5 g% u mężczyzn. Oczywiście niewielkie obniżenie stężenia hemoglobiny poniżej tego poziomu nie oznacza jeszcze choroby, ale nie powinno być bagatelizowane, jeśli konkretna osoba miała w przeszłości wartości wyraźnie wyższe. Ważna jest też wartość hematokrytu, ale jest ona mniej wiarygodna, niż poziom hemoglobiny. Liczba krwinek czerwonych może być przydatna, ale tylko w tych okolicznościach, gdy na ich podstawie oraz hematokrytu musimy sami obliczyć wartość MCV (Hct x 10/liczba erytrocytów w mln/μl).
2. Bagatelizowanie niedokrwistości jako stanu chorobowego.
Pojawienie się niedokrwistości może być pierwszym sygnałem rozwoju poważnych chorób (choroby grasicy, białaczki, chłoniaki, choroby autoimmunizacyjne, nowotwory przewodu pokarmowego). Sam typ niedokrwistości może też wpłynąć na skierowanie diagnostyki na tor wiodący do wykrycia utajonej choroby (niedokrwistość mikrocytowa syderopeniczna u mężczyzny oraz nie miesiączkujących kobiet nasuwa podejrzenie nowotworu przewodu pokarmowego).
3. Kolejność podejścia diagnostycznego do chorego z niedokrwistością powinna być następująca:
A. Klasyfikacja morfologiczna (ustalenie wartości średniej objętości krwinki – MCV).
B. Określenie patogenezy niedokrwistości (zaburzenia produkcji krwinek czerwonych lub przyspieszony rozpad erytrocytów) na podstawie bezwzględnej liczby retykulocytów; liczba retykulocytów wyższa niż 80-85 tys./μl przy obecności niedokrwistości oznacza, że układ krwiotwórczy posiada zdolności regeneracyjne; wartości retykulocytów > 150 tys./μl sugerują przyspieszony rozpad (hemolizę) i wtórną zwiększoną odnowę. Z kolei im ta liczba jest niższa od 80 000/μl, tym bardziej przemawia za zaburzoną produkcją erytrocytów (przy wartościach liczby retykulocytów poniżej 25 tys./μl mamy do czynienia z głębokim upośledzeniem produkcji krwinek).
C. Ustalenie szczegółowej przyczyny w obrębie konkretnego patomechanizmu. Ta sama patogeneza może wynikać z oddziaływania różnych przyczyn. I tak zaburzenie wytwarzania krwinek może być spowodowane:
– niedoborem substancji potrzebnych do produkcji,
– defektem komórek macierzystych,
– zmniejszeniem przestrzeni rozwojowej komórek szpiku,
– hamującym oddziaływaniem czynników humoralnych.
Z kolei niedokrwistości na tle przyspieszonego rozpadu lub utraty krwinek mogą wynikać z:
– defektów samych krwinek,
– oddziaływania czynników zewnętrznych na krwinki,
– krwawień.
D. Ustalenie szczegółowego rozpoznania
Poszukiwanie ostatecznej przyczyny powinno się rozpoczynać po ustaleniu patogenezy, a nie przed nim. Inne podejście sprowadzające się do wykonania bardzo szerokiego panelu badań u każdego chorego i późniejsza analiza jego wyników rodzi poczucie, że wiele badań wykonano niepotrzebnie, choć z drugiej strony pozwala na bardziej „całościowe spojrzenie na chorego”. Tym nie mniej w naszych warunkach ekonomicznych i czasie oczekiwania na wykonanie badania i jego opis (np. rtg, usg) prowadziłoby do jeszcze większego tłoku w „wąskich gardłach diagnostycznych” i wydłużenia czasu do ustalenia rozpoznania.
4. Niewystarczająco dokładnie przeprowadzony wywiad chorobowy i badanie przedmiotowe.
Powinny one dotyczyć takich objawów i fizykalnych odchyleń od normy jak:
– sprawność fizyczna i objawy wynikające z niedotlenienia,
– kolor skóry (bladość, zażółcenie),
– stan paznokci,
– nieprawidłowości szkieletu,
– apetyt i rodzaj diety,
– smak i zdolność połykania,
– apetyt na niejadalne artykuły,
– bóle brzucha,
– miesiączkowanie,
– krwawienie z przewodu pokarmowego,
– kontakty z czynnikami chemicznymi i lekami,
– powiększenie węzłów chłonnych, wątroby, śledziony.
5. Zawężanie diagnostyki do niedoboru żelaza lub wit. B12.
W świadomości wielu lekarzy utrwaliło się przekonanie, że niedobór żelaza lub wit. B12 tak dominują wśród przyczyn niedokrwistości, że w codziennej praktyce nie ma potrzeby poszukiwania innych przyczyn. W rzeczywistości niedobór wit. B12 jest przyczyną poniżej 5% niedokrwistości, niedobór żelaza na pewno nie przekracza 40% wszystkich niedokrwistości. Szacuje się, że co najmniej tak samo częste są niedokrwistości towarzyszące chorobom przewlekłym, a rzadsze są niedokrwistości związane z pierwotnymi chorobami krwi oraz na tle hemolizy.
6. Leczenie niedokrwistości bez przeprowadzenia diagnostyki.
Rozpoczynanie leczenia bez przeprowadzenia badań pozwalających choćby tylko na określenie patogenezy niedokrwistości (zaburzenia produkcji krwinek – przyspieszone niszczenie) jest niewątpliwie dużym błędem. Tylko głęboka niedokrwistość z wyraźnymi objawami dezadaptacji ustroju może usprawiedliwić wykonanie transfuzji w trybie nagłym bez diagnostyki tego stanu. Jednak nawet i w tym przypadku, tuż przed transfuzją należy pobrać i przechować krew na najważniejsze późniejsze badania (gospodarka żelazowa, odczyn Coombsa, bilirubina, kreatynina, LDH, poziom wit. B12, wykonanie rozmazu krwi obwodowej w celu późniejszego jego zabarwienia).
Bardzo ważnym krokiem w początkowej diagnostyce jest oznaczenie bezwzględnej liczby retykulocytów. Mimo dużego znaczenia wywiadu chorobowego (o czym była mowa powyżej) – tylko w części przypadków (ostra utrata krwi) może on stanowić podstawę rozpoznania. W pozostałych okolicznościach wywiad i badanie przedmiotowe powinny być wsparte o badania laboratoryjne, a często i obrazowe.
Włączanie leczenia zwłaszcza wielokierunkowego (preparaty żelaza, witaminy, transfuzje, kortykosteroidy) w oparciu jedynie o skąpy wywiad i badanie przedmiotowe prowadzi do „zamazania” obrazu choroby i uniemożliwia dalszą diagnostykę. Dla przykładu megaloblastoza w szpiku wynikająca z niedoboru wit. B12 lub kwasu foliowego może „zniknąć” już po 1.-2. dniu stosowania tych leków. Nieco lepiej przedstawia się sytuacja z niedoborem żelaza, bo niski poziom ferrytyny utrzymuje się po rozpoczęciu leczenia preparatami żelaza przez wiele dni. W przypadku obu niedoborów (wit. B12/żelazo) po zastosowaniu ich preparatów – monitorowanie liczby retykulocytów, (a zwłaszcza zaobserwowany ich wzrost wyraźnie powyżej 100 000/μl w okresie 5.-7. dnia od rozpoczęcia leczenia) może stanowić mocny dowód niedoboru żelaza lub kobalaminy nawet bez ich oznaczania przed rozpoczęciem leczenia. W obu tych postaciach niedokrwistości wyjściowa retykulocytoza najczęściej wynosi poniżej 50 000/μl.
7. Niedocenianie możliwości wieloczynnikowej etiologii i patogenezy niedokrwistości.
Warto pamiętać, że niedokrwistość dość często ma złożoną u konkretnego chorego patogenezę i wiele przyczyn. Z tego stwierdzenia wynika imperatyw niezaspokajania się znalezieniem jednego czynnika przyczynowego, ale wyjaśnienia innych możliwych współistniejących czynników. Jest to ważne zwłaszcza w przypadkach stwierdzenia jakiejkolwiek nietypowości obrazu klinicznego lub laboratoryjnego. W szczególności nie należy w pierwszym rzędzie dopatrywać się błędu laboratoryjnego lecz rozważyć z czego może wynikać dana nietypowość. Najbardziej typowym i chyba najczęstszym przykładem może być współistnienie niedokrwistości chorób przewlekłych i niedoboru żelaza. Inne przykłady zostaną podane w konkretnych niedokrwistościach.
8. Zbyt krótkie leczenie wyraża się w praktyce zaprzestaniem stosowania leczenia po uzyskaniu wyraźniejszej poprawy morfologicznej krwi. Nie zawsze jest to wynikiem błędu lekarza; dość często zaniechanie leczenia wynika z postawy chorego (szczegóły zostaną podane w konkretnych postaciach niedokrwistości).
9. Nadmierne zaufanie do analizatorów hematologicznych.
Przejawia się ono przekonaniem, że „analizator mówi wszystko, jest bardzo dokładny i nie ma potrzeby oglądania mikroskopowego rozmazu krwi nawet w przypadkach głębokiej niedokrwistości”. Jest to postępowanie błędne, ponieważ analizator w większości ocenianych cech podaje wartości uśrednione i nie informuje o szczególnych cechach krwinek albo o obecności ich patologicznych form możliwych do wykrycia tylko w mikroskopie jak np. krwinki owalne, tarczowate, sferocyty, akantocyty, krwinki zawierające wewnątrzkomórkowe wtręty, schisocyty, krwinki w kształcie łez itp.
Niektóre wskaźniki zawsze powinny być starannie „przefiltrowane” pod kątem ich wiarygodności ponieważ mogą prezentować wyniki „pseudo”. Dotyczy to rzekomej makrocytozy, mikrocytozy lub niewiarygodnych wartości hematokrytu (szczegóły będą poruszone przy omawianiu błędów w poszczególnych typach niedokrwistości).
Bywają też sytuacje odwrotne, wyrażające się tym, że analizator sygnalizuje pewne nieprawidłowości, które zostają pomijane przez lekarza z powodu jego niewystarczającej kompetencji w interpretacji danych z analizatora.
Błędy szczegółowe związane z konkretnymi postaciami niedokrwistości
Niedokrwistość mikrocytowa:
W obrębie tej postaci niedokrwistości można się liczyć z następującymi błędami:
1. Traktowanie każdej niedokrwistości mikrocytowej jako syderopenicznej.
Nie każda niedokrwistość mikrocytowa wynika z niedoboru żelaza. Jest ono wprawdzie najczęstszą przyczyną ale nie jedyną. Innymi mogą być:
– niedokrwistość w przebiegu chorób przewlekłych,
– zaburzenia syntezy porfiryn i hemu (niedokrwistości syderoblastyczne),
– hemoglobinopatie,
– talasemia,
– mikrocytoza rodzinna,
– czynniki chemiczne (alkohol, ołów, izoniazyd, chloramfenikol).
2. Niewłaściwa interpretacja danych z analizatora hematologicznego.
Błędy interpretacyjne mogą dotyczyć używanych skrótów, wartości liczbowych (przy braku podanych norm) oraz wykresów. Najczęściej mylonymi skrótami są MCH (średnia zawartość hemoglobiny w krwince) i MCHC (średnie stężenie hemoglobiny w krwince). Mają one pomocnicze znaczenie w określaniu stopnia barwliwości krwinki, a co z tym idzie w potwierdzaniu stopnia niedoboru żelaza lub stopnia nadbarwliwości związanego z niedoborem wit. B12. Patrząc na wartość MCV (średnia objętość krwinki czerwonej) należy pamiętać o jej ograniczeniach, ponieważ interpretowana samodzielnie nie zawsze wskazuje wiarygodnie z jaką populacją krwinek mamy do czynienia. Przykładem może być (co prawda rzadko występujące) współistnienie niedoboru wit.B12 i żelaza u tej samej osoby, w którym MCV może mieścić się w granicach normy i błędnie sugerować niedokrwistość normocytową. Wartość MCV należy więc interpretować łącznie z wartością RDW, czyli szerokością rozkładu objętości krwinek (znacznie zwiększona w wyżej podanym przykładzie), a najlepiej razem z histogramem krwinek czerwonych, który pokazuje obecność dwóch populacji krwinek: mikrocytów i makrocytów (ryc. 1).
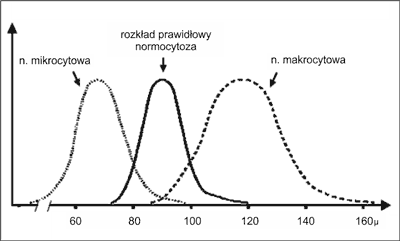
Ryc. 1. Schemat kształtów histogramów w różnych niedokrwistościach.
Przyczyną pseudomikrocytozy mogą być:
– obecność krioglobulin,
– obecność płytek olbrzymich,
– hemoliza in vitro.
3. Traktowanie poziomu żelaza jako zawsze wiarygodnego wskaźnika.
Wyniki badań biochemicznych tradycyjnie traktowane są jako dokładne i wiarygodne, a tymczasem pomijany jest nieraz fakt, że niewłaściwe pobranie krwi (krew spieniona, zbyt długo przechowywana lub zhemolizowana in vitro) może być przyczyną zawyżenia poziomu żelaza, co prowadzi do błędnej interpretacji konkretnego przypadku jako stanu prawidłowego, mimo istniejącej w rzeczywistości syderopenii. Z drugiej strony nie każdy obniżony wynik poziomu żelaza stanowi absolutnie pewną podstawę do traktowania niedokrwistości jako syderopenicznej, zwłaszcza przy braku innych badań lub dowodów tkankowego niedoboru żelaza. Można przyjąć, że poziom żelaza poniżej 20 μg% bez względu na zakres normy jest dowodem jego niedoboru, ale nie musi to być jedyny czynnik patogenetyczny.
Należy też pamiętać o różnych stadiach niedoboru żelaza, co sprawia, że rozpatrywanie przyczyn przypadku chorobowego tylko na podstawie samego poziomu żelaza może prowadzić do błędnych wniosków. Poniższa tabela 1 ilustruje konieczność oznaczania nie tylko poziomu żelaza, ale również takich wskaźników jak poziom ferrytyny, stężenie rozpuszczalnego receptora dla transferyny, wysycenia transferyny oraz – jako najprostsze i najszybsze badanie – oceny złogów żelaza zapasowego w szpiku.
Tabela 1. Różnicowanie niedokrwistości z niedoboru żelaza i niedokrwistości chorób przewlekłych.
| Wskaźnik | Niedobór żelaza | Niedokrwistość chorób przewlekłych | Współistnienie niedokrwistości chorób przewlekłych i niedoboru żelaza |
| Poziom żelaza w surowicy | ↓↓ | ↓ | ↓ |
| Poziom transferyny | ↑ | ↓/N | zwykle ↓ |
| Wysycenie transferyny | < 10% | ↓> 10% | ↓/N |
| Poziom ferrytyny | ↓ < 10 μg/L | ↑/N | N/↓ |
| Rozpuszczalny receptor dla transferyny (sTR) | ↑ | N | N/↑ |
| Żelazo zapasowe w szpiku | brak | ↑/N | brak |
| Syderoblasty w szpiku | brak | nieliczne | brak |
Tabela 2 obrazuje fakt, że pierwszym objawem niedoboru jest zmniejszanie się jego zapasów, a dopiero później obniża się jego poziom w surowicy.
Tabela 2. Stadia rozwoju niedokrwistości z niedoboru żelaza.
| Badanie | Wyczerpanie zapasów żelaza | Erytropoeza niedoborowa | Niedokrwistość |
| Krew obwodowa |
| Hgb | Norma | > 10,0 g% | < 10,0 g% |
| Hct | Norma | Norma | ↓ |
| E | Norma | Norma | ↓ |
| MCV | Norma | Norma/mikrocytoza nieznaczna | mikrocytoza |
| retykulocyty | Norma | | 2-5% |
| Szpik kostny |
| – zapasy żelaza | Norma/0 | 0 | 0 |
| – syderoblasty | Norma (40-60%) | (< 10%) | (< 10%) |
| – odsetek układu E | Norma | hiperplazja | hiperplazja |
| Gospodarka żelazem: |
| – poziom żelaza | Norma 20-45 μg% | ↓ | ↓↓ |
| – wysycenie transferyny | Norma/↓ | ↓ (< 20-> 15%) | < 15% |
| – poziom ferrytyny w surowicy | ↓ < 20 μg/L | < 12 μg/L | < 12 μg/L |
| – wchłanianie żelaza | ↑ | ↑ | ↑ |
| – receptor transferyny w surowicy (sTR) | Norma | ↑ | ↑↑ |
4. Niedocenianie potrzeby szczegółowego dociekania przyczyn mikrocytozy. Chodzi tu głównie o pomijanie, a tym samym opóźnione rozpoznanie bardzo często występujących chorób przewlekłych (zwykle zapalnych lub nowotworowych), które przebiegają z podobnym obrazem morfologicznym do niedokrwistości syderopenicznej. W tej kategorii pomyłek mieści się też nieuwzględnianie rzadszych w praktyce, ale jednak możliwych do spotkania – niedokrwistości syderoblastycznej lub talasemii czy mikrocytozy związanej z czynnikami chemicznymi (patrz: powyżej pkt ad 1).
5. Zawężone poszukiwanie przyczyn niedoboru żelaza. Jest to dość częsta praktyka wymuszona względami ekonomicznymi, a niekiedy zbytnią pewnością siebie. Decydowanie się na zbytnie zawężenie frontu diagnostycznego może być przyczyną pomyłek.Trzeba też pamiętać o możliwości współistnienia kilku przyczyn niedoboru żelaza u tego samego chorego. Dotyczy to w szczególności osób starszych oraz mężczyzn bez względu na wiek. W tych kategoriach chorych syderopenia bardzo często jest wynikiem patologicznej utraty krwi, nierzadko na różnych poziomach przewodu pokarmowego lub dróg moczowych.
6. Nieuwzględnianie w planowaniu leczenia oceny zapotrzebowania na żelazo. Zapotrzebowanie na żelazo u osoby syderopenicznej zależy głównie od następujących czynników:
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Greer JP, Wintrobe MM: (red.): Wintrobe’s Clinical Hematology. Wolters Kluwer, Philadelphia 2009.
2. Hershko Ch, Skikne B: Pathogenesis and management of iron deficiency anemia. Sem. Hematol 2009; 46: 339-350.
3. Matysiak M: Niedokrwistość z niedoboru żelaza – przyczyny, diagnostyka i leczenie. Ordynator Leków 2004; 4: 7-8, 3-6.
4. Orkin SH, Fisher DE, Look AT et al.: Nathan and Oski’s Hematology of Infancy and Childhood. Saunders Elsevier. Philadelphia 2009.
5. Packman CH: Hemolytic anemia due to warm autoantibodies. Blood Reviews 2008; 22: 17-32.
6. Provan D, Singer CRJ, Baglin T, Lilleyman J: Hematologia kliniczna. Wyd Lek PZWL, Warszawa 2004.
7. Sułek K: 1000 praktycznych pytań z hematologii. Wyd. 7 i pół Warszawa 1996.
8. Sułek K, Wąsak-Szulkowska E: Hematologia w praktyce. Wyd Lek PZWL, Warszawa 2007.
9. Young NS, Gerson SL, High K: Clinical Hematology. Mosby Elsevier 2006.

