© Borgis - Postępy Nauk Medycznych 9/2011, s. 770-777
*Mirosław Jarosz, Katarzyna Wolnicka, Joanna Kłosowska
Czynniki środowiskowe związane z występowaniem nadwagi i otyłości wśród dzieci i młodzieży
Environmental factors associated with prevalence of overweight and obesity among children and adolescents
Zakład Żywienia i Dietetyki z Kliniką Chorób Metabolicznych i Gastroenterologii, Instytut Żywności i Żywienia w Warszawie
Kierownik Zakładu: prof. dr hab. med. Mirosław Jarosz
Streszczenie
Otyłość jest chorobą wieloczynnikową, a jej rozwój powodowany jest zachodzeniem wielu interakcji pomiędzy genami a środowiskiem. W kontekście przeciwdziałania nadwadze i otyłości w ostatnich latach coraz większą uwagę zwraca się na środowisko zewnętrzne, które w istotny sposób wpływa na kształtowanie stylu życia dzieci i młodzieży. Do czynników środowiskowych skorelowanych z występowaniem otyłości wśród dzieci można zaliczyć: niewłaściwe nawyki żywieniowe rodziców, nie spożywanie posiłków w gronie rodzinnym, opuszczanie posiłków, łatwy dostęp do żywności typu fast food, słodyczy i napojów słodzonych, zbyt niskie spożycie warzyw i owoców oraz produktów pełnoziarnistych, a ponadto niski poziom aktywności fizycznej (telewizja, komputer, gry wideo) oraz zbyt krótki czas snu. W szerszej perspektywie bierze się pod uwagę także czynniki, takie jak infrastruktura środowiska lokalnego czy możliwości implementowania różnych programów interwencyjnych.
Summary
Obesity is a multifactoral disease and its development is caused by several interactions between genes and environment. In recent years the attention has been focused on the role the environment plays in shaping nutritional behaviour of children and adolescents, especially in the context of counteracting overweight and obesity. The aim of this review was to investigate available studies in terms of identifying the environmental factors associated with prevalence of overweight and obesity, and to establish the character of the correlations occurring.
Environmental factors associated with prevalence of obesity among children are: improper eating habits of parents, consumption of meals separately from the family, type of foods available, skipping meals, level of consumption of fast foods, sweets and sweetened soft drinks, fruit and vegetables, whole-grain products, physical activity level and time spent on watching television, sleep duration and finally the infrastructure of local area and intervention programmes.

Epidemia otyłości wśród dzieci
W ciągu ostatnich trzech dekad znacząco wzrosła liczba dzieci otyłych. Szacuje się, że 10% dzieci w wieku szkolnym na świecie ma nadwagę lub otyłość, na czele z USA (32%), następnie Europą (20%) i Środkowym Wschodem (16%) (1). Dane zebrane dla Europy przez Międzynarodowe Stowarzyszenie ds. Badania Otyłości (2) dotyczące występowania nadwagi i otyłości wśród dzieci i młodzieży przedstawiono na rycinie 1.
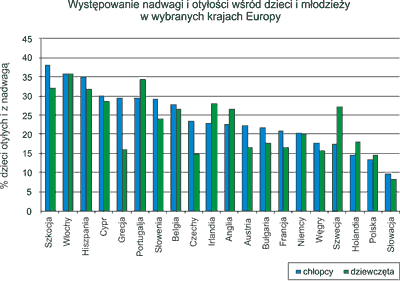
Ryc. 1. Występowanie nadwagi i otyłości wśród dzieci i młodzieży w wybranych krajach Europy.
źródło: Opracowanie własne na podstawie danych International Association for the Study of Obesity, http://www.iaso.org/site_media/uploads/Child_EU_27_September_2010.pdf.
Uwagę zwraca także duża dynamika wzrostu odsetka częstości występowania otyłości wśród dzieci i młodzieży w Polsce. Potwierdzają to m.in. badania Charzewskiej i wsp. (3) przeprowadzone w latach 1971-2006 wśród młodzieży w wieku 11-15 lat, uczęszczającej do warszawskich szkół. Według tych badań odsetek otyłości wzrósł z 0,3 do 3,4% wśród dziewcząt i odpowiednio z 1,0 do 2,8% w przypadku chłopców. Oznacza to aż dziesięciokrotne zwiększenie się częstości występowania otyłości u dziewcząt i niemal trzykrotne u chłopców.
Wiele zaburzeń towarzyszących otyłości diagnozowanych u osób dorosłych stwierdza się obecnie u dzieci, m.in. dyslipidemie, oporność insulinową, cukrzycę typu 2, dysfunkcje śródbłonka, stłuszczenie wątroby oraz wady postawy, jak skolioza. Uważa się, że częstsze występowanie zaburzeń, takich jak cukrzyca typu 2 i choroby układu sercowo-naczyniowego u dzieci jest konsekwencją epidemii otyłości (4). Dzieci otyłe są około trzech razy bardziej narażone na zachorowanie na nadciśnienie niż te o normalnej masie ciała (5). Poza czynnikami zdrowotnymi, otyłość wpływa również na jakość życia dzieci, na płaszczyźnie społecznego i psychicznego funkcjonowania (6).
Otyłość rodziców zwiększa ryzyko wystąpienia otyłości u dzieci. W badaniach Kumara i wsp. (7) wykazano, że 32,8% otyłych dzieci i zaledwie 1,9% dzieci o prawidłowej masie ciała miało otyłych rodziców. Dzieci rodziców otyłych były 25-krotnie bardziej narażone na rozwinięcie się u nich otyłości, niż dzieci rodziców szczupłych. Pomimo iż do rozwoju otyłości u dzieci przyczyniają się czynniki genetyczne, szybki wzrost odsetka osób otyłych w genetycznie stabilnych populacjach wskazuje na istotność czynników środowiskowych na kształtowanie takiego zjawiska. Wszechobecna komercjalizacja, rozwój technologiczny i społecznoekonomiczny przyczyniają się do tworzenia tzw. „środowisk otyłościogennych” (obesogenic), kształtujących nawyki związane ze spożywaniem zbyt dużych ilości energii oraz nieaktywnym trybem życia (6). Ponieważ występowanie otyłości u dzieci wzrasta w alarmującym tempie, wielu badaczy skupiło się na badaniu wpływu czynników związanych ze stylem życia na rozwój otyłości.
Czynniki mające wpływ na zachowania żywieniowe
Środowisko kształtujące dziecko jest złożone: począwszy od rodziny, rówieśników, szkoły, społeczności lokalnej, poprzez reklamę, media aż po obowiązujące normy społeczne (8). Czynniki społeczno-kulturowe, takie jak status zawodowy rodziców, poziom wykształcenia matek, kulturowe i/lub wyznaniowe zwyczaje oraz rola rodziny i wzorce piękna mają silny wpływ na zwyczaje i zachowania żywieniowe dzieci i młodzieży (9, 10). Według Del Mar Bibiloni i wsp. (11) głównymi czynnikami mającymi wpływ na otyłość u dzieci są: niski poziom wykształcenia rodziców, niski poziom socjoekonomiczny rodziców, pomijanie posiłków, mała aktywność fizyczna, mass media (telewizja, komputer), zbyt krótki czas snu, palenie. Maziak i wsp. (6) zaproponowali wielopoziomowe podejście do badań nad wpływem czynników środowiskowych na otyłość dzieci i młodzieży (ryc. 2).
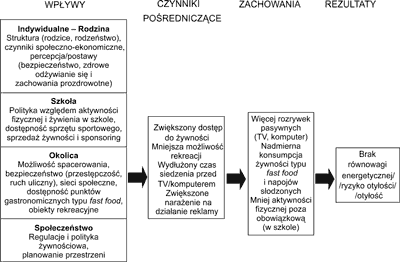
Ryc. 2. Uproszczone wielopoziomowe podejście do badań nad wpływem czynników środowiskowych na otyłość.
Opracowane na podstawie: Maziak W, Ward KD, Stockton MB: Childhood obesty: are we missing the big picture? IASO, Obesity review 2007, s. 4.
Rodzina
Rola rodzica jest szczególnie istotna w kontekście dziecięcej otyłości, ponieważ to rodzice bezpośrednio kształtują fizyczne i społeczne środowisko dziecka od najmłodszych lat i pośrednio wpływają na zachowania, zwyczaje i postawy (8). Ich własne nawyki, a także obyczaje, które wprowadzają w domu, jak np. wspólne spożywanie posiłków, kształtują wzorce konsumpcji żywności u dzieci (12). Jako osoby odpowiedzialne za dostępność i różnorodność żywności w domu, również w ten sposób wpływają na to, co spożywają ich pociechy.
Nawyki żywieniowe rodziców
Nawyki żywieniowe rodziców odgrywają zatem niezwykle istotną rolę w kształtowaniu preferencji spożycia żywności przez dzieci. Z badań przeprowadzonych przez Grimm i wsp. (13) w grupie 560 dzieci w wieku 8-13 lat wynika, że dzieci, których rodzice regularnie spożywali napoje słodzone miały trzykrotnie większą skłonność do konsumowania tych napojów w porównaniu do rówieśników, których rodzice nie spożywali regularnie tej grupy żywności.
Najsilniejsze korelacje zaobserwowano pomiędzy spożyciem warzyw i owoców przez rodziców a ich spożyciem przez dzieci, ilością energii i tłuszczu w diecie rodziców i rodzeństwa a w diecie dzieci oraz pomiędzy poziomem wykształcenia rodziców a spożyciem przez dzieci i młodzież owoców i warzyw (14).
Wspólne posiłki, a jedzenie poza domem
Wykazano, że spożywanie wspólnych posiłków z rodziną skorelowane jest z wyższą jakością diet dzieci i młodzieży. U dzieci, które częściej jadały obiady wspólnie z członkami rodziny stwierdzono zdrowsze wzorce spożycia żywności, w tym większe spożycie warzyw i owoców, błonnika i mikroelementów, a mniejsze spożycie żywności smażonej, słodzonych napojów, tłuszczów nasyconych i zawierających izomery trans. Zwiększona częstotliwość spożywania rodzinnych obiadów była również związana z wyższym spożyciem błonnika pokarmowego, wapnia, kwasu foliowego, żelaza, witamin B6, B12, C i E oraz z niższym spożyciem tłuszczów nasyconych (15).
Spożywanie wspólnych posiłków jest dość powszechne. Zauważa się jednak spadek częstotliwości spożywania posiłków w gronie rodzinnym w momencie rozpoczęcia przez dzieci nauki na poziomie ponadpodstawowym. Najprawdopodobniej ma na to wpływ rosnące uniezależnianie się dzieci od rodziców, szczególnie w późniejszych okresach, gdy młodzież podejmuje się prac dorywczych i ma własne dochody (9). Wraz ze wspomnianą zmianą obserwuje się pogorszenie jakości żywieniowej diet młodzieży, szczególnie w zakresie spożycia warzyw i owoców (spadek) (16), oraz zwiększenie częstości opuszczania śniadań i zwiększenie częstości spożycia żywności typu fast food (17).
Z otyłością wiąże się także częste spożywanie żywności poza domem. Ustalono, że dzieci, które korzystały z placówek gastronomicznych serwujących żywność typu fast food dwa lub więcej razy w tygodniu, były bardziej narażone na wzrost BMI w porównaniu z tymi, które jadły fast food raz w tygodniu, bądź rzadziej (18).
Dostępność żywności
Jak wspomniano wcześniej, kluczową rolę w domowym żywieniu dzieci i młodzieży odgrywają rodzice. Sposób odżywiania się dzieci zależy od rodzajów żywności dostępnej w domu. Zaobserwowano pozytywny związek pomiędzy odpowiednio dużą dostępnością owoców i warzyw w domu i ich spożyciem przez dzieci (14, 19, 20). Zagadnienie dostępności rozpatruje się też w innych aspektach – np. czy w lodówce znajdują się pokrojone i przygotowane do bezpośredniego spożycia warzywa, lub czy owoce stoją w półmisku na stole lub biurku dziecka.
Dostępność żywności poza domem jest uwarunkowana poprzez czynniki społeczne. Do tych najbardziej związanych z wpływaniem na preferencje i wybór żywności przez dzieci i młodzież zaliczyć można szkoły, punkty gastronomiczne typu fast food, restauracje, centra handlowe, automaty spożywcze oraz sklepy spożywcze (10).
Aktywność fizyczna i oglądanie TV
W ciągu ostatnich dekad wzorce aktywności fizycznej wśród dzieci i młodzieży uległy bardzo znaczącym zmianom. Czynniki takie jak telewizja, technologie informacyjne, niewielka dostępność placów zabaw, rozbudowane programy zajęć szkolnych przyczyniły się do zmniejszenia aktywności fizycznej, w konsekwencji, do zwiększenia poziomu otyłości wśród tej grupy (21).
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Lobstein T, Baur L, Uauy R: IASO International Obesity Task Force. Obesity in children and young people: a crisis in public health. Obes Rev Suppl 2004; 5 (Suppl.1): 4-85.
2. IASO – Childhood overweight in the European Union (EU27), 2010, internet: http://www.iaso.org/site_media/uploads/Child_EU_27_September_2010.pdf, data korzystania: 18.12.2010.
3. Chabros E, Charzewska J, Wajszczyk B et al.: Częstość występowania nadwagi i otyłości u młodzieży warszawskiej w wieku pokwitania. [W:] Charzewska J, Bergman P, Kaczanowski H. editors. Otyłość epidemią XXI wieku. Wydawnictwo AWF, Warszawa 2006, p. 54-62.
4. Reilly J, Methven E, McDowell Z et al.: Health consequences of obesity. Arch Dis Child 2003; 88(9): 748-752.
5. Ahrens W, Bamman K, de Henauw S et al.: Understanding and preventing childhood obesity and related disorders – IDEFICS: a European multilevel epidemiological approach. Nutr Met Card Dis 2006; 16: 302-308.
6. Maziak W, Ward KD, Stockton MB: Childhood obesity: are we missing the big picture? Obesity Rev 2007; 9(1): 35-42.
7. Kumar S, Raju M, Gowda N: Influence of Parental Obesity on School Children. Indian J Pediatr 2010; 77 (3): 255-258.
8. Chaput J-P, Brunet M, Tremblay A: Relationship between short sleeping hours and childhood overweight/obesity: result from the “Quebec en Forme” Project. Int J Obes 2006; 30: 1080-1085.
9. Ritchie L, Welk G, Styne D et al.: Family Environment and Pediatric Overweight: What Is a Parent to Do? J Am Diet Assoc 2005; 105 (5 Suppl 1): 70-79.
10. Story M, Neumark-Sztainer D, French S: Individual and environmental influences on adolescent eating behaviours. J Am Diet Assoc (PIPPAH Supplement) 2002; 102 (3): 40-51.
11. Del Mar Bibiloni M, Martinez E, Llull R et al.: Prevalence and risk factors for obesity in Balearic Islands adolescents. Br J Nutr 2010; 103(1): 99-106.
12. Faith MS, Scanlon KS, Birch LL et al.: Parent-child feeding strategies and their relationship to child eating and weight status. Obes Res 2004; 12(11): 1711-1722.
13. Grimm D, Harnack L, Story M: Factors associated with soft drink consumption in school-aged children. J Am Diet Assoc 2004; 104: 1244-1249.
14. Van der Horst K, Oenema A, Ferreira I et al.: A systematic review of environmental correlates of obesity-related dietary behaviours in youth. Health Educ Res 2007; 22 (2): 203-226.
15. Gillman M, Rifas-Shiman S, Frazier L et al.: Family dinner and diet quality among older children and adolescents. Arch Fam Med 2000; 9: 235-240.
16. Neumark-Sztainer D, Story M, Hannan P et al.: Overweight status and eating patterns among adolescents: where do youths stand in comparison with the healthy people 2010 objectives? Am J Pub Health 2002; 92(5): 844-851.
17. Niemeier H, Raynor H, Lloyd-Richardson E et al.: Fast food consumption and breakfast skipping: predictors of weight gain from adolescence to adulthood in a nationally representative sample. J Adolesc Health 2006; 39: 842-849.
18. Thompson OM, Ballew C, Resnicow K et al.: Food purchased away from home as a predictor of change in BMI z-score among girls. Int J Obes 2004; 28: 282-289.
19. Cullen KW, Baranowski T, Owens E et al.: Availability, accessibility, and preferences for fruit, 100% fruit juice, and vegetables influence children?s dietary behavior. Health Educ Behav 2003; 30(5): 615-626.
20. Reinaerts E, de Nooijer J, Candel M et al.: Explaining school children’s fruit and vegetable consumption: the contributions of availability, accessibility, exposure, parental consumption and habit in addition to psychosocial factors. Appetite 2007; 48: 248-258.
21. Kimm SY, Glynn NW, Obarzanek E et al.: Relation between the changes in physical activity and body-mass index during adolescence: a multicentre longitudinal study. Lancet 2005; 366(9482): 301-307.
22. Ebbeling CB, Pawlak DB, Ludwig DS: Childhood obesity: public health crisis, common sense cure. Lancet 2002; 360: 473-482.
23. Giugliano R, Carneiro E: Factors associated with obesity in school children. J Pediatr (Rio J) 2004; 80 (1): 17-22.
24. Stettler N, Signer TM, Suter PM: Electronic games and environmental factors associated with childhood obesity in Switzerland. Obes Res 2004; 12(6): 896-903.
25. Boynton-Jarrett R, Thomas T, Peterson K et al.: Impact of television viewing patterns on fruit and vegetable consumption among adolescents. Pediatrics 2003; 112(6): 1321-1326.
26. Coon K, Goldberg J, Rogers B et al.: Relationship between use of television during meals and children’s food consumption patterns. Pediatrics 2001; 107(1): E7.
27. Moreno LA, Rodriguez G: Dietary risk factors for development of childhood obesity. Curr Opin Clin Nutr Metab Care 2007; 10: 336-341.
28. Giovannini M, Verduci E, Scaglioni S et al.: Breakfast: a good habit, not a repetitive custom. J Int Med Res 2008; 36: 613-624.
29. Albertson AM, Thompson D, Franko D et al.: Consumption of breakfast cereal is associated with positive health outcomes: evidence from the National Heart, Lung, and Blood Institute Growth and Health Study. Nutr Res 2008; 28: 744-752.
30. Sandercock GRH, Voss C, Dye L: Association between habitual school-day breakfast consumption, body mass index, physical activity and cardiorespiratory fitness in English schoolchildren. Eu J Clin Nutr 2010; 64(10): 1086-1092.
31. Berkey C, Rockett H, Gillman M et al.: Longitudinal study of skipping breakfast and weight change in adolescents. Int J Obes Relat Metab Disord 2003; 27: 1258-1266.
32. Maddah M, Rashidi A, Mohammadpour B et al.: In-school snacking, breakfast consumption and sleeping patterns of normal and overweight Iranian high school girls: a study in urban and rural areas in Guilan, Iran. J Nutr Educ Beh 2009; 41(1): 27-31.
33. Song WO, Chun OK, Obayashi S et al.: Is consumption of breakfast associated with body mass index in US adults? J Am Diet Assoc 2005; 105(9): 1373-1382.
34. Dubois L, Girard M, Potvin Kent M et al.: Breakfast skipping is associated with differences in meal patterns, macronutrient intakes and overweight among pre-school children. Pub Health Nutr 2009; 12(1): 19-28.
35. Taheri S, Lin L, Austin D et al.: Short sleep duration is associated with reduced leptin, elevated ghrelin, and increased body mass index. PLoS Med 2004; 1(3): e62.
36. Chaput J-P, Després J-P, Bouchard C et al.: Short sleep duration is associated with reduced leptin levels and increased adiposity: results from the Québec Family Study. Obesity 2007; 15: 253-261.
37. Vioque J, Torres A, Quiles J: Time spent watching television, sleep duration and obesity in adults living in Valencia, Spain. Int J Obes Relat Metab Disord 2000; 24(12): 1683-1688.
38. Nolan, G, Murrin CM, Shiely F et al.: Consumption patterns of junk foods in young irish people in relation to body mass index. (2004). Dublin Meeting 5-8 July 2004. Proceedings of the Nutrition Society 2004; 63(1a): 137A.
39. Fried EJ, Nestle M: The growing political movement against soft drinks in schools. J Am Med Assoc 2002; 288 (17): 2181.
40. Harnack L, Stang J, Story M: Soft drink consumption among US children and adolescents: nutritional consequences. J Am Diet Assoc 1999; 99(4): 436-441.
41. Ludwig D, Peterson K, Gortmaker S: Relation between consumption of sugar-sweetened drinks and childhood obesity. Lancet 2001; 357: 505-508.
42. James J, Thomas P, Cavan D et al.: Preventing childhood obesity by reducing consumption of carbonated drinks: cluster randomised controlled trial. Br Med J 2004; 328: 1237.
43. Gillis L, Bar-Or O: Food away from home, sugar-sweetened drink consumption and juvenile obesity. J Am Coll Nutr 2003; 22(6): 539-545.
44. Berkey C, Rockett H, Field A et al.: Sugar-added beverages and adolescent weight change. Obes Res 2004; 12: 778-788.
45. Johnson L, Mander A, Jones L et al.: Is sugar-sweetened beverage consumption associated with increased fatness in children? Nutrition 2007; 23: 557-563.
46. Ochoa MC, Moreno-Aliaga MJ, Martinez-Gonzalez MA et al.: Predictor factors for childhood obesity in a Spanish case – control study. Nutrition 2007; 23: 379-384.
47. Lin BH, Morrison RM: Higher fruit consumption linked with lower body mass index. Food Rev 2002; 25: 28-32.
48. Tohill BC, Seymour J, Serdula M et al.: What epidemiologic studies tell us about the relationship between fruit and vegetable consumption and body weight. Nutrition Reviews 2004; 62: 365-374.
49. Population-based prevention strategies for childhood obesity: report of a WHO forum and technical meeting, Geneva, 15-17 December 2009. WHO 2010.
50. Frank LD, Schmid T, Sallis JF et al.: Linking objective physical activity data with objective measures of urban form. Am J Prev Med 2005; 28(Supl. 2): 117-125.
51. Saelens BE, Sallis JF, Frank LD: Environmental correlates of walking and cycling: findings from the transportation, urban design, and planning literatures. Ann Behav Med 2003; 25: 80-91.
52. Lopez R: Urban sprawl and risk for being overweight or obese. Am J Public Health 2004; 94: 1574-1579.
53. Foxhall K: Beginning to begin: reports from the battle on obesity. Am J Pub Health 2006; 96(12): 2106-2112.
54. Branca F, Nikogosian H, Lobstein T (red.): The challenge of obesity in the WHO European Region and the strategies for response. WHO Regional Office for Europe 2007.
55. Kunkel D, Wilcox B, Cantor J et al.: Report of the APA Task Force on Advertising and Children. Internet: http://www.apa.org/pi/families/resources/advertising-children.pdf, data korzystania: 18.12.2010.
56. Molnar A, Garcia D, Boninger F et al.: Marketing of foods of minimal nutritional value to children in schools. Preventive Medicine 2008; 47: 504-507.
57. Swinburn B, Egger G: Preventive strategies against weight gain and obesity. Obes Rev 2002; 3: 289-301.
58. Marcus C, Nyberg G, Nordenfelt A et al.: A 4-year, cluster-randomized, controlled childhood obesity prevention study: STOPP. Int J Obes 2009; 33: 408-417.
59. Caterson ID, Gill TP: Obesity: epidemiology and possible prevention. Best Pract Res Clin Endocrinol Metab 2002; 16: 595-610.


