© Borgis - Postępy Nauk Medycznych 12/2013, s. 901-903
*Ewa Czaplicka1, Iwona Grabska-Liberek2, Iwona Rospond1, Jarosław Kocięcki1
Zespół Tersona – omówienie przypadków klinicznych i postępowania leczniczego
Terson’s syndrome – case presentation and therapeutic management
1Department and Clinic of Ophthalmology, Poznań University of Medical Sciences
Head of Department and Clinic: Jarosław Kocięcki, MD, PhD
2Clinic of Ophthalmology, Medical Center of Postgraduate Education,
Prof. W. Orłowski Independent Public Clinical Hospital, Warszawa
Head of Clinic: Iwona Grabska-Liberek, MD, PhD, assoc. prof.
Streszczenie
Zespół Tersona początkowo był definiowany jako krwotok do ciała szklistego powstały w związku z krwawieniem podpajęczynówkowym.
Aktualnie na zespół ten składają się wszystkie przypadki krwotoków do wnętrza gałki ocznej, spowodowanych wewnątrzczaszkowym krwawieniem lub wzrostem ciśnienia wewnątrzczaszkowego.
Krwotok wewnątrzgałkowy powstały w przebiegu zespołu Tersona może wystąpić jednostronnie lub w obojgu oczach. Może być zlokalizowany w przestrzeni podsiatkówkowej, śródsiatkówkowej, pomiędzy siatkówką a błoną graniczną ciała szklistego lub w komorze ciała szklistego.
Diagnostyka różnicowa powinna obejmować wykluczenie innych przyczyn krwawienia wewnątrzgałkowego, takich jak: retinopatia cukrzycowa, zwyrodnienie plamki związane z wiekiem, guz wewnątrzgałkowy i odwarstwienie siatkówki o różnej etiologii.
Autorzy prezentują trzy przypadki kliniczne zespołu Tersona, zdiagnozowane i leczone w Klinice Okulistyki Uniwersytetu Medycznego w Poznaniu. Dwa z nich miały przeprowadzoną witrektomię, jeden był leczony zachowawczo. Autorzy przedstawiają również wskazania i przeciwwskazania do leczenia chirurgicznego zespołu Tersona.
Summary
Terson’s syndrome initially was defined as intravitreal haemorrhage in combination with subarachnoideal bleeding.
Presently the name of this syndrome comprises all cases of intraocular haemorrhages in the course of intracranial bleeding or intracranial hypertension.
An intraocular haemorrhage appearing in the course of the Terson’s syndrome can be unilateral or bilateral. It may be localized in the subretinal space, intraretinaly, between the retina and limiting membrane of the vitreous or intravitreously.
The differential diagnosis should encompass other causes of vitreous haemorrhage e.g. diabetic retinopathy, age-related macular degeneration, intraretinal tumor and retinal detachment of different etiology.
The authors present 3 cases of Terson’s syndrome diagnosed and treated at the Department of Ophthalmology, University of Medical Sciences, Poznań, Poland. In 2 cases vitrectomy was performed, in 1 case a non-surgical therapy was administered. The authors present also indications and contraindications to the surgical management of Terson’s syndrome.

INTRODUCTION
The intraretinal haemorrhage in the course of a subarachnoid bleeding was first described in German literature by Litten in 1881 (1), but it is the description made by Terson in 1900 which is usually associated with this disease (2). Nowadays, the name also includes all forms of intraocular haemorrhage which can be associated with intracranial bleeding or intracranial hypertension (3, 4).
Clinical symptoms of Terson’s syndrome include a deterioration of visual acuity, which degree depends on the extent of the bleeding, along with characteristic neurological symptoms. Vitreous haemorrhage in the course of Terson’s syndrome can be unilateral or bilateral. Other clinical symptoms include optic disc oedema and formation of preretinal membranes in the macula region.
A differential diagnosis should encompass other causes of vitreous haemorrhage e.g. diabetic retinopathy, age-related macular degeneration, intraocular tumour or retinal detachment of different etiology.
Establishing a formal diagnosis and choosing a method of treatment requires computed tomography of the skull and/or magnetic resonance and, alternatively, a cerebrospinal fluid examination. A B-mode ultrasound scan allows for establishing the extent of haemorrhage and assessing the possibility of its spontaneous resorption. A close cooperation of ophthalmologist and neurologist is essential in the therapeutic process.
The aim of this work is to present 3 clinical cases of Terson’s syndrome, diagnosed and treated in the Clinic of Ophthalmology of the Poznan University of Medical Sciences.
DESCRIPTION OF CASES
Case No. 1 – G.B., female, 55 years old. Medical history: craniocerebral trauma, subdural haematoma of the frontoparietal region. Vitreous haemorrhage present in the exotropic left eye. The visual acuity before treatment was hand motion. Management: 6 months after the trauma – vitrectomy with SF6 gas application (VOS – 5/8 cc +3.0Dcyl ax 7) subsequently, a silicone oil endotamponade was applied due to retinal detachment (VOS in postoperative course up to 5/10 cc +8.0 sph) (fig. 1).
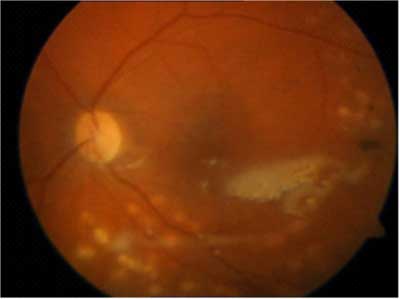
Fig. 1. Image of left eye fundus after vitrectomy with silicone oil injection – case No. 1
Case No. 2 – K.M., male, 24 years old. Medical history: multiorgan trauma, subdural haematoma of the frontoparietal region on the right side. Vitreous bleeding in the right eye, preretinal membranes in the macular region and optic disc oedema. Visual acuity of the diseased eye was 5/50. Management: vitrectomy with silicone oil injection 5 months after the trauma, subsequently, the oil was removed after 6 months. Final visual acuity – 5/5.5 cc -1.0 Dcyl ax 50 (fig. 2).

Fig. 2 Image of the right eye fundus after the removal of silicone oil – case No. 2.
Case No. 3 – C.T., male, 51 years old. Medical history: subarachnoid bleeding of unidentified etiology, haematoma located in posterior cranial fossa. Vitreous bleeding present in both eyes. The visual acuity before treatment was of hand motion level in both eyes. Management: observation – the general condition of the patient did not allow for local or general anaesthesia to perform surgery. In the course of approx. 14 months of observation, the visual acuity improved to 5/7 in the right eye and 5/5.5 in the left eye.
DISCUSSION
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Litten M: Ueber einige vom allegmein-klinischen Standpunkt aus interessante Augenveranderungen. Berl Klin Wochnschr 1881; 18: 23-27.
2. Terson A: De l’hémorrhagie dans le corps vitre au cours de l’hémorrhagie cerebrale. Clin Ophthalmol 1900; 6: 309-312.
3. Nowosielska A, Czarnecki W: Zespół Tersona. Klinika Oczna 2003; 105(1-2): 79-81.
4. Nowosielska A, Czarnecki W, Ząbek M: Zespół Tersona w przebiegu tętniaków mózgu – obserwacje własne. Klinika Oczna 2003; 105(1-2): 49-51.
5. Biousse V, Newman NJ: Intracranial vascular abnormalities. Ophtalmology Clinics of North America 2001; 14: 243-264.
6. Quintyn JC, Massy J, Sanchez Ch, Brasseur G: Acuité visuelle finale des patients opérés par vitrectomie postérieure pour un syndrome de Terson. J Fr Ophtalmol 2000; 23(3): 221-224.
7. Schultz PN, Sobol WM, Weingeist TA: Long-term visual outcome in Terson syndrome. Ophthalmology Dec 1991; 98(12): 1814-1819.
8. Garweg JG, Koerner F: Outcome indicators for vitrectomy in Terson syndrome. Acta Ophthalmol Mar 2009; 87(2): 222-226.
9. Osoba Y, Talbot M: Indirect delivery of argon laser to disperse premacular haemorrhage in a recumbent visually handicapped patient with Terson’s syndrome. Eye 2000; 14(5): 800-802.


