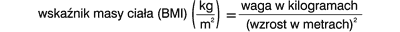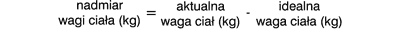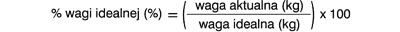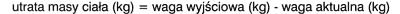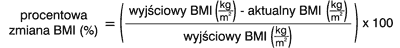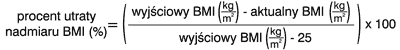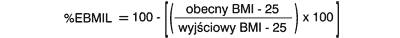© Borgis - Postępy Nauk Medycznych 9/2015, s. 656-661
*Artur Binda, Paweł Jaworski, Adam Ciesielski, Wiesław Tarnowski
Metodologia prezentacji wyników chirurgicznego leczenia otyłości
Methodology for the presentation of the results of surgical treatment for obesity
Klinika Chirurgii Ogólnej, Onkologicznej i Przewodu Pokarmowego, Centrum Medyczne Kształcenia Podyplomowego, Warszawa
Kierownik Kliniki: prof. dr hab. med. Wiesław Tarnowski
Streszczenie
Pomimo stale rosnącej liczby wykonywanych operacji bariatrycznych, do chwili obecnej nie opracowano powszechnie akceptowanych standardów prezentacji wyników chirurgicznego leczenia otyłości. W użyciu jest wiele różnych parametrów oceniających stopień redukcji masy ciała. Ze względu na niedoskonałości związane z każdym z nich, stale poszukiwane są nowe wskaźniki. Dodatkowe utrudnienie stanowi różnorodność metod stosowanych do obliczania tych samych wskaźników. Metody stosowane do obliczania i prezentacji parametrów redukcji masy ciała po operacjach bariatrycznych w istotny sposób wpływają na przedstawiane wyniki leczenia. Różnice pomiędzy prezentowanymi rezultatami mogą wynikać nie z rzeczywistej skuteczności poszczególnych operacji, a jedynie z zastosowanej metodologii. Brak jednolitych standardów w tym zakresie utrudnia porównanie danych z różnych ośrodków, a także porównanie skuteczności różnych metod operacyjnych. Podobny problem dotyczy kryteriów przyjmowanych do oceny ustępowania chorób współistniejących z otyłością. Nie istnieje jednoznaczna definicja sukcesu chirurgicznego leczenia otyłości. Niezależnie od rodzaju przyjętych definicji, metod obliczania parametrów redukcji masy ciała oraz kryteriów służących do oceny ustępowania chorób współistniejących niezbędne jest ich jasne przedstawienie w metodyce publikowanych doniesień.
Summary
Despite the growing number of bariatric procedures performed to date, no widely accepted standards have been developed for the presentation of the results of surgical treatment of obesity. Many different parameters evaluating the degree of weight reduction are currently used. Because of the imperfections associated with each of them new indicators are continually sought. An additional difficulty is the variety of methods used to calculate the same indicators. The methods used to calculate and present weight loss parameters after bariatric surgery have a significant impact on reported results of the treatment. The differences between the presented outcomes may arise not from the real effectiveness of individual procedures, but only with the methodology used. Lack of standards in this area makes it difficult to compare data from different centers, as well as to compare the efficacy of different surgical methods. A similar problem concerns the criteria adopted to assess resolution of comorbidities of obesity. There is no clear definition of the success of surgical treatment of obesity. Regardless of the type of the assumed definitions, calculation methods of weight loss parameters and the criteria used to assess resolution of comorbidities, it is necessary to clearly present them in the methodology of the published reports.

Wstęp
Pomimo gwałtowanego rozwoju chirurgii bariatrycznej w ostatnich dekadach do chwili obecnej nie opracowano powszechnie przyjętego schematu prezentacji wyników chirurgicznego leczenia otyłości. Wątpliwości dotyczą użyteczności parametrów stosowanych do oceny redukcji masy ciała, jak i kryteriów służących do oceny ustępowania chorób współistniejących z otyłością. Nie ma również jednoznacznego stanowiska ekspertów co do definicji sukcesu lub niepowodzenia chirurgicznego leczenia otyłości. Metodologia obliczania i prezentacji parametrów redukcji masy ciała po operacjach bariatrycznych w istotny sposób wpływa na przedstawiane wyniki leczenia. W użyciu jest wiele różnych parametrów, m.in.: procent utraty całkowitej masy ciała (ang. percentage of total weight loss – %TWL), procent utraty nadmiernej masy ciała (ang. percentage of excesive weight loss – %EWL) oraz procent utraty nadmiaru BMI (ang. percentage of excesive BMI loss – %EBMIL) (1, 2). Ze względu na niedoskonałości związane z każdym z nich, stale poszukiwane są nowe wskaźniki. Różnice pomiędzy przedstawianymi rezultatami mogą wynikać nie z rzeczywistej skuteczności poszczególnych operacji, a jedynie z zastosowanej metodologii obliczania i prezentacji wyników. Brak jednolitych schematów utrudnia porównanie danych z różnych ośrodków, a także porównanie skuteczności różnych metod operacyjnych.
Prezentacja wyników chirurgicznego leczenia otyłości
W 1994 roku przedstawiono zalecenia dotyczące prezentacji wyników chirurgicznego leczenia otyłości (3). Zwrócono uwagę na trudności wynikające z różnorodności stosowanych metod operacyjnych, niejednolitych grup pacjentów i wpływu krzywej uczenia. Podkreślono konieczność: używania właściwych metod statystycznych, dokładnego opisu stosowanej techniki operacyjnej, szczegółowego przedstawiania danych demograficznych oraz podawania odsetka pacjentów pozostających w obserwacji dla każdego ocenianego okresu. Dla określenia idealnej masy ciała zalecono korzystanie z tablic Metropolitan Life Insurance Company z 1983 roku (3). Zalecenia te zostały uaktualnione w 1997 roku (4). W 1996 roku potwierdzono zasadność stosowania systemu metrycznego oraz wskazano na konieczność umieszczania odsetka reoperacji w prezentacji wyników. Uznano, że okres obserwacji po leczeniu bariatrycznym powinien wynosić przynajmniej pięć lat. Najczęściej akceptowanymi parametrami służącymi do oceny stopnia redukcji masy ciała były zmiany BMI i %EWL. Podkreślono konieczność oceny jakości życia oraz ustępowania chorób współistniejących. Nie uzyskano konsensusu w zakresie najlepszej metody klasyfikacji otyłości, jak również w zakresie definicji sukcesu i niepowodzenia leczenia bariatrycznego (1). Wskaźnik masy ciała powinien być preferowanym parametrem oceny nadmiernej masy ciała ze względu na dobrą korelację z ryzykiem rozwoju chorób towarzyszących otyłości oraz z ryzykiem śmiertelności. Zmiana BMI może być używana do monitorowania wyników leczenia, a obliczenie wskaźnika masy ciała jest proste, szybkie i tanie (5). W rekomendacjach opublikowanych w 2005 roku w dalszym ciągu do wyliczenia idealnej masy ciała zalecano używanie tablic Metropolitan Life Insurance Company z 1983 roku. Potwierdzono użyteczność BMI, jako wskaźnika oceny stopnia otyłości (6). Wskaźnik masy ciała oblicza się na podstawie następującego wzoru:
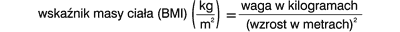
W opracowaniu tym przedstawiono zalecenia dotyczące obliczania parametrów redukcji masy ciała. Nadmiar wagi ciała (ang. excess weight – EW) powinno się obliczać korzystając z następującego wzoru:
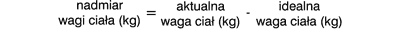
Wskaźnik pozwala na ocenę, o ile aktualna masa ciała jest większa od idealnej wagi ciała.
Procent wagi idealnej (ang. % ideal weight) pozwala na ocenę, o ile procent waga aktualna jest większa lub mniejsza od wagi idealnej dla danego wzrostu i płci pacjenta. Wskaźnik ten oblicza się na podstawie następującego wzoru:
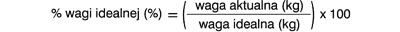
Ubytek masy ciała należy przedstawiać jako różnicę pomiędzy wagą wyjściową z dnia pierwszej wizyty lub dnia operacji a aktualną wagą odnotowaną w danym punkcie obserwacji. Nie jest to jednak parametr zalecany do prezentacji wyników, ponieważ nie uwzględnia wzrostu ani płci pacjenta:
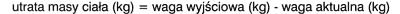
Procentowa utrata masy ciała (ang. percent weight loss – %WL) przedstawia procentową zmianę wyjściowej masy ciała w porównaniu z aktualną wagą ciała. Ocena wyników leczenia przy pomocy tego wskaźnika może być stosowana u osób bardzo otyłych:

Procent utraty nadmiernej masy ciała (%EWL) wyraża procentową utratę nadmiaru masy ciała w wyniku leczenia:

Waga idealna w tym przypadku określana jest na podstawie tablic Metropolitan Life Insurance Company. Autorzy przedstawili również wskaźniki uwzględniające zmiany BMI, procentową zmianę wskaźnika masy ciała (ang. percent change in body mass index – %BMIL) oraz procentową utratę nadmiaru wyjściowego BMI (%EBMIL) (6). Procentowa zmiana wskaźnika masy ciała (%BMIL) obliczana jest na podstawie wzoru:
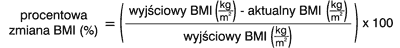
Procentową utratę nadmiaru wyjściowego BMI (%EBMIL) w stosunku do BMI 25 kg/m2 oblicza się przy pomocy następującego wzoru:
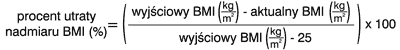
Alternatywny wzór wyliczania %EBMIL przedstawili Baltasar i wsp. (7):
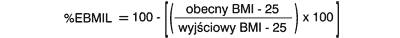
Wyniki uzyskiwane przy użyciu obu wzorów są takie same (7). Zgodnie z zaleceniami z 2005 roku do monitorowania i prezentacji wyników leczenia należy używać %WL i %EWL. W tym samym celu mogą być również stosowane wskaźniki opisujące zmiany BMI. Powyższe parametry należy oceniać co 3 miesiące w ciągu pierwszego roku, a następnie raz do roku (6).
Wpływ sposobu obliczania parametrów redukcji masy ciała na wyniki
Część autorów podaje w wątpliwość wartość %EWL ze względu na jej dużą zmienność w zależności od przyjętej definicji idealnej masy ciała oraz wpływu wyjściowej masy ciała na ostateczny wynik. Masa ciała pacjenta jest oceniana kilkukrotnie przed operacją. W trakcie przygotowania pacjenta do leczenia operacyjnego parametr ten może ulegać zmianie. Zmiany te wpływają na prezentowane wyniki w zależności od momentu, w którym zostanie odnotowana waga przyjmowana za podstawę obliczeń parametrów redukcji masy ciała. W przypadku ośrodków, w których rutynowo wymaga się redukcji masy ciała przed operacją, różnica pomiędzy wagą na wizycie kwalifikacyjnej a wagą z dnia operacji może być znaczna. W metodyce pracy należy podać, w jakim okresie przed operacją została odnotowana waga przyjęta do obliczeń parametrów redukcji masy ciała. Rozbieżności dotyczące momentu, w którym odnotowywana jest waga ciała stanowiąca podstawę obliczeń, są duże (8). Przyjęcie wagi z dnia operacji ogranicza w znacznej mierze wpływ przedoperacyjnego spadku masy ciała na wynik zabiegu operacyjnego. Poza wyjściową masą ciała na %EWL wpływa przyjęta definicja idealnej masy ciała (9, 10). Wzrost wyjściowej masy ciała powoduje spadek %EWL (9). Autorzy amerykańscy ocenili wpływ sposobu definiowania idealnej wagi ciała oraz wyjściowej masy ciała na %EWL. Wagę idealną określano na podstawie tabel Metropolitan Life Insurance Company, przyjmując różne wartości dostępne dla tego samego wzrostu. Do obliczania %EWL przyjmowano wagę z dnia operacji lub najwyższą wagę odnotowaną pomiędzy wizytą kwalifikacyjną a dniem operacji. W zależności od przyjętych parametrów uzyskano rozbieżność od 65 do 82% dla wyłączenia żołądkowo-jelitowego i od 31 do 46% po założeniu opaski regulowanej. Autorzy zwracają uwagę na konieczność ujednolicenia sposobu prowadzenia tych wyliczeń oraz uwzględnianie różnic w trakcie interpretacji wyników ocenianych na podstawie %EWL (10). W doniesieniu Nanni i wsp. %EWL wahał się pomiędzy 34,1 a 46,4% w zależności od definicji idealnej masy ciała. Im większa wartość idealnej masy ciała została przyjęta, tym lepszy był wynik leczenia wyrażany wyższym procentem utraty nadmiaru masy ciała (9). Wyższa waga idealna przyjęta do obliczeń wpływa na spadek wartości mianownika we wzorze używanym do obliczania %EWL, a co za tym idzie, rośnie wartość samego parametru. Również inni autorzy podają w wątpliwość zasadność stosowania %EWL (11). Brak definicji idealnej wagi ciała w większości prac znacznie ogranicza możliwość porównywania wyników leczenia (2).
Nowe wskaźniki
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Oria HE: Reporting Results in Obesity Surgery: Evaluation of a Limited Survey. Obes Surg 1996; 6: 361-368.
2. Dixon JB, McPhail T, O’Brien PE: Minimal reporting requirements for weight loss: current methods not ideal. Obes Surg 2005; 15: 1034-1039.
3. Mason EE, Amaral J, Cowan GS Jr et al.: Standards for Reporting Results. Obes Surg 1994; 4: 56-65.
4. Guidelines for reporting results in bariatric surgery. Standards Committee, American Society for Bariatric Surgery. Obes Surg 1997; 7: 521-522.
5. Clinical guidelines on the identification, evaluation, and treatment of overweight and obesity in adults: executive summary. Expert Panel on the Identification, Evaluation, and Treatment of Overweight in Adults. Am J Clin Nutr 1998; 68: 899-917.
6. Oria HE, Carrasquilla C, Cunningham P et al.: Guidelines for weight calculations and follow-up in bariatric surgery. American Society for Bariatric Surgery Standards Committee, 2004–2005. Surg Obes Relat Dis 2005; 1: 67-68.
7. Baltasar A, Deitel M, Greenstein R: Weight loss reporting (Letter to Editor). Obes Surg 2008; 18: 761-762.
8. Ariyarathenam AV, Pournaras DJ, Tham JC et al.: Need for standardization of the measurement of preoperative weight in bariatric surgical patients in the UK: A survey of British Obesity and Metabolic Surgery Society (BOMSS) members. Int J Surg 2012; 10: 598-600.
9. Nanni G, Familiari P, Mor A et al.: Effectiveness of the Transoral Endoscopic Vertical Gastroplasty (TOGa®): a good balance between weight loss and complications, if compared with gastric bypass and biliopancreatic diversion. Obes Surg 2012; 22: 1897-1902.
10. Montero PN, Stefanidis D, Norton HJ et al.: Reported excess weight loss after bariatric surgery could vary significantly depending on calculation method: a plea for standardization. Surg Obes Relat Dis 2011; 7: 531-534.
11. Deitel M, Gawdat K, Melissas J: Reporting weight loss 2007. Obes Surg 2007; 17: 565-568. Review. Erratum in: Obes Surg 2007; 17: 996.
12. Contreras JE, Santander C, Court I et al.: Correlation between age and weight loss after bariatric surgery. Obes Surg 2013; 23: 1286-1289.
13. Baltasar A, Perez N, Serra C et al.: Weight loss reporting: predicted body mass index after bariatric surgery. Obes Surg 2011; 21: 367-372.
14. Júnior WS, Campos CS, Nonino CB: Reporting results after bariatric surgery: reproducibility of predicted body mass index. Obes Surg 2012; 22: 519-522.
15. van de Laar A, de Caluwè L, Dillemans B: Relative outcome measures for bariatric surgery. Evidence against excess weight loss and excess body mass index loss from a series of laparoscopic Roux-en-Y gastric bypass patients. Obes Surg 2011; 21: 763-767.
16. van de Laar A: Bariatric Outcomes Longitudinal Database (BOLD) suggests excess weight loss and excess BMI loss to be inappropriate outcome measures, demonstrating better alternatives. Obes Surg 2012; 22: 1843-1847.
17. Hatoum IJ, Kaplan LM: Advantages of percent weight loss as a method of reporting weight loss after Roux-en-Y gastric bypass. Obesity 2013; 2: 1519-1525.
18. Instructions for authors November 2014. Obes Surg.
19. Halverson JD, Zuckerman GR, Koehler RE et al.: Gastric bypass for morbid obesity: a medical-surgical assessment. Ann Surg 1981; 194: 152-160.
20. Brolin RE, Kenler HA, Gorman RC et al.: The dilemma of outcome assessment after operations for morbid obesity. Surgery 1989; 105: 337-346.
21. van de Laar AW, Acherman YI: Weight loss percentile charts of large representative series: a benchmark defining sufficient weight loss challenging current criteria for success of bariatric surgery. Obes Surg 2014; 24: 727-734.
22. Romy S, Donadini A, Giusti V et al.: Roux-en-Y gastric bypass vs gastric banding for morbid obesity: a case-matched study of 442 patients. Arch Surg 2012; 147: 460-466.
23. Coleman KJ, Toussi R, Fujioka K: Do gastric bypass patient characteristics, behavior, and health differ depending upon how successful weight loss is defined? Obes Surg 2010; 20: 1385-1392.
24. Buse JB, Caprio S, Cefalu WT et al.: How do we define cure of diabetes? Diabetes Care 2009; 32: 2133-2135.
25. Mas-Lorenzo A, Benaiges D, Flores-Le-Roux JA et al.: Impact of different criteria on type 2 diabetes remission rate after bariatric surgery. Obes Surg 2014; 24: 1881-1887.
26. Ramos-Levi AM, Cabrerizo L, Matía P et al.: Which criteria should be used to define type 2 diabetes remission after bariatric surgery? BMC Surg 2013; 28: 13-18.
27. Brethauer SA, Hammel JP, Schauer PR: Systematic review of sleeve gastrectomy as staging and primary bariatric procedure. Surg Obes Relat Dis 2009; 5: 469-475.
28. Sacks DB, Arnold M, Bakris GL et al.: National Academy of Clinical Biochemistry. Position statement executive summary: guidelines and recommendations for laboratory analysis in the diagnosis and management of diabetes mellitus. Diabetes Care 2011; 34: 1419-1423.
29. Stratton IM, Adler AI, Neil HA et al.: Association of glycaemia with macrovascular and microvascular complications of type 2 diabetes (UKPDS 35): prospective observational study. BMJ 2000; 321: 405-412.
30. American Diabetes Association. Standards of medical care in diabetes-2012. Diabetes Care 2012; 35 (suppl. 1): S11-63.
31. Polskie Towarzystwo Diabetologiczne: Zalecenia kliniczne dotyczące postępowania u chorych na cukrzycę. Diabetologia Kliniczna 2012; 1 (supl. A): A1-A52.
32. Inzucchi SE, Bergenstal RM, Buse JB et al.: Management of hyperglycemia in type 2 diabetes: a patient-centered approach. Position statement of the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetologia 2012; 55: 1577-1596.
33. Oria HE, Moorehead MK: Bariatric analysis and reporting outcome system (BAROS). Obes Surg 1998; 8: 487-499.
34. Oria HE, Moorehead MK: Updated Bariatric Analysis and Reporting Outcome System (BAROS). Surg Obes Relat Dis 2009; 5: 60-66.