© Borgis - Postępy Nauk Medycznych 4/2014, s. 252-260
*Jacek Wachowiak1, Alicja Chybicka2, Jerzy R. Kowalczyk3, Mariusz Wysocki4, Jolanta Goździk5, Ewa Gorczyńska2, Krzysztof Kałwak2, Jan Styczyński4, Katarzyna Drabko3, Anna Pieczonka1
Przeszczepienia komórek krwiotwórczych w pediatrycznych ośrodkach transplantacyjnych 1989-2012: raport Polskiej Pediatrycznej Grupy ds. Transplantacji Komórek Krwiotwórczych
Hematopoietic stem cell transplantation in Polish pediatric transplant centres 1989-2012: a report of the Polish Pediatric Study Group for Hematopoietic Stem Cell Transplantation
1Klinika Onkologii, Hematologii i Transplantologii Pediatrycznej, II Katedra Pediatrii, Uniwersytet Medyczny im. Karola Marcinkowskiego, Poznań
Katedry i Kliniki: prof. dr hab. med. Jacek Wachowiak
2Katedra i Klinika Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej, Uniwersytet Medyczny, Wrocław
Katedry i Kliniki: prof. dr hab. med. Alicja Chybicka
3Klinika Hematologii, Onkologii i Transplantologii Dziecięcej, Uniwersytet Medyczny, Lublin
Kierownik Kliniki: prof. dr hab. med. Jerzy R. Kowalczyk
4Katedra i Klinika Pediatrii, Hematologii i Onkologii, Collegium Medicum, Uniwersytet Mikołaja Kopernika, Bydgoszcz
Kierownik Katedry i Kliniki: prof. dr hab. med. Mariusz Wysocki
5Ośrodek Transplantacji, Katedra Immunologii Klinicznej i Transplantologii, Uniwersytecki Szpital Dziecięcy, Collegium Medicum, Uniwersytet Jagielloński, Kraków
Kierownik Ośrodka: dr hab. med. Jolanta Goździk
Streszczenie
Wstęp. Transplantacja komórek krwiotwórczych (ang. hematopoietic stem cell transplantation – HSCT) jest obecnie ważną składową leczenia chorób nowotworowych, zwłaszcza chorób rozrostowych układu krwiotwórczego, a także niektórych nabytych i wrodzonych chorób nierozrostowych u dzieci i młodzieży.
Cel pracy. Podsumowanie osiągnięć dziecięcych ośrodków HSCT w Polsce w latach 1989-2012.
Materiał i metody. Przeanalizowano dane raportowane corocznie za pomocą opracowanego w tym celu formularza dotyczące HSCT przeprowadzonych u dzieci w latach 1989-2012 w pediatrycznych ośrodkach transplantacyjnych (Poznań od 1989 r., Wrocław od 1994 r., Lublin od 1998 r., Kraków od 2001 r.; Bydgoszcz od 2003 r.).
Wyniki. W Polsce w latach 1989-2012 liczba pediatrycznych stanowisk transplantacyjnych wzrosła z 1 do 35, a liczba HSCT z 1/rok (0,8/10 milionów) do 147/rok (201/10 milionów). Przeprowadzono ogółem 1856 HSCT, w tym 1222 (66%) allogeniczne (allo-HSCT) (110 w 2012 r.) i 634 (34%) autologiczne (auto-HSCT) (35 w 2012 r.). Spośród 1222 allo-HSCT 77% przeprowadzono u dzieci z chorobą rozrostową (ALL – 47%, AML – 24%, MDS – 11%, CML – 10%), a 23% u dzieci z chorobą nierozrostową (SAA – 47%, wrodzone niedobory odporności – 29%, wrodzone niewydolności szpiku – 16%, choroby metaboliczne – 7%). Spośród 634 auto-HSCT 35% przeprowadzono u dzieci z chorobą rozrostową układu krwiotwórczego (NHL – 42%, AML – 26%, ALL – 17%), a 65% u dzieci z guzem litym (zwojak zarodkowy – 55%, mięsak Ewinga – 21%).
Wnioski. W Polsce w latach 1989-2012 powstało zaplecze niezbędne do przeprowadzenia HSCT u każdego polskiego dziecka ze wskazaniami do tego zabiegu, a HSCT stała się ważną składową leczenia pediatrycznego, zwłaszcza w onkologii i hematologii dziecięcej oraz we wrodzonych niedoborach odporności.
Summary
Introduction. Nowadays hematopoietic stem cell transplantation (HSCT) is an important component of the oncological treatment in children, especially in those with hematological malignancies and the treatment of choice for some congenital and acquired non-malignant disorders.
Aim. Survey of Polish pediatric HSCT centres activity between 1989-2012.
Material and methods. Data concerning HSCT performed in the Polish pediatric transplant centres (Poznań since 1989, Wrocław since 1994, Lublin since 1998, Kraków since 2001, Bydgoszcz since 2003) between 1989-2012 have been collected annually using standarized form (total number of HSCT performed the last year split by indication, HSCT type, donor type, stem cell source).
Results. In Poland between 1989-2012 the number of pediatric transplant beds grew from one to 35, simultaneously yearly number and rate of transplants increased from 1/year (0.8/10 milion) to 147/year (201/10 milion). All-in 1856 HSCT were performed, including 1222 (66%) allogeneic transplants (allo-HSCT) (110 in 2012) and 634 (34%) autologous (auto-HSCT) 35 in 2012. Out of 1222 allo-HSCT, 77% were performed for malignancy (ALL – 47%, AML – 24%, MDS – 11%, CML – 10%), and 23% for non-malignant disorders (SAA – 47%, congenital immunodeficiency – 29%, hereditary bone marrow failure – 16%, metabolic disorders – 7%).
Among 634 auto-HSCT, 35% were done for hematological malignancy (NHL – 42%, AML – 26%, ALL – 17%), whilst remaining 65% for solid tumor (neuroblastoma – 55%, Ewing’s sarcoma – 21%).
Conclusions. In Poland between 1989-2012 the infrastructure indispensable to perform HSCT in each Polish child with indications for this therapeutic procedure has been created, HSCT has become an important part of pediatric treatment, especially in pediatric oncology and hematology and in primary immunodeficiences.

Wstęp
W Polsce pierwsze, pionierskie w skali całego świata, próby transplantacji szpiku (ang. bone marrow transplantation – BMT) u dzieci podjął w 1938 roku Jan Raszek-Rosenbusch w kierowanej przez prof. Franciszka Groëra Klinice Pediatrii Uniwersytetu im. Jana Kazimierza we Lwowie. Wyniki tych pierwszych prób Raszek-Rosenbusch opublikował po zakończeniu II wojny światowej w wydawanym w Szwajcarii międzynarodowym czasopiśmie Annales Paediatrici w 1949 roku (1).
Pierwszego w Polsce przeszczepienia szpiku z uwzględnieniem współczesnej wiedzy i zasad dokonał w lutym 1983 roku zespół lekarzy z Kliniki Hematologii i Onkologii Dziecięcej AM w Poznaniu pod kierunkiem prof. Urszuli Radwańskiej (2). Była to transplantacja syngeniczna u dziecka z niedokrwistością aplastyczną.
Wkrótce po tym, tj. 28 listopada 1984 roku Zespół Przeszczepiania Komórek Krwiotwórczych Zakładu Immunologii i Klinicznego Oddziału Izotopowego Centralnego Szpitala Klinicznego Wojskowej Akademii Medycznej w Warszawie pod kierunkiem prof. Wiesława Wiktora Jędrzejczaka przeprowadził allogeniczną transplantację szpiku u 6-letniej dziewczynki z niedokrwistością Diamonda-Blackfana (3). Szpik pochodził od identycznej w HLA siostry i był to pierwszy bez napromieniania całego ciała oraz drugi na świecie zabieg zakończony sukcesem u chorego z tym rozpoznaniem. Do marca 1987 roku Zespół wykonał ogółem 9 allogenicznych BMT, a w czerwcu tego samego roku został rozwiązany w trybie administracyjnym (4).
Jednak właściwy rozwój transplantacji komórek krwiotwórczych (ang. hematopoietic stem cell transplantation – HSCT) u dzieci i młodzieży w Polsce nastąpił na przestrzeni lat dziewięćdziesiątych XX wieku oraz pierwszej dekady XXI wieku, w miarę jak powstawały i podejmowały działalność kolejne dziecięce oddziały transplantacji szpiku tworzone przy klinikach onkologii i hematologii dziecięcej w Poznaniu (1989 r.), we Wrocławiu (1994 r.), w Lublinie (1998 r.), w Krakowie (2001 r.) i w Bydgoszczy (2003 r.), które – już wcześniej blisko ze sobą współpracując – utworzyły podczas II Zjazdu Polskiego Towarzystwa Onkologii i Hematologii Dziecięcej w Krakowie w 2003 r. Polską Pediatryczną Grupę ds. Transplantacji Komórek Krwiotwórczych (PPGdsTKK).
Cel pracy
Podsumowanie osiągnięć dziecięcych ośrodków transplantacji komórek krwiotwórczych w Polsce w latach 1989-2012.
Materiał i metody
Przeanalizowano dane dotyczące transplantacji komórek krwiotwórczych przeprowadzonych u dzieci w latach 1989-2012 w polskich pediatrycznych ośrodkach transplantacyjnych (Poznań od 1989 r.; Wrocław od 1994 r.; Lublin od 1998 r.; Kraków od 2001 r.; Bydgoszcz od 2003 r.), które raportowane są corocznie za pomocą formularza opracowanego specjalnie w tym celu, który uwzględnia rozpoznanie i fazę choroby, rodzaj HSCT (allogeniczna, syngeniczna, autologiczna), typ dawcy allogenicznych komórek krwiotwórczych (rodzeństwo zgodne w HLA [ang. matched sibling donor – MSD]; dawca rodzinny częściowo niezgodny w HLA [ang. mismatched family donor – MMFD]; dawca niespokrewniony [ang. unrelated donor – UD]; bliźniak homozygotyczny), źródło komórek krwiotwórczych (BM, PB, CB) oraz rok, w którym przeprowadzono zabieg. Wyniki przeprowadzanej analizy przedstawiono w postaci liczb bezwzględnych i procentów odnoszących się do pacjentów i przeprowadzonych HSCT. Zmiany zachodzące w kolejnych latach analizowanego okresu czasu zaprezentowano w postaci krzywych na układzie współrzędnych z osią odciętych jako osią czasu. Częstość poszczególnych rodzajów HSCT wyrażano ich liczbą bezwzględną w przeliczeniu na 10 milionów dzieci i młodzieży. Źródłem danych dotyczących liczebności populacji dzieci i młodzieży w Polsce był Rocznik Statystyczny Głównego Urzędu Statystycznego. Liczebność tej populacji wynosiła 11,9 mln w 1990 roku, 9,3 mln w 2000 roku i 7,3 mln w 2011 roku.
Wyniki
Liczba i gęstość pediatrycznych ośrodków transplantacji komórek krwiotwórczych
Obecnie w Polsce aktywnych jest 5 dziecięcych oddziałów transplantacji komórek krwiotwórczych, w tym w Klinice Onkologii, Hematologii i Transplantologii Pediatrycznej UM w Poznaniu od 1989 r., w Klinice Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej UM we Wrocławiu od 1994 r., w Klinice Onkologii, Hematologii i Transplantologii Dziecięcej UM w Lublinie od 1998 r., w Uniwersyteckim Szpitalu Dziecięcym Collegium Medicum UJ w Krakowie od 2001 r. oraz w Klinice Pediatrii, Hematologii i Onkologii Collegium Medicum UMK w Bydgoszczy od 2003 roku. Wszystkie wymienione ośrodki posiadają akredytację EBMT oraz Ministerstwa Zdrowia na przeprowadzanie zarówno transplantacji autologicznych, jak i allogenicznych, a w przypadku tych ostatnich zarówno na transplantacje od rodzeństwa, jak i od dawców alternatywnych (dawcy niespokrewnieni, częściowo niezgodni dawcy rodzinni). Liczba dziecięcych ośrodków HSCT w przeliczeniu na 10 mln dzieci i młodzieży wzrosła z 0,84 w 1990 r. poprzez 3,2 w 2000 r. do 6,8 w 2012 roku.
Liczba i gęstość pediatrycznych stanowisk transplantacji komórek krwiotwórczych
Liczba stanowisk transplantacyjnych w ośrodkach pediatrycznych wzrosła od jednego w 1989 r. (w Poznaniu), poprzez 20 stanowisk w 2000 r., do 35 od 2005 r., w tym 12 we Wrocławiu, 8 w Poznaniu, 6 w Krakowie, 5 w Bydgoszczy oraz 4 w Lublinie (tab. 1). Liczba dziecięcych stanowisk HSCT w przeliczeniu na 10 mln dzieci i młodzieży wzrosła z 0,84 w 1990 r. poprzez 21,5 w 2000 r. do 48 w 2012 roku.
Tabela 1. Liczba dziecięcych stanowisk transplantacji komórek krwiotwórczych w Polsce w latach 1989-2012.
Rok Ośrodek | 1989-1993 | 1994 | 1995 | 1996 | 1997 | 1998 | 1999 | 2000 | 2001 | 2002 | 2003 | 2004 | 2005-2012 |
| Poznań | 1 | 1 | 2 | 2 | 2 | 2 | 3 | 3 | 3 | 3 | 3 | 3 | 8 |
| Wrocław | | 3 | 3 | 3 | 3 | 3 | 6 | 12 | 12 | 12 | 12 | 12 | 12 |
| Lublin | | | | | | 4 | 4 | 4 | 4 | 4 | 4 | 4 | 4 |
| Kraków | | | | | | | | | | 6 | 6 | 6 | 6 |
| Bydgoszcz | | | | | | | | | | | 5 | 5 | 5 |
| Ogółem | 1 | 4 | 5 | 5 | 5 | 9 | 13 | 19 | 19 | 25 | 30 | 30 | 35 |
Liczba i rodzaj transplantacji komórek krwiotwórczych u dzieci w Polsce
Ogółem w latach 1989-2012 w dziecięcych ośrodkach HSCT przeprowadzono 1856 transplantacji komórek krwiotwórczych, w tym 1222 (66%) allogeniczne i 634 (34%) autologiczne.
Allogeniczne transplantacje u dzieci zaczęto systematycznie przeprowadzać w 1989 r. w Klinice Onkologii, Hematologii i Transplantologii Pediatrycznej w Poznaniu (ryc. 1). Do 1994 r. wykonywano rocznie 5-6 allo-HSCT. W kolejnych latach, po podjęciu działalności przez Dziecięce Oddziały Transplantacji Szpiku we Wrocławiu (w 1994 r.) i w Lublinie (w 1998 r.) oraz zwiększeniu do 3 liczby stanowisk w Poznaniu (1995 r.), liczba allo-HSCT wykonywanych w ośrodkach pediatrycznych zaczęła systematycznie wzrastać od 10 przeprowadzonych w 1995 r. do 44 w 2000 roku. Po podjęciu działalności przez ośrodki w Krakowie (w 2001 r.) i w Bydgoszczy (w 2003 r.) oraz rozbudowie ośrodków we Wrocławiu (do 12 stanowisk w 2001 r.) i w Poznaniu (do 8 stanowisk w 2005 r.) w 2006 r. przeprowadzono 100, a w 2012 r. 110 allo-HSCT.
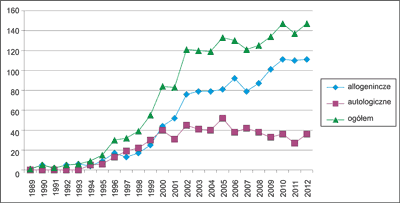
Ryc. 1. Liczba i rodzaj transplantacji komórek krwiotwórczych u dzieci i młodzieży w ośrodkach pediatrycznych w latach 1989-2012.
Autologiczną HSCT jako pierwsza spośród klinik pediatrycznych przeprowadziła w 1994 r. Klinika Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej we Wrocławiu. Pomiędzy rokiem 1994 a 2000 liczba auto-HSCT wykonanych w kolejnych latach systematycznie wzrastała, od 5 do 40, i od 2000 r. utrzymuje się na zbliżonym poziomie, z 37 zabiegami auto-HSCT przeprowadzonymi w 2012 roku (ryc. 1).
Typ dawcy allogenicznych komórek krwiotwórczych w pediatrycznych ośrodkach transplantacyjnych
Spośród 1222 biorców poddanych allo-HSCT w okresie 1989-2012 aż 617 (50,5%) otrzymało komórki krwiotwórcze od dawcy niespokrewnionego, 497 (40,7%) od rodzeństwa zgodnego w HLA (ang. matched sibling donor – MSD), 102 (8,3%) od dawcy rodzinnego częściowo niezgodnego, a 6 (0,5%) od bliźniaka homozygotycznego.
Na uwagę zasługuje przede wszystkim obserwowany od 2000 r. bardzo szybki wzrost liczby przeszczepień od dawców niespokrewnionych (ryc. 2), których wykonywanie w polskich ośrodkach pediatrycznych zainicjowała w tymże roku Klinika Hematologii i Onkologii Dziecięcej we Wrocławiu (przeszczepienia od dawców niespokrewnionych w ośrodku poznańskim wykonuje się od 2001 r., w ośrodku lubelskim od 2002 r., a w ośrodkach krakowskim i bydgoskim od 2007 r.). Do 1999 r. transplantacji od dawców niespokrewnionych w pediatrycznych ośrodkach transplantacyjnych nie przeprowadzano. W 2000 r. wykonano 6 transplantacji od dawców niespokrewnionych i stanowiły one 13,6% spośród 44 allo-HSCT przeprowadzonych w ośrodkach pediatrycznych. Już w 2003 r. liczba UD-HSCT (n = 36) zrównała się z liczbą MSD-HSCT (n = 34), a od 2004 r. przeważa nad liczbą MSD-HSCT i dalej rośnie. W 2012 r. przeprowadzono 73 UD-HSCT, co stanowiło 66,4% spośród 110 wykonanych allo-HSCT.

Ryc. 2. Liczba allogenicznych transplantacji komórek krwiotwórczych u dzieci i młodzieży w latach 1989-2012 – ogółem i w zależności od rodzaju dawcy (UD – dawca niespokrewniony; MMFD – dawca rodzinny częściowo niezgodny; MSD – rodzeństwo zgodne w HLA).
Liczba MSD-HSCT wzrastała od jednej w 1989 r. do 40 w 2002 r. i od tego momentu utrzymuje się na poziomie ok. 30/rok (ryc. 2). W 2012 r. wykonano 30 MSD-HSCT, które stanowiły 27% spośród wszystkich allo-HSCT.
Pierwszą MMFD-HSCT przeprowadzono w 1996 r. w ośrodku wrocławskim. Liczba MMFD-HSCT nie wzrasta i średnio wynosi ok. 5-10/rok (ryc. 2). W 2012 r. w dziecięcych ośrodkach transplantacyjnych przeprowadzono 7 przeszczepień od dawców rodzinnych częściowo niezgodnych.
Źródło komórek krwiotwórczych do allogenicznej HSCT w pediatrycznych ośrodkach transplantacyjnych
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Raszek-Rosenbusch J: Technique and indications of the therapeutic intramedullar transfusion of the bone marrow in children. Ann Paediatr 1949; 173: 90-102.
2. Kaftański R: Przeszczepienie syngenicznego szpiku u dziewczynki z niedokrwistością aplastyczną. Materiały Naukowe XIII Zjazdu PTHiT, Szczecin 15-17.09.1983: 106.
3. Jędrzejczak W, Szczylik C, Pojda Z: Success of bone marrow transplantation in congenital Diamond-Blackfan anaemia. Eur J Haematol 1987; 38: 204-207.
4. Jędrzejczak W: Zespół Przeszczepiania Komórek Krwiotwórczych Zakładu Immunologii i Klinicznego Oddziału Izotopowego Centralnego Szpitala Klinicznego Wojskowej Akademii Medycznej w Warszawie. [W:] Jędrzejczak W (red.): Ośrodki przeszczepiania komórek krwiotwórczych w Polsce 1984-2009. Fundacja Hematologii i Onkologii, Warszawa 2009: 11-16.
5. Miano M, Labopin M, Hartmann O et al.: Haematopoietic stem cell transplantation trends in children over the last three decades: a survey by the Paediatric Diseases Working Party of the European Group for Blood and Marrow Transplantation. Bone Marrow Transplant 2007; 39: 89-99.
6. Passweg JR, Baldomero H, Gratwohl A et al.: The EBMT actvity survey: 1990-2010. Bone Marrow Transplant 2012; 47: 906-923.
7. Wachowiak J, Chybicka A, Boruczkowski D et al.: Treosulfan-based preparative regimen for allogeneic HSCT in children with increased risk of regimen-related toxicity (RRT). Bone Marrow Transplant 2002; 29 (suppl. 2): S206-207.
8. Hołowiecki J: Przeszczepianie szpiku – stan obecny i perspektywy. [W:] Raport o stanie przeszczepiania komórek, tkanek i narządów w Polsce. Krajowa Rada Transplantacyjna przy Ministrze Zdrowia. Warszawa 2000: 97-116.
9. Gratwohl A, Baldomero H, Sureda A: Indications for and current practice of allogeneic and autologous HSCT. [In:] Apperley J, Carreras E, Gluckman E, Masszi T (eds.): Haematopoietic stemcell transplantation. The EBMT Handbook. EBMT-ESH, Paris 2012: 303-315.
10. Styczyński J, Kałwak K, Ussowicz M et al.: Przeszczepianie krwi pępowinowej w polskich ośrodkach pediatrycznych: raport Polskiej Pediatrycznej Grupy ds. Transplantacji Komórek Krwiotwórczych. Acta Haematol Pol 2012; 43: 265-270.


