© Borgis - Anestezjologia Intensywna Terapia 3/2006, s. 158-163
*Magdalena Mierzewska-Schmidt, Marcin Rawicz
Analiza retrospektywna transportu dzieci w stanie zagrożenia życia na terenie województwa mazowieckiego
Emergency transport of critically ill children in the Mazovian region – a retrospective analysis
Katedra Anestezjologii i Intensywnej Terapii AM w Warszawie
kierownik: prof. dr hab. n. med. E. Mayzner-Zawadzka
Summary
Background.Safe and effective transport of critically ill children has been considered to be an integral part of pediatric intensive care. Stabilization of the critical patient´s condition before transport, in the field or in the referring hospital, is essential to reduce the incidence of severe complications which may occur en route. The most important components of paediatric transport are the skills and experience of medical and nursing staff and therefore the service should be specialized. Unfortunately, in the Warsaw area, specialized transport for critically ill children is not available.
Methods. The purpose of this study was to retrospectively evaluate the quality of transport of critically ill children (2 months – 15 years) admitted to the pediatric intensive care unit over the period from December 2001 to April 2005. All 66 children required mechanical ventilation during the transfer or immediately after admission.
The severity of illness on admission was evaluated using the PRISM score, and the level of consciousness determined using the GCS. The quality of transport was analyzed using the following factors: maintenance of airway and ventilation, vascular/intraosseous/arterial access, maintenance of circulation (including fluids and drugs), and stabilization of the cervical spine. The primary and secondary (interhospital) transports were compared.
Results. The mean PRISM score was 33.0% ± 23.0. The final mortality rate was 9.1%. 63.6% of children were transported without securing of the airway. 34.2% (25 of 37) of children were intubated at the site of the accident and 41.4% (17 of 29) before the interhospital transfer.
The following complications and/or adverse incidents were observed: traumatic intubation – 2, iatrogenic pneumothorax – 2, accidental extubation – 2, ventilation via the displaced tracheal tube (located in the oesophagus or in the pharynx) – 3, and aspiration pneumonitis – 5. In 4 cases, the size of the tracheal tube was inappropriate. Two children with respiratory distress were transported breathing spontaneously via a tracheal tube (one of them, who was transported over 100 km, subsequently developed ARDS).
25.7% of patients had no vascular access. Peripheral venous access was secured in all children before the secondary transport, whereas only 20 of 37 patients (54%) had an intravenous cannula during the primary transport. Apart from one case of jugular external vein puncture, no attempts at central vessel cannulation were recorded. The intraosseus route was never used.
Intravenous fluids were administered in 30% of cases, usually 3.3% glucose in 0.3% NaCl, and 5% glucose in water or 0.9% NaCl. Colloids or hypertonic solutions were never used. Drugs were given during 56% of all transfers, most frequently sedatives and/or anticonvulsants, and/or steroids. Analgesics were given only once.
Conclusions. The quality of paediatric emergency transport in the Warsaw area has been found to be unsatisfactory. The common practice was „to scoop and run” instead of „stay and stabilize”. There is an urgent need to improve the quality of the transport, either by specialized training of existing teams and/or by organizing a specialized pediatric transportation unit. The latter would be probably more effective.

Transport chorego w stanie zagrożenia życia jest istotnym czynnikiem, mogącym mieć wpływ na ostateczny wynik leczenia, a nawet decydować o przeżyciu [1, 2]. Bezpieczny przewóz wymaga zabezpieczenia podstawowych czynności życiowych przed jego rozpoczęciem transportu. Podstawowymi elementami przygotowania są ocena i zabezpieczenie drożności dróg oddechowych i wydolności układu krążenia oraz uzyskanie dostępu donaczyniowego, który umożliwia skuteczne zastosowanie płynów infuzyjnych i leków.
Przewóz ciężko chorych dzieci stwarza szczególnie wiele problemów, które mogą stanowić prawdziwe wyzwanie dla zespołów karetek „R”, transportujących je tylko okazjonalnie. Do najczęstszych zaliczyć można trudniejsze niż u dorosłego warunki uzyskania dostępu dożylnego, konieczność dostosowania rozmiaru i położenia rurki intubacyjnej do wielkości dziecka oraz stosowanie leków w dawkach przeliczanych na masę ciała. Brak wprawy w zakresie tych czynności wydłuża czas niezbędny do ich wykonania i zwiększa ryzyko powikłań [3]. Do tych technicznych problemów dołącza się lęk przed rodzicami, obciążenie odpowiedzialnością związaną z udzielaniem pomocy dziecku oraz emocjonalne reakcje ze strony otoczenia.
Obawa przed tymi problemami może skłaniać lekarza odpowiedzialnego za przewóz do odstąpienia od zabezpieczenia podstawowych czynności życiowych i stabilizacji stanu dziecka przed transportem, na rzecz zastosowania zasady „bierz i pędź”, co w istotnym stopniu może przyczynić się do niepowodzenia leczenia w ośrodku docelowym.
Wykazano, że przewóz dziecka przez specjalistyczny zespół pediatryczny zmniejsza ryzyko powikłań występujących podczas transportu, rzadziej też występuje konieczność podjęcia natychmiastowych działań po przyjęciu do OIT [3, 4]. Z tego właśnie powodu w wielu krajach Europy Zachodniej i USA, a także w niektórych województwach naszego kraju przewozem dzieci w stanie zagrożenia życia zajmują się wyspecjalizowane zespoły pediatryczne [5]. W województwie mazowieckim za udzielanie pomocy przedszpitalnej i transport dzieci (poza noworodkami i młodszymi niemowlętami) odpowiedzialne są zespoły „R”. Celem pracy była analiza zabezpieczenia dzieci w stanie zagrożenia życia podczas transportu na terenie województwa mazowieckiego.
Metodyka
Oceną retrospektywną objęto okoliczności transportu wszystkich dzieci przywiezionych karetką „R” w stanie bezpośredniego zagrożenia życia i przyjętych bezpośrednio do OIT w okresie od grudnia 2001 r. do kwietnia 2005 r. W analizie uwzględniono wyłącznie dzieci wymagające sztucznej wentylacji płuc w drodze do szpitala transportu lub bezpośrednio po przyjęciu. Nie uwzględniono chorych przewożonych karetką noworodkową.
Na podstawie dokumentacji medycznej ocenie poddano stan dzieci przy przyjęciu:
– w skali PRISM ( Pediatric Risk of Mortality) [6],
– według GCS.
Ponadto uwzględniano przyczynę przyjęcia, czas trwania leczenia w OIT oraz jego wynik końcowy.
W ocenie jakości transportu brano pod uwagę:
– zabezpieczenie dróg oddechowych (intubacja, o ile możliwe – rozmiar i położenie rurki dotchawiczej) oraz sztuczną wentylację płuc,
– zabezpieczenie dostępu dożylnego (obwodowego lub centralnego), doszpikowego i tętniczego,
– rozpoczęcie wstępnej stabilizacji stanu chorego podczas transportu – tj. podanie leków, płynów infuzyjnych oraz unieruchomienie kręgosłupa,
– powikłania zaistniałe podczas transportu lub/i będące jego wynikiem.
Porównano również sposób postępowania podczas tzw. transportu pierwotnego (z domu lub miejsca wypadku do szpitala) i transportu wtórnego (międzyszpitalnego).
Wyniki
Analizą retrospektywną objęto dokumentację medyczną 66 dzieci w wieku od 2 miesięcy do 15 lat (5,3±4,4 lat). Transport pierwotny wykonywano w 37 przypadkach a wtórny w 29. Przyczyny przyjęcia do OIT ilustruje rycina 1. Średni czas leczenia w OIT wyniósł 6,3 dnia. Ogólna średnia przewidywana śmiertelność wg skali PRISM wynosiła 33±28,2% (1,2-99,1%), natomiast śmiertelność rzeczywista – 9,1%.
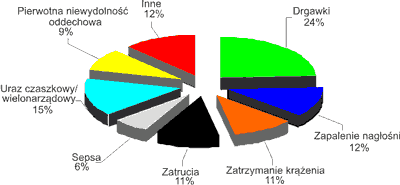
Ryc. 1. Przyczyny przyjęcia do OIT.
Wśród 6 dzieci które zmarły, u pięciorga doszło do zatrzymania krążenia w okresie przedszpitalnym. Przyczynami zatrzymania krążenia były: uraz wielonarządowy, utopienie, uraz OUN, ostra niedrożność dróg oddechowych (u dziecka z zespołem Pierre-Robin) i stan drgawkowy (u dziecka z zespołem wad wrodzonych i padaczką). Jedyne dziecko w tej podgrupie, które nie było resuscytowane przed przyjęciem do szpitala, zmarło z powodu niewydolności wielonarządowej w przebiegu posocznicy meningokokowej z zespołem Waterhouse-Friedrichsena.
Przewidywana śmiertelność wg skali PRISM u dzieci które zmarły wynosiła 88,5±11,6% (72,1-99,1%). W przypadku dzieci przewożonych z domu lub z ulicy wynosiła 37,5±29,3% (3,1-99,1%), natomiast podczas przewozu międzyszpitalnego – 27,0±26,1% (1,2-92,5%).
Stan świadomości dzieci oceniany przy przyjęciu wg skali Glasgow (lub Glasgow pediatrycznej [7] w przypadku niemowląt) ilustruje rycina 2.
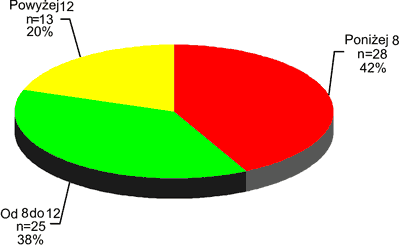
Ryc. 2. Ocena dzieci wg skali Glasgow (pkt).
Większość tj. 63,6% chorych w stanie zagrożenia życia transportowano bez zabezpieczenia drożności dróg oddechowych. Dokładne dane, z wyodrębnieniem grupy dzieci z urazem wielonarządowym, grupy głęboko nieprzytomnych oraz grupy niemowląt ilustruje rycina 3.
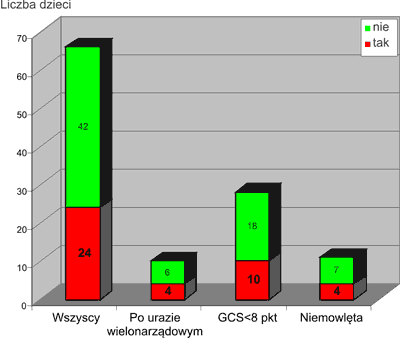
Ryc. 3. Intubacja dotchawicza w transporcie.
Stan zabezpieczenia drożności dróg oddechowych z podziałem na przewóz pierwotny i wtórny oraz z uwzględnieniem osoby wykonującej intubację przedstawia rycina 4. W przypadku transportu wtórnego najczęściej (10/12) intubację wykonywał anestezjolog ze szpitala macierzystego, zaś w 2 przypadkach nie udało się ustalić, kto wykonał ten zabieg. W przewozach międzyszpitalnych 7 razy transportowano dzieci z zapaleniem nagłośni, zaś intubację tchawicy w szpitalu macierzystym przed rozpoczęciem transportu wykonano jedynie u 2 z nich.
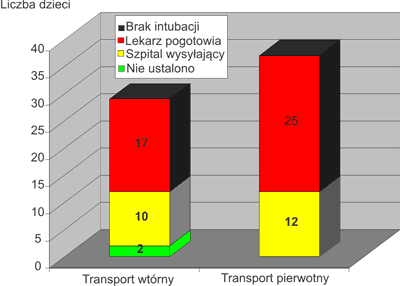
Ryc. 4. Intubacja w transporcie z uwzględnieniem osoby wykonującej.
Wśród dzieci zaintubowanych na czas transportu obserwowano następujące nieprawidłowości lub/i powikłania:
– w 4 przypadkach dobór rurki intubacyjnej był nieprawidłowy – co najmniej dwa rozmiary poniżej należnego, ze znacznym przeciekiem wokół rurki (dzieci bez patologii dróg oddechowych),
– 2 intubacje były urazowe (naderwanie struny głosowej, uszkodzenie spoidła tylnego),
– w 2 przypadkach transportowano dzieci oddychające samoistnie przez rurkę intubacyjną, bez CPAP (1 dziecko z zapaleniem nagłośni, 1 z ARDS w przebiegu posocznicy meningokokowej, transportowane z odległości około 100 km),
– w 2 przypadkach przy przyjęciu stwierdzono nieodbarczoną jatrogenną odmę opłucnową (1 dziecko po resuscytacji, 1 dziecko ze stanem drgawkowym, zaintubowane i wentylowane ręcznie),
– w 3 przypadkach wentylację płuc u chorych usiłowano prowadzić przez rurkę intubacyjną znajdującą się poza tchawicą (2 razy w przełyku, raz w gardle – nierozpoznana przypadkowa ekstubacja lub pierwotnie nieprawidłowe położenie rurki),
– 2 przypadkowe ekstubacje podczas transportu (dzieci pozostawiono oddychające spontanicznie).
U pięciorga niezaintubowanych dzieci rozwinęło się zapalenie płuc. Konsekwencją opisanych nieprawidłowości była, często stwierdzana przy przyjęciu, hipoksja i mieszana kwasica metaboliczno-oddechowa.
W dokonanej analizie stwierdzono, że 25,7% dzieci przywieziono bez jakiegokolwiek dostępu donaczyniowego. Podczas przewozów wtórnych, we wszystkich przypadkach, w szpitalu macierzystym zakładano kaniulę do naczynia obwodowego, natomiast w przypadku transportów pierwotnych tylko w nieco ponad połowie przypadków (54%) wykonywano dostęp dożylny (ryc. 5). Kaniulę do żyły założono tylko u jednego spośród pięciorga niemowląt podczas transportu pierwotnego (ryc. 6).
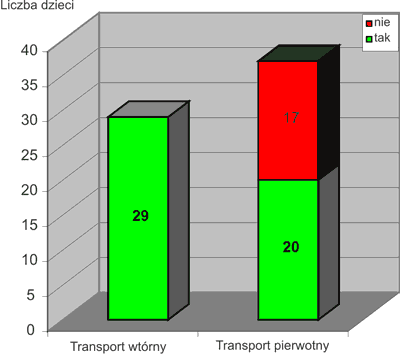
Ryc. 5. Obecność dożylnego dostępu u dzieci w czasie transportu.
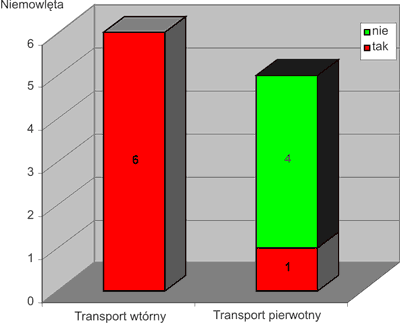
Ryc. 6. Obecność dostępu dożylnego u niemowląt w czasie transportu.
Tylko w jednym przypadku kaniulę wprowadzono do żyły szyjnej zewnętrznej. Ani razu nie wykorzystano dojścia do jamy szpikowej, żadne dziecko nie miało też dostępu do żył centralnych ani dotętniczych.
Płyny infuzyjne przetaczano u około 30% dzieci. Najczęściej były to: roztwór zawierający 5% glukozę i 0,9% NaCl w stosunku 2:1, w następnej kolejności 5% glukoza oraz 0,9% NaCl. Najrzadziej stosowano pediatryczny płyn wyrównawczy. Nie przetaczano koloidów ani roztworów soli hipertonicznej.
Leki podawano u 37 dzieci (56,1%). Rodzaj i częstość stosowania leków zestawiono w tabeli I. Najczęściej wykorzystywano drogę dożylną, następnie doodbytniczą, najrzadziej domięśniową.
Tab. I. Rodzaj środków farmakologicznych i częstość ich stosowania
| Rodzaj | Liczba zastosowań |
| Przeciwdrgawkowe/sedacyjne | 20 |
| Przeciwbólowe (morfina) | 1 |
| Reanimacyjne (adrenalina, NaHCO3) | 7 |
| Kortykosteroidy | 10 |
| Dopamina (wlew do żyły obwodowej) | 4 |
| Noradrenalina (wlew do żyły obwodowej) | 1 |
| Furosemid | 2 |
| Aminofilina | 2 |
| Antybiotyki | 2 |
3 chorych po wypadkach komunikacyjnych przywieziono bez żadnego zabezpieczenia kręgosłupa szyjnego. U jednego z nich stwierdzono całkowite przerwanie rdzenia kręgowego w odcinku szyjnym, które spowodowało wstrząs rdzeniowy i zatrzymanie krążenia.
Dyskusja
Przedstawiona analiza w wielu przypadkach wykazała poważne odstępstwa od standardów postępowania [1, 8], których przestrzeganie zapewnia bezpieczny transport najciężej chorych dzieci [3, 4].
Do najczęściej stwierdzanych nieprawidłowości zaliczyć można brak zabezpieczenia drożności dróg oddechowych oraz odpowiedniej wentylacji (oddech spontaniczny przez rurkę intubacyjną, np. z dodatkiem tlenu podawanego przez cewnik, bądź próby wentylacji przez zbyt wąską rurkę). Brak zabezpieczenia dróg oddechowych stwierdzano zarówno podczas przewozów pierwotnych (68%) jak i międzyszpitalnych (59%), podczas gdy w większości przypadków wskazania do intubacji i wentylacji płuc istniały już przed transportem. Ocena wskazań do intubacji przed transportem jest obowiązującą zasadą, a wszelkie wątpliwości należy rozstrzygać na rzecz podjęcia takiego działania [1]. Podczas przewozów wtórnych ośrodek wysyłający powinien dokonać zabezpieczenia dróg oddechowych chorego, jednakże ostateczna odpowiedzialność spoczywa na lekarzu podejmującym się transportu dziecka w stanie zagrożenia życia.
Z analizowanego materiału wynika, że lekarze pogotowia rzadko zajmowali się przygotowaniem dziecka do przewozu do innego szpitala, co pozostaje w istotnej sprzeczności z rekomendowanym współcześnie postępowaniem. W pracy Britta i wsp. [9] czas poświęcony na stabilizację chorego przed transportem wtórnym do OIT wynosił średnio 162 min.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Hawkins KC: Transfer of the critically ill child. Br J Anaesth 2002; 2: 170-173.
2. White M, Weir PM, Garland L, Edees S, Henderson AJ: Outcome of critically ill children before and after the establishment of a pediatric retrieval service as a component of a national strategy for pediatric intensive care. Pediatr Crit Care Med 2002; 3: 255-260.
3. Edge WE, Kanter RK, Weigle CG, Walsh RF: Reduction of morbidity in interhospital transport by specialized pediatric staff. Crit Care Med 1994; 22: 1186-1191.
4. Vos GD, Nissen AC, Nieman FH, Meurs MM, van Waardenburg DA, Ramsay G, Donckerwolcke RA: Comparison of interhospital pediatric intensive care transport accompanied by a referring specialist or a specialist retrieval team. Inten Care Med 2004; 30: 302-308.
5. Bucki B, Bursa J, Karpe J: 30 lat doświadczeń zespołu ratownictwa medycznego „N” w Zabrzu w niesieniu pomocy noworodkom oraz dzieciom w stanie zagrożenia życia. Pro memoriam dr n. med. Wojciech Grzywna. Anest Inten Terap 2005; 37: 274-276.
6. Pollack MM, Ruttimann UE, Getson PR: Pediatric risk of mortality (PRISM) score. Crit Care Med 1988; 16: 1110-1116.
7. Reilly P, Simpson D, Sprod R, Thomas L: Assessing the conscious level in infants and young children: a paediatric version of the Glasgow Coma Scale. Child´s Nerv Syst 1988; 4: 30-33.
8. Recommandations concernant les modalités de la prise en charge médicalisée préhopitaličre des patients en état grave SFAR ( Societe Francais d´Anesthesie et de Reanimation) - SAMU de France (November 2001) www.sfar.org.
9. Britto J, Nadel S, Levin M, Habibi P: Morbidity and severity of illness during interhospital transfer: specialized pediatric retrieval team. BMJ 1995; 311: 836-839.
10. Gabriel EJ, Ghajar J, Jagoda A, Pons PT, Scalea T, Walters BC: Brain Trauma Foundation. Guidelines for prehospital management of traumatic brain injury. J Neurotrauma 2002; 19: 111-174.
11. Adelson PD, Bratton SL, Carney NA, Chesnut RM, du Coudray HE, Goldstein B, Kochanek PK, Miller HC, Partington MD, Selden NR, Warden CR, Wright DW: Guidelines for the acute medical management of severe traumatic brain injury in infants, children, and adolescents. Chapter 3. Prehospital airway management. Pediatr Crit Care Med 2003; 4 (Suppl. 3): S9-S11.
12. 2005 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Part 12: Pediatric Advanced Life Support. Circulation 2005; 112 (Suppl. 24): IV167-IV187.
13. Fiorito BA, Mirza F, Doran TM, Oberle AN, Cruz EC, Wendtland CL, Abd-Allah SA: Intraosseous access in the setting of pediatric critical care transport. Pediatr Crit Care Med 2005; 6: 50-53.
14. Ramnarayan P, Britto J, Tanna A, Thomas D, Alexander S, Habibi P: Does the use of a specialised paediatric retrieval service result in the loss of vital stabilisation skills among referring hospital staff? Arch Dis Child 2003; 88: 851-854.
15. Wallace PG, Ridley SA: ABC of intensive care. Transport of critically ill patients. Br Med J 1999; 7: 368-371.
16. Playfor J: Hypotonic intravenous solutions in children. Expert Opin Drug Saf 2004; 3: 67-73.
17. Duke T, Molyneux EM: Intravenous fluids for seriously ill children: time to reconsider. Lancet 2003; 18: 1320-1323.
18. Sieber FE, Traystman RJ: Special issues: glucose and the brain. Crit Care Med 1992; 20: 104-114.
19. Siesjo BK, Katsura KI, Kristian T, Li PA, Siesjo P: Molecular mechanisms of acidosis-mediated damage. Acta Neurochir 1996; 66 (Suppl.): 8-14.
20. Bellingan G, Olivier T, Batson S, Webb A: Comparison of a specialist retrieval team with current United Kingdom practice for the transport of critically ill patients. Intensive Care Med 2000; 26: 740-744.
21. Barry PW, Ralston C: Adverse events occurring during inter-hospital transfer of the critically ill. Arch Dis Child 1994; 71: 8-11.






