© Borgis - Postępy Nauk Medycznych 5/2017, s. 244-249
Robert Król1, *Jacek Pawlicki1, Henryk Karkoszka2, Joanna Musialik2, 3, Wojciech Wystrychowski1, Adam Kurek1, Joanna Badura1, Sylwia Sekta4, 5, Jacek Ziaja1, Grzegorz Oczkowicz1, Artur Caban1, Grzegorz Budziński1, Tomasz Cierniak1, Daniel Bula1, Anna Kunsdorf-Wnuk5, Włodzimierz Mazur6, Anna Boroń-Kaczmarska7, Marek Hartleb8, Andrzej Więcek2, Lech Cierpka1
Program przeszczepiania wątroby na Górnym Śląsku – 12 lat doświadczeń
Liver transplantation programme in Upper Silesia – 12 years of experience
1Katedra i Klinika Chirurgii Ogólnej, Naczyniowej i Transplantacyjnej, Śląski Uniwersytet Medyczny w Katowicach
Kierownik Kliniki: dr hab. med. Robert Król
2Katedra i Klinika Nefrologii, Transplantologii i Chorób Wewnętrznych, Śląski Uniwersytet Medyczny w Katowicach
Kierownik Kliniki: prof. dr hab. med. Andrzej Więcek
3Katedra i Zakład Podstawowych Nauk Biomedycznych, Śląski Uniwersytet Medyczny, Sosnowiec
Kierownik Zakładu: prof. dr hab. med. Barbara Błońska-Fajfrowska
4Centrum Organizacyjno-Koordynacyjne ds. Transplantacji „Poltransplant”, Warszawa
5Oddział Intensywnej Terapii, Samodzielny Publiczny Szpital Kliniczny im. Andrzeja Mielęckiego, Katowice
Kierownik Oddziału: dr med. Anna Kunsdorf-Wnuk
6Oddział Kliniczny Obserwacyjno-Zakaźny, Hepatologii Zakaźnej i Nabytych Niedoborów Odporności, Śląski Uniwersytet Medyczny, Chorzów
Kierownik Oddziału: dr hab. med. Włodzimierz Mazur
7Katedra i Oddział Kliniczny Chorób Zakaźnych i Hepatologii, Śląski Uniwersytet Medyczny, Bytom
Kierownik Oddziału: prof. dr hab. med. Anna Boroń-Kaczmarska
8Katedra i Klinika Gastroenterologii i Hepatologii, Śląski Uniwersytet Medyczny w Katowicach
Kierownik Kliniki: prof. dr hab. med. Marek Hartleb
Streszczenie
Wstęp. Przeszczepienie wątroby jest obecnie jedyną skuteczną metodą leczenia schyłkowej niewydolności wątroby. Liczba chorych oczekujących na transplantację w Polsce sukcesywnie wzrasta. Dlatego 12 lat temu uruchomiono program przeszczepiania wątroby w SP Szpitalu Klinicznym im. Andrzeja Mielęckiego w Katowicach.
Cel pracy. Przedstawiono rozwój i wyniki programu przeszczepiania wątroby na Górnym Śląsku.
Materiał i metody. Pierwszą operację przeszczepienia wątroby w Katowicach wykonano 16 października 2005 roku u 54-letniej chorej z pierwotną żółciową marskością wątroby. Do końca 2016 roku przeprowadzono 287 transplantacji wątroby u 268 biorców. Średni wiek biorców wyniósł 48,7 ± 12,4 roku. 39,6% z nich stanowiły kobiety, a 60,4% mężczyźni. Stopień niewydolności wątroby w dniu operacji oceniono w skali MELD na 17,2 ± 8,1 punktu, a w skali Childa-Pugha – 10,1 ± 2,4 punktu. Najczęstszymi wskazaniami do transplantacji były: marskość alkoholowa i toksyczna (19,5%), pozapalna wirusowa (18,5%) oraz rak wątrobowokomórkowy (18,1%).
Wyniki. Do końca 2016 roku zmarło 62 biorców wątroby (23,1%), w tym 25 (9,3%) we wczesnym okresie po transplantacji. Przyczyną wczesnego zgonu najczęściej był wstrząs krwotoczny, a późnego – zakażenie. Pięcioletnie przeżycie pacjentów wyniosło 78%, a przeszczepionej wątroby – 72%. Łącznie wykonano 19 retransplantacji (6,6%). Najczęstszym wskazaniem była martwica dróg żółciowych na tle niedokrwiennym. U 95 biorców (33,1%) rozwinęły się powikłania. Najczęstszymi były powikłania żółciowe – 38 (13,2%). Pośród nich dominowały zwężenia dróg żółciowych. Zaledwie u 1,4% pacjentów doszło do przecieku żółci. Powikłania krwotoczne wystąpiły u 36 pacjentów (12,5%), a naczyniowe – u 37 (12,9%).
Wnioski. W ciągu 12 lat prowadzenia programu przeszczepiania wątroby ośrodek katowicki znalazł swoje istotne miejsce na transplantacyjnej mapie Polski. Roczna liczba operacji sukcesywnie wzrasta, a przeżycie chorych i przeszczepionych wątrób nie odbiega od wyników światowych.
Summary
Introduction. Liver transplantation is recognized as the only curative treatment for end-stage liver disease. In Poland, the number of patients in need of liver transplantation has been on the persistent rise for the last two decades. As a remedy, 12 years ago a liver transplant programme was established at the Mielecki Hospital of the Medical University of Silesia in Katowice.
Aim. Presentation of the development and results of the liver transplantation programme in Upper Silesia.
Material and methods. First orthotopic liver transplantation (OLTx) in Katowice was performed on October 16th, 2005 in a 54 year-old female patient with primary biliary cirrhosis. Until the end of 2016 287 liver transplant procedures have been performed in 268 graft recipients – 39.6% women and 60.4% men, aged 48.7 ± 12.4. The severity of liver failure assessed prior to transplantation with the MELD and Child-Pugh scores was 17.2 ± 8.1 and 10.1 ± 2.4, respectively. The main indications for the OLTx were: alcoholic and toxic cirrhosis (19.5%), viral hepatitis (18.5%) and hepatocellular carcinoma (18.1%).
Results. 62 liver graft recipients (23.1%) have died till the end of 2016, with 25 deaths occurring in the early post-transplant period. Hemorrhagic shock was the most frequent cause of the early death, while infection was a dominant cause of the late mortality. The 5-year patient survival and graft survival were 78 and 72%, respectively. Post-transplant complications were observed in 95 patients, with preponderance of the biliary problems – in 38 patients (13.2%). Among those biliary stricture was the most frequent one, whereas bile leakage was observed in only 1.4% cases. Hemorrhagic complications were found in 36 patients (12.5%) and vascular complications in 37 cases (12.9%). In total, 19 re-transplantations were performed (6.6% of OLTx), mostly due to ischemic necrosis of the bile duct.
Conclusions. During the 12 years of the liver transplantation programme, the Katowice Center achieved an important and respected position on the transplant map of Poland. The annul number of OLTx procedures increases steadily and treatment outcomes do not differ from the international data.

WSTĘP
Przeszczepienie wątroby jest obecnie jedyną skuteczną metodą leczenia schyłkowej niewydolności wątroby. Do najważniejszych wskazań do transplantacji należy marskość wątroby o różnej etiologii (56,1% chorych według European Liver Transplant Registry – ELTR) (1), najczęściej spowodowana infekcjami wirusowymi HCV i HBV (21%) i coraz częściej alkoholowym uszkodzeniem wątroby (19%) (2). Na kolejnych miejscach znajdują się: rak wątrobowokomórkowy (16,5%), choroby cholestatyczne (9,9%), ostra niewydolność wątroby (7,6%) i choroby metaboliczne (5,7%) (1).
Pierwszego na świecie udanego przeszczepu wątroby dokonał w 1967 roku Thomas Starzl. W Polsce wątrobę z powodzeniem po raz pierwszy przeszczepił dziecku Piotr Kaliciński w 1990 roku. Pierwszy udany przeszczep u dorosłego wykonali w 1994 roku Jacek Pawlak i Bogdan Michałowicz (3). W Polsce średnie 5-letnie przeżycie pacjentów po transplantacji wątroby od dawcy zmarłego wynosi obecnie 76%, a przeżycie narządu 74% (4). Wskaźniki te są podobne do osiąganych w Stanach Zjednoczonych (odpowiednio 74,9 i 71,8%) (5) i lepsze od europejskich (odpowiednio 64 i 71%) (1).
Liczba transplantacji wątroby w Polsce sukcesywnie wzrasta, a od 6 lat przekracza 300 przeszczepień rocznie (w 2016 roku wykonano 345 zabiegów). Łącznie do końca ubiegłego roku przeszczepiono w Polsce 4178 wątrób. Operacje te przeprowadzano w 6 ośrodkach, w tym jednym dokonującym przeszczepów u dzieci (4). W 2017 roku program przeszczepień wątroby uruchomiono w kolejnym ośrodku – w Bydgoszczy.
Na przestrzeni lat z eksperymentalnej metody terapii przeszczepienie wątroby stało się uznaną metodą leczenia, a liczba oczekujących na transplantację chorych sukcesywnie wzrasta. Wychodząc na przeciw tym potrzebom, 12 lat temu uruchomiono program transplantacji wątroby w Samodzielnym Publicznym Szpitalu Klinicznym im. Andrzeja Mielęckiego Śląskiego Uniwersytetu Medycznego w Katowicach, do którego trafiają kwalifikowani do przeszczepienia chorzy z regionu śląskiego oraz sąsiednich województw.
CEL PRACY
Celem pracy było przedstawienie rozwoju i wyników programu przeszczepiania wątroby na Górnym Śląsku.
MATERIAŁ I METODY
Pierwszą operację przeszczepienia wątroby w Klinice Chirurgii Ogólnej, Naczyniowej i Transplantacyjnej w Katowicach wykonano 16 października 2005 roku u 54-letniej chorej z pierwotną żółciową marskością wątroby, która w skali MELD (Model of End Stage Liver Disease) uzyskała 18 punktów, a w skali Childa-Pugha 9 punktów (klasa B). Wątrobę pobrano od 25-letniego dawcy zmarłego z powodu krwawienia śródmózgowego. Operacja trwała 9,5 godziny i zakończyła się sukcesem. U pacjentki w obserwacji wczesnej i odległej nie wystąpiły żadne powikłania, żyje do dziś z dobrą funkcją przeszczepionej wątroby.
Do końca 2016 roku w tutejszym Ośrodku wykonano 287 transplantacji wątroby u 268 biorców (ryc. 1). Biorcy, u których przeprowadzono operację przeszczepienia wątroby, pochodzili z prowadzonej w tutejszym Ośrodku regionalnej listy oczekujących. Wstępnej kwalifikacji dokonywano w ośrodkach klinicznych Śląskiego Uniwersytetu Medycznego w Katowicach: Klinice Nefrologii, Transplantologii i Chorób Wewnętrznych (poprzednia nazwa Klinika Nefrologii, Endokrynologii i Chorób Przemiany Materii) w Katowicach, Klinice Gastroenterologii i Hepatologii w Katowicach, Klinicznym Oddziale Obserwacyjno-Zakaźnym, Hepatologii Zakaźnej i Nabytych Niedoborów Odporności w Chorzowie oraz Oddziale Klinicznym Chorób Zakaźnych i Hepatologii w Bytomiu. Kwalifikacja odbywała się zgodnie z opracowanym oryginalnie protokołem obejmującym listę niezbędnych badań i konsultacji specjalistycznych, mających na celu wykluczenie przeciwwskazań oraz ocenę stanu wątroby, ryzyka okołooperacyjnego i stopnia pilności wykonania procedury przeszczepienia. Ostateczną decyzję o kwalifikacji biorcy i umieszczeniu na aktywnej liście oczekujących podejmowano komisyjnie.
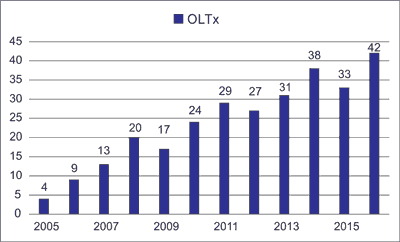
Ryc. 1. Liczba transplantacji w kolejnych latach
Narządy do transplantacji pozyskiwano w trakcie pobrań wielonarządowych od dawców zmarłych. 58,5% dawców stanowili mężczyźni (n = 168), a 41,5% kobiety (n = 119) w wieku 13-66 lat (średnio 39,0 ± 14,1 roku). Najczęstszymi przyczynami zgonu dawców były krwotok lub krwiak śródmózgowy (49,8% – 143 przypadki) oraz uraz czaszkowo-mózgowy (35,9% – 103 przypadki). Do rzadszych przyczyn należały: udar niedokrwienny, nagłe zatrzymanie krążenia, samobójstwo, zatrucie i guz mózgu.
We wszystkich przypadkach wątrobę perfundowano za pomocą płynu UW. Czas zimnego niedokrwienia (ang. cold ischaemia time – CIT) pobranych organów był stosunkowo krótki i wyniósł średnio 421,1 ± 100,3 minuty.
W 232 przypadkach (80,8%) dokonano przeszczepów u chorych zgłoszonych w trybie planowym, a w 55 (19,2%) – w trybie pilnym. Średni wiek biorców wyniósł 48,7 ± 12,4 roku (zakres 19-69), czyli biorcy byli średnio prawie 10 lat starsi od wszczepionych organów. 39,6% z nich stanowiły kobiety, a 60,4% mężczyźni (odpowiednio 106 i 162 osoby). Średnia liczba punktów MELD w dniu operacji wyniosła 17,2 ± 8,1 (zakres 6-48), a stopień niewydolności wątroby w skali Childa-Pugha – 10,1 ± 2,4 punktu (zakres 5-15) (najczęściej mieścił się w klasie C – 55,4% pacjentów).
Najczęstszymi wskazaniami do transplantacji były: marskość alkoholowa i toksyczna (19,5%) oraz pozapalna wirusowa (18,5%), a także rak wątrobowokomórkowy (18,1%). Pozostałe wskazania obejmowały: cholestatyczne choroby wątroby, autoimmunologiczne zapalenie wątroby, ostrą niewydolność wątroby, zespół Budda-Chiariego, marskość kryptogenną (najpewniej w przebiegu niealkoholowej stłuszczeniowej choroby wątroby) oraz guz neuroendokrynny wątroby. Częstość poszczególnych wskazań do transplantacji zmieniała się w czasie. Rak wątrobowokomórkowy (HCC) w pierwszym 6-letnim okresie (2005-2010) był wskazaniem do 13,8% przeszczepów, w kolejnych 6 latach (2011-2016) – już do 23%. Wzrost częstości wystąpił także w przypadku pierwotnego stwardniającego zapalenia dróg żółciowych (PSC) – z 5,7 do 10,5%. Natomiast spadek zanotowano w przypadku marskości związanej z infekcją wirusową – z 27,6 do 13,5% i pierwotnej marskości żółciowej (PBC) – z 11,5 do 6%.
Zespolenie żyły głównej dolnej z reguły wykonywano techniką piggy-back w modyfikacji Cherqui, tzn. koniec do boku (metodę bok do boku zastosowano podczas pierwszych 7 transplantacji). Technikę klasyczną (koniec do końca) z wykorzystaniem centryfugalnej pompy biologicznej zastosowano w 5 przypadkach (1,7%). Zespolenie wrotne wykonywano typowo sposobem koniec do końca szwem ciągłym 5-0 z użyciem pętli adaptacyjnej. Tętnicę wątrobową rekonstruowano sposobem koniec do końca, z wykorzystaniem miejsc podziałów dla poszerzenia zespolenia, szwem ciągłym 7-0, z użyciem lup operacyjnych. W razie słabego przepływu krwi przez tętnicę wątrobową wspólną biorcy wykonywano jej endarterektomię, przecinano więzadło łukowate, uwalniając pień trzewny, podwiązywano tętnicę śledzionową, ewentualnie wykonywano zespolenie z tętnicą śledzionową lub wykonywano przęsło aortalno-wątrobowe z tętnicy biodrowej wspólnej dawcy. Po wykonaniu zespoleń naczyniowych i kontroli ich szczelności stosowano około 30-minutową przerwę w operacji w celu potwierdzenia prawidłowej hemostazy. Drogę żółciową z reguły zespalano sposobem koniec do końca szwem ciągłym 7-0, bez stosowania drenażu Kehra. Zespolenie żółciowo-jelitowe na pętli Roux-en-Y wykonano tylko w 4 przypadkach (1,4%).
W celu zmniejszenia ilości przetoczeń koncentratów krwinek czerwonych stosowano separator komórkowy do odzyskiwania krwi z pola operacyjnego (Cell Saver Elekta firmy Dideco). Średnio odzyskano 1562,1 ± 1232,3 ml koncentratu krwinek czerwonych o hematokrycie 45-50%.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. www.eltr.org.
2. Adam R, Karam V, Delvart V et al.: Evolution of indications and results of liver transplantation in Europe. A report from the European Liver Transplant Registry (ELTR). J Hepatol 2012; 57: 675-688.
3. Cierpka L: Historia transplantacji. [W:] Cierpka L, Durlik M (red.): Transplantologia kliniczna. Wydawnictwo Termedia, Poznań 2015: 17-21.
4. www.poltransplant.org.pl.
5. www.unos.org.
6. Edwards EB, Roberts JP, McBride MA et al.: The effect of the volume of procedures at transplantation centers on mortality after liver transplantation. N Engl J Med 1999; 341: 2049-2053.
7. Kettelhut VV, Nayar P: Liver transplant center performance profiling: 2005-2011 reports of the Scientific Registry for Transplant Recipients. Prog Transplant 2013; 23: 165-172.
8. Musialik J, Król R, Karkoszka H et al.: Changes in primary indications for liver transplantation – a single center experience. 17. Konferencja Polskiego Towarzystwa Hepatologicznego, Mikołajki 29-31.05.2014, streszczenia.
9. Carbone M, Neuberger J: Liver transplantation in PBC and PSC: indications and disease recurrence. Clin Res Hepatol Gastroenterol 2011; 35: 446-454.
10. Boonstra K, Beuers U, Ponsioen CY: Epidemiology of primary sclerosing cholangitis and primary biliary cirrhosis: A systematic review. J Hepatol 2012; 56: 1181-1188.
11. Massicotte L, Sassine MP, Lenis S et al.: Survival rate changes with transfusion of blood products during liver transplantation. Can J Anaesth 2005; 52: 148-155.
12. Ramos E, Dalmau A, Sabate A et al.: Intraoperative red blood cell transfusion in liver transplantation: influence on patient outcome, prediction of requirements, and measures to reduce them. Liver Transpl 2003; 9: 1320-1327.
13. Akamatsu N, Sugawara Y, Hashimoto D: Biliary reconstruction, its complications and management of biliary complications after adult liver transplantation: a systematic review of the incidence, risk factors and outcome. Transpl Int 2011; 24: 379-392.
14. Gantxegi A, Caralt M, Bilbao I et al.: Evolution of biliary complications after liver transplantation: a single European series. Transplant Proc 2011; 43: 745-748.
15. Wójcicki M, Milkiewicz P, Silva M: Biliary tract complications after liver transplantation: a review. Dig Surg 2008; 25: 245-257.

