© Borgis - Medycyna Rodzinna 3-4/2000, s. 53-56
Olgierd Ortyński
Ciąża pozamaciczna
ze Szpitala Położniczo-Ginekologicznego św. Zofii w Warszawie
Ordynator Szpitala: dr n. med. Paweł Siekierski

Ciąża pozamaciczna, inaczej zwana ektopową od łacińskiego słowa ectopia - przemieszczenie, powstaje wskutek zagnieżdżenia się zapłodnionej komórki jajowej poza obrębem błony śluzowej jamy macicy. Fakt ten znany już od X wieku opisany został wraz z próbą leczenia dopiero w 1883 r. Nieprawidłowe zagnieżdżenie może nastąpić w obrębie bańki (80-90%) lub cieśni jajowodu, w obrębie jajnika, wewnątrzotrzewnowo w obrębie jamy brzusznej, śródściennie w obrębie mięśnia macicy lub w obrębie szyjki macicy. Z uwagi na dwie ostatnie możliwe lokalizacje określenie ciąża ektopowa wydaje się bardziej odzwierciedlać możliwe sytuacje kliniczne (1). Częstość występowania określana jest na 0,5 do 2% wszystkich ciąż. Podkreślany w piśmiennictwie wzrost częstości rejestrowania przypadków ciąży pozamacicznej w skali rocznej ma swe uzasadnienie w doskonaleniu metod diagnostycznych poprawiających wykrywalność, przesuwanie się okresu rozrodczego kobiet do późniejszych grup wiekowych oraz narastanie w związku z tym faktem czynników ryzyka. O tym jak ważna jest umiejętność wczesnego rozpoznania świadczą konsekwencje zaniedbań w tym przede wszystkim groźne krwotoki wewnętrzne. Opóźnienie rozpoznania ciąży pozamacicznej o 7-10 dni może być tragiczne w skutkach. Śmierć może być spowodowana przez wtórne krwawienie z pękniętego jajowodu z rozwijającą się w nim ciążą (9). Poprawa wykrywalności ciąż pozamacicznych oznacza spadek śmiertelności związanej z tym rozpoznaniem. Z drugiej strony, jeżeli nie dochodzi do zaostrzenia sytuacji klinicznej lecz do samoistnego obumarcia ciąży a objawy nie zmuszają pacjentki do szukania pomocy to wiele takich ciąż przechodzi niezauważonych i wymykają się one jakiejkolwiek rejestracji (5).
Stwierdzono wiele czynników predystynujących do implantacji i wzrastania zapłodnionego jaja poza jamą macicy. Należą do nich:
- Przebyte w przeszłości zapalenie jajników w tym gonokokowe, chlamydiowe, gruźlicze i inne (8).
- Przebyty zabieg operacyjny na jajowodach, w tym wykonany nieskuteczny zabieg ubezpładniający.
- Zapłodnienie pozaustrojowe, współistniejące często z objawami hyperstymulacji jajników (6).
- Stosowanie leków wywołujących hyperstymulację jajników.
- Zaawansowany wiek.
- Stosowanie wkładek wewnątrzmacicznych.
- Stosowanie środków antykoncepcyjnych opartych wyłącznie na progestagenach.
- Przebycie ciąży ektopowej.
- Endometrioza.
- Wrodzone wady rozwojowe.
- Palenie tytoniu.
- Przynależność do mniejszościowej grupy etnicznej (9).
- Przerwanie ciąży, co niesie następnie ryzyko dwukrotnie częstszego występowania ciąży pozamacicznej (11).
Istnieją dwie postacie ciąży pozamacicznej: ostra i przewlekła. Postać ostra, pełnoobjawowa jest efektem krwawienia do jamy otrzewnej z pękniętego jajowodu. Postać przewlekła zwana skąpoobjawową jest typowa dla wczesnej ciąży pozamacicznej lub ciąży obumarłej, występuje też przy rozpoczynającym się poronieniu trąbkowym (5).
W większości przypadków objawy układają się w triadę tj. ból w dole brzucha (95%), ustanie miesiączkowania (75%) oraz krwawienie z dróg rodnych (50-75%). Poprawna diagnostyka pozwala na wykrycie ciąży pozamacicznej przed wystąpieniem powyższych objawów (9). W dalszej kolejności objawami sugerującymi ten rodzaj ciąży są bóle ramion co jest skutkiem podrażnienia przepony przez krew z pękniętego jajowodu, zawroty głowy, omdlenia a nawet wstrząs oligowolemiczny (10%), podwyższona temperatura ciała (5-10%), powiększenie macicy (20-30%) oraz bolesny guz przydatków (50%) (2). W różnicowaniu należy uwzględnić ginekologiczne oraz inne jednostki chorobowe z dominującym bólem brzucha, w tym zapalenie wyrostka robaczkowego, zapalenie przydatków i skręt torbieli jajnika. Rozpoznanie objawów przewlekłych ciąży pozamacicznej jest jedną z najtrudniejszych diagnostycznie sytuacji w położnictwie i ginekologii (1). Wywiad i badanie fizykalne pozwalają na wykrycie tylko 50% przypadków ciąży pozamacicznej (9). Wdrożenie postępowania diagnostycznego, w określonych czynnikami ryzyka przypadkach powinno uwzględniać:
- oznaczenie wartości podjednostki beta hCG,
- badanie USG,
- oznaczenie poziomu metabolitu progesteronu PGD w surowicy,
- laparoskopię,
- punkcję zagłębienia odbytniczo-macicznego.
Ocena jakościowa hCG w moczu w terminie oczekiwanej miesiączki pozwala potwierdzić ciążę lub z dużym prawdopodobieństwem ją wykluczyć. Ocena ta nie daje jednak wskazówek czy stwierdzona w ten sposób ciąża jest prawidłowa czy ektopowa. Do tego celu niezbędne są oznaczenia ilościowe podjednostki beta hCG. Uważa się, że we wczesnej ciąży stężenie beta hCG powinno wzrastać nie mniej niż o 66% w ciągu 48 godzin, o 114% w ciągu 72 godzin i o 175% w ciągu 96 godzin. Po szóstym tygodniu ciąży prawidłowa szybkość narastania poziomu beta hCG ulega zwolnieniu. W przypadku ciąży ektopowej narastanie poziomu beta hCG jest wolniejsze, jednakże ażeby pojedyncze oznaczenie poziomu beta hCG miało sens diagnostyczny musi być oznaczony przybliżony wiek ciążowy. Ponieważ wnioskowanie z czasu zatrzymania miesiączki może być zawodne, gdyż obarczone bywa niekiedy błędem niepewności co do jej daty - jako metoda obiektywna pozostaje badanie USG (9). W celu oznaczenia wartości beta hCG stosuje się obecnie najpopularniejsze testy oparte na metodach radioimmunologicznych pozwalające na czułe i precyzyjne oznaczenie ilościowe. Mniej rozpowszechnione są testy immunoenzymatyczne. Wykrywalność hCG jest specyficznym wskaźnikiem istnienia żywego trofoblastu, a jej poziom ma bezpośredni związek z ilością komórek cytosyncytiotrofoblastycznych. Poziomy hCG wykorzystywane dla określenia wieku prawidłowej ciąży pozwalają ocenić kiedy w badaniu USG powinno pojawić się echo płodu. Dla badania przezpochwowego strefa ta rozpoczyna się od poziomu 750 mU/ml lub 1000 mU/ml co zwykle odpowiada 4-5 tyg. ciąży. Przy takim lub wyższym poziomie beta hCG i braku wewnątrzmacicznego pęcherzyka ciążowego w USG, bólach podbrzusza i krwawieniu w okresie od czwartego do szóstego tygodnia od zatrzymania miesiączki podejrzenie istnienia ciąży pozamacicznej jest uzasadnione. W ciąży pozamacicznej poziom beta hCG może być niższy niż by należało się spodziewać z oceny czasu zaawansowania ciąży. Wskazane jest wówczas powtórne oznaczenie poziomu po 48 godzinach wraz z ponownym badaniem ultrasonograficznym. Jeżeli wzrost beta hCG po 48 godzinach jest mniejszy niż 66% to rozpoznanie ciąży ektopowej jest bardziej prawdopodobne (10). Niski poziom beta hCG można obserwować w ciąży ektopowej, która uległa poronieniu z jajowodu lub w której tkanka trofoblastyczna nie jest już zdolna do życia. Wraz z pozostałymi warunkami może to być przesłanką do decyzji o postępowaniu wyczekującym. Z kolei poziom beta hCG 1000 mU/ml lub więcej może sygnalizować grożące pęknięcie takiej ciąży.
Badanie USG jest niezbędne przy stwierdzeniu dodatniej próby ciążowej oraz istnieniu objawów ciąży pozamacicznej albo przy współistnieniu czynników predystynujących, wskazujących na taką możliwość. W warunkach prawidłowej lokalizacji i rozwoju ciąży badanie USG sondą dopochwową od piątego tygodnia wykazuje w jamie macicy ekscentrycznie zlokalizowany pęcherzyk ciążowy z widocznym we wnętrzu pęcherzykiem żółtkowym. Dla ciąży pozamacicznej charakterystyczne jest występowanie w jamie macicy pseudopęcherzyka zlokalizowanego centralnie. Stwierdzenie żywej ciąży wewnątrzmacicznej wraz ze współistniejącą ciążą ektopową oceniane dotychczas na około 1:30 000 przypadków wydaje się być ostatnio coraz częstsze w związku ze stosowaniem technik wspomaganego rozrodu. Z ciążą pozamaciczną współistnieje często guz w przydatkach lub w zatoce Douglasa o charakterze torbieli, guza litego lub guza mieszanego cystycznego. Masy echogenne w zatoce Douglasa są najczęściej płynną krwią ze skrzepami pochodzącymi z pękniętej ciąży ektopowej. Obraz ciąży ektopowej charakteryzuje się wydłużoną i powiększoną macicą z przerostem endometrium, brakiem pęcherzyka ciążowego w macicy oraz guzem w rzucie przydatków. W przypadkach pękniętej ciąży pozamacicznej granice jego są zwykle nieregularne a macica ulega bocznemu przemieszczeniu (2).
Badanie w moczu poziomu metabolitu progesteronu trzy alfa glukoronidu pregnandiolu (PGD) ma dla rozpoznania ciąży pozamacicznej znaczenie uzupełniające. Dla prawidłowej ciąży wewnątrzmacicznej w pierwszym trymestrze poziom ten przekracza 9 ng/ml. W 80% przypadków tych ciąż poziom jest wyższy niż 15 ng/ml (5). Stężenie PGD niższe niż 8 ng/ml z 80% dokładnością wskazuje na ciążę pozamaciczną lub obumarłą. Istnieją jednak ciąże prawidłowe z poziomem PGD rzędu 6 ng/ml, z drugiej strony dla części ciąż ektopowych parametr ten jest większy niż 10 ng/ml. Mimo to, stwierdziwszy niski poziom metabolitu progesteronu łatwiej skierować uwagę na możliwe istnienie ciąży ektopowej (9).
Nakłucie zagłębienia odbytniczo- -macicznego pozostaje aktualne jako metoda diagnostyki, także we wczesnej ciąży pozamacicznej skąpoobjawowej. Wynik uważa się za pozytywny jeżeli zaaspiruje się niekrzepnącą krew, jednak nie upoważnia to do wniosków co do źródła krwawienia gdyż może nim być np. pęknięta torbiel lub pęknięte ciałko żółte (5). Próby wykorzystania pomiarów poziomu fibronektyny płodowej do różnicowania ciąży wewnątrzmacicznej i ektopowej, mimo jej niższych wartości u kobiet z ciążą ektopową zostały zarzucone jako niespecyficzne i nie wykazujące odpowiedniej czułości (7).
Obecnie w dobie coraz powszechniejszego stosowania laparoskopii stanowi ona nie tylko cenną metodę diagnostyczną lecz także leczniczą w odniesieniu do ciąży ektopowej. Laparoskopia skraca okres diagnozy i obserwacji pacjentki przed postawieniem ostatecznego rozpoznania przez co zmniejsza szansę na wystąpienie krwawienia z pękniętego jajowodu, utrzymując lepszy stan ogólny pacjentki i skracając czas hospitalizacji. W trakcie zabiegu możliwe jest płynne przejście od diagnostyki do czynnych działań leczniczych co dotyczy najczęściej typowej lokalizacji w jajowodzie. W laparoskopie widoczny jest rozdęty, siny jajowód i niewielka ilość ciemnej krwi w zagłębieniu odbytniczo-macicznym. Laparoskopia diagnostyczna powinna być stosowana szczególnie tam gdzie nietypowy obraz kliniczny nie może być jednoznacznie rozstrzygnięty przezpochwowym badaniem USG. W nie budzących wątpliwości przypadkach potwierdzonej ciąży pozamacicznej decyzja o operacji laparoskopowej lub laparotomii zależy od stanu wydolności krążeniowej i ilości utraconej dotychczas krwi (11).
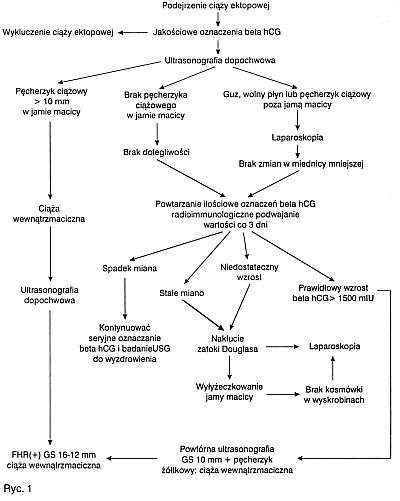
Standardy postępowania w przypadku podejrzenia ciąży ektopowej publikowano od wielu lat. Standard jest odzwierciedleniem aktualnych możliwości diagnostyki i terapii i wskazuje optymalny na obecnym etapie rozwoju schemat postępowania. W szpitalu św. Zofii w przypadku podejrzenia ciąży ektopowej postępuje się wg następującego algorytmu (ryc. 1).
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Biczysko R.: Ciąża ektopowa. Położnictwo i ginekologia. Pisarski T. Wydawnictwo Lekarskie PZWL. W-wa 1998, 346-352. 2. Brązert J.: Diagnostyka nieprawidłowego zagnieżdżenia jaja płodowego. Ultrasonografia w położnictwie i ginekologii. Spaczyński M. PZWL. W-wa 1995, 242-254. 3. Fylstra D.: Tubal pregnancy: a review of current diagnosis and treatment. Obstet-Gynecol-Surv., 1998, 53:320-328. 4. Jakowicki J. i wsp.: Nieoperacyjne leczenie niepękniętej ciąży ektopowej metotreksatem (MTX). Ginekologia Polska, 1994, 5:247-249. 5. Mutrynowski A.: Problemy ciąży pozamacicznej ze szczególnym uwzględnieniem laparoskopii. Postępy nauk medycznych, 1994, 7:38. 6. Nawroth F.: Schweres ovarielles Hyperstimulationssyndrom und Tubargraviditat nach In-vitro-Fertilisation.: Zentralbl-Gynakol., 1998, 120:347-9. 7. Ness R. et al.: Fetal fibronectin as a marker to discriminate between ectopic and intrauterine pregnancies.: Am. J. Obstet. Gynecol., 1998, 179:697-702. 8. Pernoll M.: Obstetrics and Gnecolognecology: Rypins´Clinical Sciences Reviev. Frohlich E. Lippincott Comp. Philadelphia, 1993, 269-270. 9. Sauer M.: Ciąża ektopowa - rozpoznanie. Ginekologia. Mishell D. Alfa medica press., 1996, 126-132. 10. Słomko Z.: Ciąża ektopowa. Ginekologia. Słomko Z. Wydawnictwo Lekarskie PZWL. W-wa 1997, 659-681. 11. Szymański R.: Ciąża ektopowa - nowoczesne metody diagnostyki i terapii. Nowa Medycyna, 1996, 18:7-8. 12. Wytyczne postępowania klinicznego American College of Obstetricans and Gynecologists - Farmakologiczne leczenie ciąży jajowodowej. Medycyna Praktyczna, 1999, 3:12-19.

