*Jacek Wadełek
Perforacja jelita grubego podczas wykonywania kolonoskopii – rola anestezjologa w prowadzeniu pacjenta. Opis przypadku
Colon perforation during colonoscopy – the role of an anaesthesiologist in patient management. A case report
Department of Anaesthesiology and Intensive Care, St. Anne’s Provincial Hospital of Trauma Surgery, Mazowieckie Rehabilitation Centre STOCER, LLC, Warsaw
Streszczenie
Perforacja jelita podczas kolonoskopii jelita grubego jest poważnym powikłaniem. Objawy kliniczne zależą od wielkości przedziurawienia jelita grubego, stopnia wypełnienia jelita masami kałowymi oraz od miejscowych i ogólnych właściwości obronnych.
W pracy przedstawiono przypadek 81-letniego pacjenta, u którego doszło do perforacji w trakcie endoskopowej resekcji uszypułowanego polipa esicy. Przedziurawienia przewodu pokarmowego nie udało się zaopatrzyć endoskopowym klipsowaniem. Wykonano laparotomię, podczas której stwierdzono przedziurawienie esicy, zeszyto je. W okresie pooperacyjnym pacjent był leczony na oddziale anestezjologii i intensywnej terapii. W 3. dobie w stanie poprawy stanu ogólnego został wypisany na oddział chirurgii ogólnej.
Perforacja jelita w trakcie kolonoskopii jest poważnym powikłaniem, jednak wcześnie rozpoznana i zaopatrzona chirurgicznie jest kluczem do pomyślnego przebiegu choroby. Właściwa opieka anestezjologiczna, wyrównywanie zaburzeń metabolicznych i krążeniowo-oddechowych jest niezbędnym elementem w wyprowadzeniu pacjenta z tego powikłania.
Summary
Colon perforation is a serious complication of colonoscopy. Clinical signs and symptoms depend on the specific characteristics of the perforation (e.g., size, location, and aetiology) and patient’s general status.
The paper presents a case of an 81-year-old man who underwent diagnostic colonoscopy with perforation of the sigmoid diverticulum. The endoscopist was unsuccessful in ceiling the sigmoid perforation by clipping. Therefore, emergency laparotomy was performed, during which the perforation was repaired. Postoperatively, the patient was cared for in an intensive care unit. He was discharged from the intensive care unit to general surgery on day 3 postoperatively in a good general condition.
Colon perforation at colonoscopy is one of the most serious complications, with early diagnosis and surgical repair being the key to successful outcome. Proper anaesthetic management is centred around correction of metabolic, cardiovascular and respiratory derangements, which is also crucial for patient outcomes.

Wprowadzenie
Perforacja jelita grubego należy do najpoważniejszych powikłań kolonoskopii (1). Powikłanie to zdarza się rzadko, a jego częstość rośnie wraz z dynamicznym rozwojem nowoczesnych technik z zakresu endoskopii zabiegowej. Pomimo wieloletnich obserwacji, wciąż istnieją spory, jakie czynniki w głównej mierze wpływają na ryzyko wystąpienia perforacji jelita grubego w trakcie kolonoskopii. Częstość przedziurawienia jelita grubego w trakcie kolonoskopii wynosi zaledwie 0,12% (2). Podczas badania w świetle jelita ciśnienie gazu używanego do insuflacji jest zwiększone, dlatego niemal u wszystkich pacjentów z uszkodzeniem ściany jelita obserwuje się obecność powietrza w jamie otrzewnej (3). W pracy przedstawiono przypadek pacjenta poddawanego laparotomii w trybie nagłym z powodu perforacji jelita grubego podczas kolonoskopii, której nie udało się zaopatrzyć klipsami podczas kolonoskopii.
Opis przypadku
Mężczyzna, wzrost 185 cm, masa ciała 75 kg, w wieku 81 lat, w skali ASA w grupie 3, po zabiegu kolonoskopii i endoskopowej resekcji uszypułowanego polipa został przewieziony z pracowni endoskopowej na blok operacyjny chirurgii ogólnej w celu wykonania laparotomii w trybie nagłym z powodu perforacji esicy. W badaniu kolonoskopowym uwidoczniono w esicy liczne uchyłki. Pomiędzy uchyłkami polip 20 mm na grubej szypule. Usunięto go pętlą diatermiczną. Polip po odcięciu wpadł głębiej do esicy, podczas chwytania polipa endoskop zsunął się do uchyłka esicy, powodując jego perforację. Na perforację założono kilka klipsów, jednak nie udało się ostatecznie zamknąć przedziurawienia. Podczas kolonoskopii gaz używany do badania wydostał się przez przedziurawienie esicy i spowodował odmę otrzewnową z dużym powiększeniem obwodu brzucha oraz dużą rozedmą tkanki podskórnej podbrzusza i górnej części kończyn dolnych z zasinieniem obwodowych części ciała pacjenta. Zdjęcie klatki piersiowej uwidoczniło wolny gaz pod kopułą przepony (ryc. 1). Z powodu zdiagnozowania perforacji uchyłka esicy i niemożności endoskopowego zaopatrzenia przedziurawienia zaplanowano wykonanie laparotomii w trybie nagłym (ryc. 2). W badaniu elektrokardiograficznym nie obserwowano zmian niedokrwiennych ani zaburzeń rytmu serca. W wynikach badań laboratoryjnych nie obserwowano odchyleń od normy. Informacje uzyskane z wywiadu od pacjenta dotyczące schorzeń przewlekłych ujawniły występowanie nadciśnienia tętniczego. Pacjent był przewlekle leczony z powodu nadciśnienia tętniczego lekami: ramipryl (Tritace) w dawce 5 mg na dobę, metoprolol (Metocard ZK) w dawce 12,5 mg na dobę, amlodypina (Amlozek) w dawce 5 mg wieczorem. Premedykacja polegała na dożylnym podaniu atropiny w dawce 0,25 mg oraz midazolamu w dawce 2 mg. Przedoperacyjnie podano również we wlewie dożylnym antybiotyk, Tazocin w dawce 4,5 g. W sali operacyjnej podłączono podstawowe monitorowanie: elektrody do monitora EKG, okresowe nieinwazyjne pomiary ciśnienia tętniczego, pulsoksymetr oraz kapnografia z układu anestetycznego aparatu do znieczulenia. Monitorowane parametry czynności życiowych przed indukcją do znieczulenia ogólnego to: ciśnienie tętnicze krwi 150/80 mmHg, czynność akcji serca 105/min, saturacja przezskórna 100%, temperatura ciała 36,7°C. Wyjaśniono pacjentowi sposób oraz konieczność zastosowania ucisku chrząstki pierścieniowatej przed wykonaniem intubacji dotchawiczej. W celu monitorowania głębokości znieczulenia na czole pacjenta przyklejono elektrody do analizy bispektralnej czynności bioelektrycznej mózgu, indeksu bispektralnego (ang. bispectral index – BIS). W celu kontrolowania zwiotczenia mięśni monitorowano blokadę nerwowo-mięśniową stymulatorem nerwów obwodowych przez dwie elektrody umieszczone na przebiegu nerwu łokciowego ciągiem czterech pobudzeni wysyłanych z częstością 2Hz (ang. train of four – TOF), a odpowiedzi motoryczne przywodziciela kciuka rejestrowano wzrokowo. Przed indukcją do znieczulenia, na stole operacyjnym pacjenta natleniono biernie 100% tlenem przez 5 min, a w indukcji znieczulenia podano dożylnie 50 mg 1% roztworu lidokainy i 80 mg propofolu, miareczkując lek. Dożylnie podano fentanyl w dawce 3 μg/kg mc. Mężczyznę ułożono w odpowiedniej pozycji do intubacji. Rozpoczęto nieinwazyjne monitorowanie pacjenta (SpO2, HR, 3-odprowadzeniowe EKG, NIBP) i zastosowano ucisk na chrząstkę pierścieniowatą. Zwiotczenie mięśni uzyskano po podaniu sukcynylocholiny (1,5 mg/kg i.v.). Wykonano intubację tchawicy, uwidaczniając głośnię za pomocą laryngoskopii bezpośredniej. Pod kontrolą wzroku do tchawicy pomiędzy struny głosowe wprowadzono rurkę intubacyjną o rozmiarze 8 mm. Sprawdzono prawidłowe położenie rurki intubacyjnej zgodnie z procedurą, obserwując symetryczne unoszenie się klatki piersiowej podczas oddechu zastępczego, obustronnie osłuchano klatkę piersiową, wysłuchując szmer oddechowy obustronnie i rozpoczęto monitorowanie kapnografii/kapnometrii. Obserwowano odczyt z aparatu BIS wynoszący 30. W podtrzymaniu znieczulenia użyto wziewnie sewofluran w stężeniu 1-2 vol% w mieszaninie wdechowej powietrza i tlenu (wdechowe stężenie tlenu 40%). Analgezję śródoperacyjną zapewniono powtarzanymi dawkami fentanylu 1 μg/kg mc. Wentylacja mechaniczna prowadzona respiratorem układu anestetycznego była monitorowana końcowo-wydechowym stężeniem dwutlenku węgla w zakresie wartości 35-40 mmHg. Podczas operacji układ krążenia pozostawał stabilny, śródoperacyjna temperatura ciała wynosiła 36,5-36,7°C, a indeks bispektralny 40-50. Współczynnik TOF wynosił 0,4 po dawce leku zwiotczającego podanego przed intubacją dotchawiczą i 0,6 podczas pozostałego czasu znieczulenia ogólnego. Postępowanie chirurgiczne polegało na laparotomii ze wskazań nagłych, podczas której cięciem przezprostnym lewym otwarto jamę otrzewnej. Zlokalizowano rozerwanie esicy o wymiarach 1 cm na około 5 cm nad załamkiem otrzewnej. Otwór przedziurawienia zaopatrzono pojedynczymi szwami wchłanialnymi, drugą warstwę szwem ciągłym. Zrewidowano jamę otrzewnej. Wykonano obfite płukanie jamy otrzewnowej Betadiną. Z osobnego cięcia założono dren w okolicę uszkodzonej esicy. Wykonano hemostazę i warstwowo zamknięto powłoki jamy brzusznej. Po zeszyciu skóry postępowanie anestezjologiczne polegało na zakończeniu podawania sewofluranu, a wentylację wspomagano ręcznie 100% tlenem o przepływie 5 l/min. Czekając na powrót wydolnej czynności spontanicznego oddechu, po upływie 4 min odczyt z aparatu BIS wynosił 85, a współczynnik TOF 0,9. W badaniu klinicznym, pacjent poproszony o uniesienie głowy był w stanie utrzymać uniesioną głowę przez 4 sek. i spełniał wydawane polecenia. Po potwierdzeniu wydolnego oddechu spontanicznego i powrotu przytomności usunięto rurkę intubacyjną z dróg oddechowych. Z uwagi na wiek pacjenta oraz możliwość wystąpienia powikłań, pacjenta pooperacyjnie z bloku operacyjnego chirurgii ogólnej przeniesiono na oddział anestezjologii i intensywnej terapii. Analgezję pooperacyjną zapewniono ciągłym wlewem dożylnym fentanylu w dawce 1-2 μg/kg/godz. oraz paracetamolem podawanym dożylnie w dawkach 4 g/dobę. Z powodu wzrostu temperatury ciała do 38,5°C pacjent wymagał chłodzenia fizykalnego oraz podania dodatkowo pyralginy w dawce 2,5 g dożylnie. Kontynuowano rozpoczętą przedoperacyjnie antybiotykoterapię. W 4. dobie pacjenta przeniesiono na oddział chirurgii. W 5. dobie w stanie ogólnym dobrym pacjent został wypisany do domu.
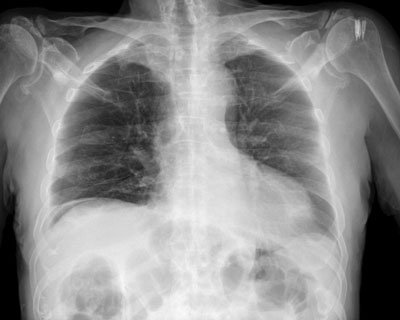
Ryc. 1. Badanie radiologiczne klatki piersiowej. Wolny gaz pod kopułą przepony po stronie prawej
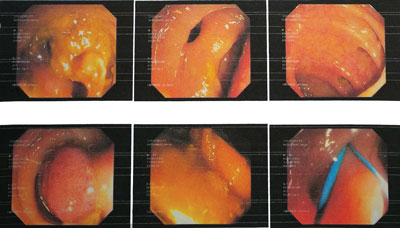
Ryc. 2. Badanie kolonoskopowe. Liczne uchyłki w esicy i polip na szerokiej szypule
Dyskusja
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Wadełek J: Wybrane powikłania kolonoskopii – punkt widzenia anestezjologa. Nowa Med 2018; 25(3): 164-175.
2. Luning TH, Keemers-Gels ME, Barendregt WB: Colonoscopic perforations: a review of 30,366 patients. Surg Endosc 2007; 21: 994-999.
3. Cobb WS, Heniford BT, Sigmon LB et al.: Colonoscopic perforations: incidence, management, and outcomes. Am Surg 2004; 70: 750-757.
4. Azer S: Intestinal perforation treatment and management; http://emedicine.medscape.com/article/195537-treatment#d10 (data dostępu 01.2018).
5. National Emergency Laparotomy Audit 2016 Reports: Third NELA patient audit report; http://www.nela. org.uk/reports (data dostępu 01.2018).
6. Andeweg CS, Mulder IM, Felt-Bersma RJ et al.: Guidelines of diagnostics and treatment of acute left-sided colonic diverticulitis. Dig Surg 2013; 30(4-6): 278-292.
7. Wadełek J: Anestezjologiczna ocena i przygotowanie dorosłego pacjenta do dużej operacji urologicznej. Geriatria 2014; 8: 248-257.
8. Gray LD, Morris C: The principles and conduct of anaesthesia for emergency surgery. Anaesthesia 2013; 68 (suppl. 1): 14-29.
9. Tursi A, Papa A, Danese S: Review article: the pathophysiology and medical management of diverticulosis and diverticular disease of the colon. Aliment Pharmacol Ther 2015; 42(6): 664- 684.
10. Gatto NM, Frucht H, Sundararajan V et al.: Risk of perforation after colonoscopy and sigmoidoscopy: a population-based study. J Natl Cancer Inst 2003; 95: 230-236.
11. Cho SB, Lee WS, Joo YE et al.: Therapeutic options for iatrogenic colon perforation: feasibility of endoscopic clip closure and predictors of the need for early surgery. Surg Endosc 2012; 26: 473-479.
12. Hawkins AT, Sharp KW, Ford MM et al.: Management of colonoscopic perforations: A systematic review. Am J Surg 2018; 215(4): 712-718.
13. Priebe HJ: Cricoid pressure: an expert’s opinion. Minerva Anestesiol 2009; 75(12): 710-714.
14. Johnson RL, Cannon EK, Mantilla CB, Cook DA: Cricoid pressure training using simulation: a systematic review and meta-analysis. Br J Anaesth 2013; 111(3): 338-346.
15. Son YG, Shin J, Ryu HG: Pneumonitis and pneumonia after aspiration. J Dent Anesth Pain Med 2017; 17(1): 1-12.
16. Putzu A, Tramèr MR, Giffa M, Czarnetzki C: The optimal dose of succinylcholine for rapid sequence induction: a systematic review and meta-analysis of randomized trials. BMC Anesthesiol 2020; 20(1): 54.
17. El-Orbany M, Connolly LA: Rapid sequence induction and intubation: current controversy. Anesth Analg 2010; 110(5): 1318-1325.
18. Malbouisson LMS, Oliveira RAG: Intraoperative protective mechanical ventilation: what is new? Rev Bras Ter Intensiva 2017; 29(4): 404-407.
19. Brienza N, Biancofiore G, Cavaliere F et al.: Clinical guidelines for perioperative hemodynamic management of non cardiac surgical adult patients. Minerva Anestesiol 2019; 85(12): 1315-1333.
20. Dhesi JK, Lees NP, Partridge JS: Frailty in the perioperative setting. Clin Med (Lond) 2019; 19(6): 485-489.
21. Ghaffar S, Pearse RM, Gillies MA: ICU admission after surgery: who benefits? Curr Opin Crit Care 2017; 23(5): 424-429.
22. Marik PE: Perioperative hemodynamic optimization: a revised approach. J Clin Anesth 2014; 26(6): 500-505.



